гиперлипидемия код по мкб 10 у взрослых
Дислипидемия (гиперлипидемия)
Общие сведения
Липиды — это органические вещества организма. Липиды крови представлены холестерином, жирными кислотами, триглицеридами и фосфолипидами. Триглицериды накапливаются в жировой ткани и являются поставщиком энергии. Холестерин вырабатывается в печени и необходим для синтеза гормонов, образования мембран и синтеза желчных кислот. Фосфолипиды входят с состав клеточных мембран. Холестерин и триглицериды присутствуют в крови в виде комплекса с белками и называются липопротеидами (жир+белок). Липопротеиды транспортируют липиды к органам и тканям, где они используются по назначению. Липротеиды делятся на:
Все они имеют разную плотность и размер. Около 75% холестерина находится в ЛПНП (основной атерогенный липопротеин), а триглицериды — в хиломикронах. Катаболизм липопротеидов низкой плотности происходит в периферических тканях. Из плазмы каждый день удаляется 70-80% липротеидов низкой плотности, а остальные захватываются клетками. При нормальном обмене липидов в крови определяется физиологический уровень основных липидов. Нарушение липидного обмена влечет развитие атеросклероза, на фоне которого развиваются сердечно-сосудистые заболевания (ИБС, гипертоническая болезнь, инфаркт миокарда и инсульт). Установлена прямая связь между уровнем холестерина и сердечно-сосудистыми заболеваниями и их осложнениями. Проявлением нарушений липидного обмена является дислипидемия или гиперлипидемия.
Дислипидемия что это такое? Это нарушение нормального соотношения липидов (жиров) крови. Гиперлипидемия — это врожденное (первичное) или приобретенное (вторичное) повышение уровня определенных липидов крови, а поскольку липиды в крови связаны с транспортными белками (липопротеинами), то применяется термин гиперлипопротеинемия. Обычно дислипидемия, гиперлипидемия и гиперлипопротеинемия отождествляются. Так или иначе, эти термины отображают суть одного патологического процесса — повышение уровня холестерина, триглицеридов и снижение уровня холестерина липопротеинов высокой плотности. Диагноз дислипидемии не самостоятельный, а включается в клинический диагноз основного сердечно-сосудистого заболевания.
Гиперлипидемия встречается у 50-60% взрослых и это важный фактор развития сердечно-сосудистых заболеваний и причина повышения смертности. Среди больных с высоким уровнем липопротеинов низкой плотности смертность значительно выше. В состав ЛПНП входит белок аполипопротеин В. Учитывая значение апоВ-содержащих липопротеинов в развитии атеросклероза, для оценки риска сердечно-сосудистых заболеваний важно определение именно этих липопротеинов. Повышение уровня триглицеридов также сопряжено с риском развития сердечно-сосудистых заболеваний. Возрастающая распространенность сердечно-сосудистых заболеваний вызывает необходимость установления групп риска больных, раннего выявления и лечения нарушений липидного обмена. Нормализация липидных показателей — основная задача, при выполнении которой снижается сердечно-сосудистый риск. Код дислипидемия по МКБ-10 имеет обширный — от Е78.0 до E78.9 (в подрубриках уточняется тип нарушений).
Патогенез
Липопротеины, диаметр которых меньше 70 нм проходят через эндотелий сосудов. АпоВ-содержащие липопротеины в стенке артерий задерживаются и провоцируют процесс, в результате которого липиды откладываются в стенке. Липопротеины низкой плотности окисляются и вместе с моноцитами, формируют ядро атеросклеротической бляшки. Высвобождающиеся при этом активные вещества, участвуют в разрастании гладкомышечных клеток в сосудах и распаде коллагена. У больных с высоким уровнем апоВ-содержащих липопротеинов откладывается больше частиц, а атеросклеротическая бляшка быстрее прогрессирует. С течением времени в стенке сосудов откладываются другие частицы, а атеросклеротическая бляшка, достигая критической точки, разрывается с формированием тромба на поверхности. Он и становится причиной закупорки сосуда с развитием стенокардии или инфаркта миокарда.
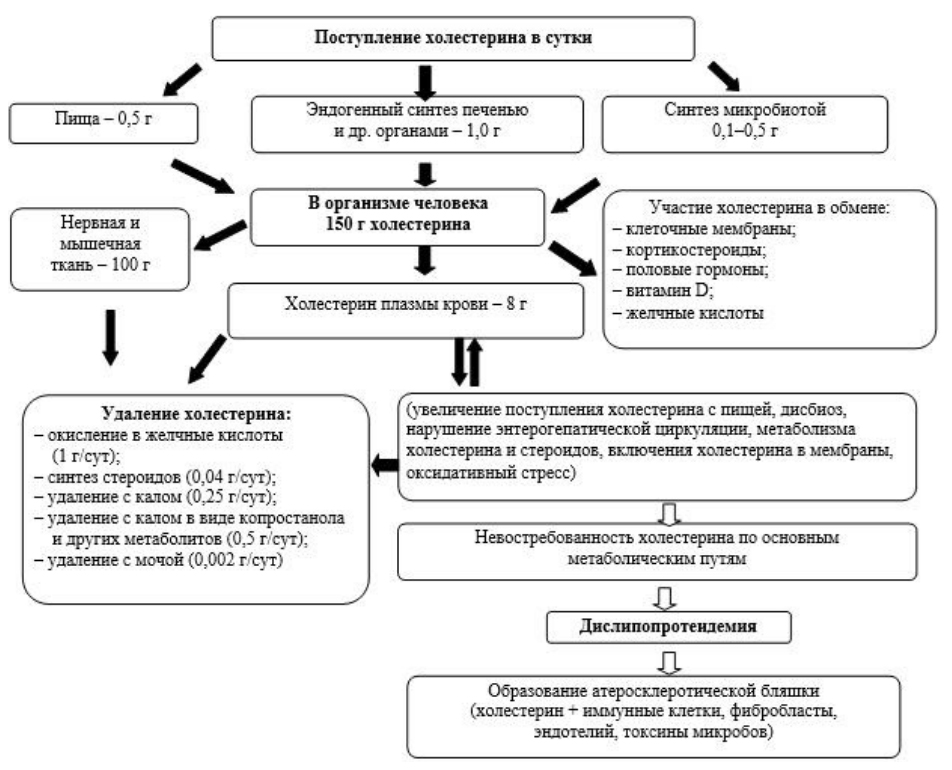
Первичная гиперлипидемия 1-го типа связана с мутацией в гене липопротеинлипазы. Дефект этого фермента блокирует метаболизм хиломикронов и они в большом количестве накапливаются в плазме. При сниженной активности липопротеинлипазы не расщепляются триглицериды и развивается выраженная триглицеридемия.
Классификация
Гиперлипидемия делится на:
Вторичные делятся на:
Согласно классификации D. Fredrickson, нарушение жирового обмена бывает нескольких типов в зависимости от соотношения разных липопротеинов.
В клинической практике значение имеют нарушения липидного обмена II и IV типов, остальные встречаются очень редко. В профилактике атеросклероза главным является коррекция нарушений, на которые можно повлиять и которые связаны с питанием, образом жизни и ожирением.
Причины нарушения липидного обмена
Причина первичных (наследственных) гиперлипидемий — мутации определенных генов (кодирующих апопротеин Е, апопротеин-В100, липопротеиновую липазу). Дефект одного гена частично или полностью компенсируется различными механизмами, но при неблагоприятных условиях или при множественных мутациях развиваются нарушения липидного обмена.
Основные причины вторичных дислипидемий включают:
Факторами риска дислипопротеинемий считаются:
Питание, избыточная масса и малоподвижный образ жизни прямо или опосредованно влияют на обмен липидов, коррекция экзогенных факторов уменьшает выраженность гиперлипидемии и риск ИБС.
Признаки нарушения липидного обмена
В большинстве случаев признаки дислипидемии отсутствуют, а выявляется она при обследовании крови при обращении больного по поводу повышенного давления, болей в сердце, головокружений и прочее. То есть, больной обследуется уже тогда, когда появляются первые проявления атеросклероза сосудов. При атеросклерозе сосудов ног появляются боли в ногах при ходьбе, а при атеросклерозе сосудов головного мозга — нарушение памяти, головные боли и головокружение.
При высоком уровне триглицеридов появляются жалобы, характерные для панкреатита — вздутие живота, кашицеобразный стул, тяжесть и боли в левом подреберье или опоясывающие боли. Связано это с тем, что токсические продукты, возникающие при гидролизе большого количества триглицеридов, воздействуют на поджелудочную железу. Избыток хиломикронов вызывает микротромбозы в любых органах. Триглицериды откладываются в клетках ретикулогистиоцитарной системы, поэтому увеличивается селезенка и печень. При УЗИ выявляется жировой гепатоз (жировая дистрофия печени), которая также является следствием нарушения обмена липидов и часто протекает без симптомов.
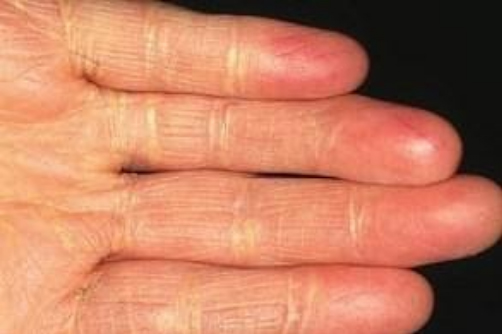
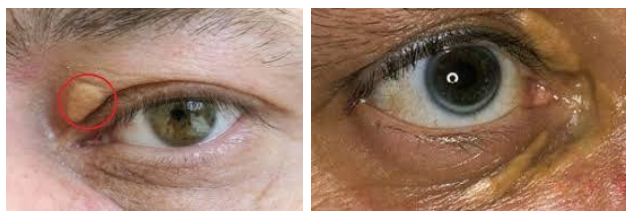
Характерные изменения кожи наблюдаются при наследственных гиперлипидемиях.
При выраженной гипертриглицеридемии артерии и вены сетчатки глаз имеют кремово-белый цвет.
Нарушения обмена липопротеидов и другие липидемии (E78)
Гиперлипопортеинемия Фредриксона, тип IIa
Гиперлипидемия, группа A
Гиперлипопротеинемия с липопротеинами низкой плотности
Гиперлипопортеинемия Фредриксона, тип IV
Гиперлипидемия, группа B
Гиперлипопротеинемия с липопротеинами очень низкой плотности
Обширная или флотирующая бета-липопротеинемия
Гиперлипопортеинемия Фредриксона, типы IIb или III
Гипербеталипопротеинемия с пре-бета-липопротеинемией
Гиперхолестеринемия с эндогенной гиперглицеридемией
Гиперлипидемия, группа C
Исключен: церебротендинозный холестероз [Ван-БогартаШерера-Эпштейна] (E75.5)
Гиперлипопортеинемия Фредриксона, типы I или V
Гиперлипидемия, группа D
Семейная комбинированная гиперлипидемия
Недостаточность липопротеидов высокой плотности
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Нарушения обмена липопротеидов и другие липидемии (E78)
Гиперлипопортеинемия Фредриксона, тип IIa
Гиперлипидемия, группа A
Гиперлипопротеинемия с липопротеинами низкой плотности
Гиперлипопортеинемия Фредриксона, тип IV
Гиперлипидемия, группа B
Гиперлипопротеинемия с липопротеинами очень низкой плотности
Обширная или флотирующая бета-липопротеинемия
Гиперлипопортеинемия Фредриксона, типы IIb или III
Гипербеталипопротеинемия с пре-бета-липопротеинемией
Гиперхолестеринемия с эндогенной гиперглицеридемией
Гиперлипидемия, группа C
Исключен: церебротендинозный холестероз [Ван-БогартаШерера-Эпштейна] (E75.5)
Гиперлипопортеинемия Фредриксона, типы I или V
Гиперлипидемия, группа D
Семейная комбинированная гиперлипидемия
Недостаточность липопротеидов высокой плотности
Поиск по тексту МКБ-10
Поиск по коду МКБ-10
Поиск по алфавиту
Классы МКБ-10
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017, 2018, 2022 году.
Смешанная гиперлипидемия
Рубрика МКБ-10: E78.2
Содержание
Определение и общие сведения [ править ]
Семейная смешанная гиперлипопротеидемия
Этот тип гиперлипопротеидемии встречается чаще, чем семейная гиперхолестеринемия и семейная гипертриглицеридемия вместе взятые. Доказано, что семейная смешанная гиперлипопротеидемия — моногенная болезнь, но мутация, лежащая в ее основе, не выявлена. Известно, однако, что экспрессивность этой мутации изменяется в широких пределах и зависит от факторов окружающей среды. Поэтому у разных больных выявляются фенотипы липопротеидов IIa, IIb, IV или V. Фенотип липопротеидов может изменяться с возрастом.
Этиология и патогенез [ править ]
В отличие от семейной гиперхолестеринемии, при семейной смешанной гиперлипопротеидемии функция рецепторов ЛПНП не нарушена. У многих больных повышен риск атеросклероза из-за избыточного накопления апопротеина B100 (гиперапобеталипопротеидемии).
Клинические проявления [ править ]
Ксантомы нехарактерны. Самые частые сопутствующие заболевания — эндогенное ожирение, инсулинорезистентность и сахарный диабет.
Смешанная гиперлипидемия: Диагностика [ править ]
1) У 30—35% больных семейной смешанной гиперлипопротеидемией и их родственников с дислипопротеидемией наблюдается гиперхолестеринемия.
2) В 30—35% случаев наблюдается гипертриглицеридемия.
3) В остальных случаях гиперхолестеринемия сочетается с гипертриглицеридемией.
У некоторых больных снижен уровень холестерина ЛПВП при нормальном содержании холестерина ЛПНП; могут определяться мелкие ЛПНП.
Дифференциальный диагноз [ править ]
Смешанная гиперлипидемия: Лечение [ править ]
Профилактика [ править ]
Прочее [ править ]
Гиперлипопротеинемия 3-го типа
Синонимы: дислипидемия 3-го типа, семейная дисбеталипопротеинемия, семейная гиперлипопротеинемия типа 3, гиперлипидемия 3-го типа, широкая беталипопротеинемия
Определение и общие сведения
Гиперлипопротеинемия 3-го типа представляет собой редкую комбинированную гиперлипидемию, характеризующуюся высокими уровнями холестерина и триглицеридов, переносимыми липопротеинами промежуточной плотности и высоким риском преждевременного развития атеросклероза и сердечно-сосудистых заболеваний.
Распространенность оценивается порядка 1/10 000 в общей популяции. Соотношение мужчин и женщин составляет около 2: 1. Гиперлипопротеинемия 3-го типа очень редко встречается до начала взрослой жизни или у женщин в пременопаузе.
Этиология и патогенез
Гиперлипопротеинемия 3-го типа возникает из-за мутаций в гене APOE (19q13.31), кодирующем белок аполипопротеин E, вовлеченный в клеточное поглощение богатых триглицеридами липопротеиновых остатков (липопротеины промежуточной плотности, с примерно равным количеством холестерина и триглицеридов). Мутации приводят к накоплению остаточных липопротеинов в плазме и их накоплению в артериальной стенке. Многие пациенты несут две копии аллеля APOE е2, что является генотипом восприимчивости для развития болезни. Диетические (насыщенные жиры, рафинированные сахара или алкоголь), метаболические (диабет, метаболический синдром, безалкогольный стеато-гепатит, нефропатия) и гормональные (гипотиреоз, синдром поликистозных яичников, беременность) факторы могут усугубить заболевание, а также хроническое воспаление, прием ксенобиотиков (иммунндепрессанты, ретиноиды, антидепрессанты) или другие генетические кофакторы (например, мутации генов APOA5, APOC3, LIPC, варианты LPL).
В большинстве случаев, связанных с генотипом APOE е2, наследование является псевдодоминирующим или условно-рецессивным. Носители этого генотипа демонстрируют фенотип гиперлипопротеинемии 3-го типа только при наличии других метаболических или генетических факторов. Однако некоторые пациенты являются гетерозиготными по редким вариантам APOE, которые являются достаточными для развития заболевания, в этих случаях передача является аутосомно-доминантной.
Диагноз гиперлипопротеинемии 3-го типа основан на обнаружении аномального профиля липопротеинов с повышенными концентрациями холестерина и триглицеридов натощак в сыворотке крови и снижением уровня холестерина липопротеинов высокой плотности в плазме ( Источники (ссылки) [ править ]
Публикации в СМИ
Гиперлипидемия
Гиперлипидемия — повышенное содержание липидов в крови (>8 г/л). Преобладающий пол — мужской.
Патоморфология • Атеросклероз • Панкреатит • Инфильтрация внутренних органов, костного мозга и кожи пенистыми клетками — макрофагами, содержащими большое количество липидов (хиломикронемический синдром).
Метаболизм липидов. Липиды, поступающие с пищей, транспортируются в жировую ткань в составе ЛПОНП и хиломикронов. Липопротеин липаза гидролизует эти липиды до жирных кислот. Свободные жирные кислоты проникают в адипоциты и запасаются в жировых капельках в виде триглицеридов (ТГ). Запасаемые ТГ гидролизуются гормон-чувствительной липазой, активируемой цАМФ. Далее свободные жирные кислоты поступают в просвет капилляров, где нековалентно связываются с альбуминами и транспортируются в печень.
Лабораторные исследования • Исследование липидов плазмы крови натощак • Сыворотка молочного цвета • Синовиальная жидкость при поражении суставов невоспалительного типа (концентрация лейкоцитов r ) — фермент, ответственный за устранение алиментарной гиперлипемии плазмы и молока путём гидролиза жиров • Синонимы •• Осветляющий фактор •• Липаза осветляющего фактора •• Диглицерид липаза •• Диацилглицерол липаза • Реакция: триацилглицерол + H2O = диацилглицерол + анион жирной кислоты; также гидролизует триацилглицеролы хиломикронов и ЛПН, диацилглицерол • Носительство дефектного гена оценено в общей популяции в 0,05%. При этом в плазме увеличено содержание триглицеридов и уменьшено содержание холестерина в ЛВП. Носители (особенно женщины) предрасположены к развитию ИБС • Клиническая картина: панкреатит, боли в животе, тошнота и рвота, спленомегалия, ксантомы и желтушность кожи, липемия роговицы, гиперлипидемия, гиперхиломикронемия, гиперхолестеринемия.
Липаза печени (*151670, триацилглицерол липаза [липаза, триглицерид липаза, трибутираза], КФ 3.1.1.3, 15q15–q22, ген LIPC, Â ). Недостаточность фермента характеризуется увеличением содержания триглицеридов в липопротеинах, ИБС, ксантомами.
Липаза панкреатическая (*246600, КФ 3.1.1.3, 10q26.1, ген PNLIP, r ) гидролизует в кишечнике триглицериды. Ингибитор — соли жёлчных кислот, панкреатическая колипаза (*120105, 6pter–p21.1, ген CLPS) предупреждает этот эффект. Недостаточность фермента клинически проявляется мальабсорбцией длинноцепочечных жирных кислот.
Лизосомная кислая липаза (*278000; кислая гидролаза эфиров холестерина, хр. 10, ген LIPA, r ). Мутации гена LAL приводят к развитию болезни Вольмана (болезнь накопления эфиров холестерина) или более позднему и мягкому её варианту. Клинически: рвота, диарея, стеаторея, вздутый живот, гепатоспленомегалия, фиброз печени, варикозное расширение вен пищевода, отставание в росте, развитии, мальабсорбция. Лабораторно: пенистые клетки и ксантоматоз внутренних органов, гиперхолестеринемия, возможна гиперлипидемия.
МКБ-10 • E78 Нарушения обмена липопротеидов и другие липидемии. Примечания • Инсулин стимулирует синтез липопротеин липазы, отложение жира и поглощение глюкозы адипоцитами. Вместе с тем инсулин замедляет мобилизацию жира из адипоцитов, подавляя активность ферментов, расщепляющих жир • Липаза панкреатическая и лизосомная кислая липаза имеют код (КФ) липазы печени (КФ 3.1.1.3), но обе эти липазы кодируются разными генами, расположенными в разных хромосомах. Такая ситуация, скорее всего, временна (так, сравнительно недавно код липазы печени принадлежал и липопротеин липазе) и отчасти может быть объяснена трудностями выделения липаз • ТГ представляют молекулы жиров, состоящих из длинноцепочечных жирных кислот и глицерина.
Код вставки на сайт
Гиперлипидемия
Гиперлипидемия — повышенное содержание липидов в крови (>8 г/л). Преобладающий пол — мужской.
Патоморфология • Атеросклероз • Панкреатит • Инфильтрация внутренних органов, костного мозга и кожи пенистыми клетками — макрофагами, содержащими большое количество липидов (хиломикронемический синдром).
Метаболизм липидов. Липиды, поступающие с пищей, транспортируются в жировую ткань в составе ЛПОНП и хиломикронов. Липопротеин липаза гидролизует эти липиды до жирных кислот. Свободные жирные кислоты проникают в адипоциты и запасаются в жировых капельках в виде триглицеридов (ТГ). Запасаемые ТГ гидролизуются гормон-чувствительной липазой, активируемой цАМФ. Далее свободные жирные кислоты поступают в просвет капилляров, где нековалентно связываются с альбуминами и транспортируются в печень.
Лабораторные исследования • Исследование липидов плазмы крови натощак • Сыворотка молочного цвета • Синовиальная жидкость при поражении суставов невоспалительного типа (концентрация лейкоцитов r ) — фермент, ответственный за устранение алиментарной гиперлипемии плазмы и молока путём гидролиза жиров • Синонимы •• Осветляющий фактор •• Липаза осветляющего фактора •• Диглицерид липаза •• Диацилглицерол липаза • Реакция: триацилглицерол + H2O = диацилглицерол + анион жирной кислоты; также гидролизует триацилглицеролы хиломикронов и ЛПН, диацилглицерол • Носительство дефектного гена оценено в общей популяции в 0,05%. При этом в плазме увеличено содержание триглицеридов и уменьшено содержание холестерина в ЛВП. Носители (особенно женщины) предрасположены к развитию ИБС • Клиническая картина: панкреатит, боли в животе, тошнота и рвота, спленомегалия, ксантомы и желтушность кожи, липемия роговицы, гиперлипидемия, гиперхиломикронемия, гиперхолестеринемия.
Липаза печени (*151670, триацилглицерол липаза [липаза, триглицерид липаза, трибутираза], КФ 3.1.1.3, 15q15–q22, ген LIPC, Â ). Недостаточность фермента характеризуется увеличением содержания триглицеридов в липопротеинах, ИБС, ксантомами.
Липаза панкреатическая (*246600, КФ 3.1.1.3, 10q26.1, ген PNLIP, r ) гидролизует в кишечнике триглицериды. Ингибитор — соли жёлчных кислот, панкреатическая колипаза (*120105, 6pter–p21.1, ген CLPS) предупреждает этот эффект. Недостаточность фермента клинически проявляется мальабсорбцией длинноцепочечных жирных кислот.
Лизосомная кислая липаза (*278000; кислая гидролаза эфиров холестерина, хр. 10, ген LIPA, r ). Мутации гена LAL приводят к развитию болезни Вольмана (болезнь накопления эфиров холестерина) или более позднему и мягкому её варианту. Клинически: рвота, диарея, стеаторея, вздутый живот, гепатоспленомегалия, фиброз печени, варикозное расширение вен пищевода, отставание в росте, развитии, мальабсорбция. Лабораторно: пенистые клетки и ксантоматоз внутренних органов, гиперхолестеринемия, возможна гиперлипидемия.
МКБ-10 • E78 Нарушения обмена липопротеидов и другие липидемии. Примечания • Инсулин стимулирует синтез липопротеин липазы, отложение жира и поглощение глюкозы адипоцитами. Вместе с тем инсулин замедляет мобилизацию жира из адипоцитов, подавляя активность ферментов, расщепляющих жир • Липаза панкреатическая и лизосомная кислая липаза имеют код (КФ) липазы печени (КФ 3.1.1.3), но обе эти липазы кодируются разными генами, расположенными в разных хромосомах. Такая ситуация, скорее всего, временна (так, сравнительно недавно код липазы печени принадлежал и липопротеин липазе) и отчасти может быть объяснена трудностями выделения липаз • ТГ представляют молекулы жиров, состоящих из длинноцепочечных жирных кислот и глицерина.