воспаление околоушной слюнной железы код мкб 10
Сиаладенит
Рубрика МКБ-10: K11.2
Острый гриппозный сиаладенит
Возникает в период эпидемии гриппа. При гриппозном сиаладените чаще бывают поражены околоушные слюнные железы. У большинства пациентов в процесс вовлечены две парные железы, а также одновременно околоушные и поднижнечелюстные слюнные железы иногда подъязычные и малые слюнные железы. В зависимости от течения выделяют гриппозный сиаладенит легкой, средней и тяжелой степени.
У больных гриппозным сиаладенитом повышается температура, ухудшается общее состояние, появляются признаки интоксикации. Слюнные железы увеличиваются, уплотняются, приобретая каменистую плотность, развивается перифокальный отек. При поражении околоушных слюнных желез пациенты жалуются на боли при открывании рта и повороте головы. При поражении поднижнечелюстных слюнных желез отмечаются боли при глотании. Больные гриппозным сиаладенитом подъязычных слюнных желез жалуются на боль при движении языка, увеличение подъязычных складок. Резко снижается функция слюнных желез, появляется сухость в полости рта. При тяжелом течении возможно гнойное расплавление и некроз железы. Особенность гриппозного сиаладенита состоит в том, что острые явления исчезают на протяжении недели, а восстановление функции железы и рассасывание инфильтрата длится несколько недель или месяцев. Бывает, что пациенты обращаются к врачу не в острый период болезни, а спустя 2-3 мес с жалобами на опухоль в области желез. При осмотре, как правило, находят увеличенную плотную безболезненную слюнную железу. Секрет из протоков не выделяется, при гнойном расплавлении железы из протоков выделяется гной.
Острый бактериальный сиаладенит
В структуре заболеваний слюнных желез острые и хронические сиаладениты составляют от 42,0 до 54,4%.
Выделяют несколько форм острого бактериального сиаладенита: постинфекционную и послеоперационную, лимфогенную, контактную, вызванную внедрением инородного тела в проток железы.
а) Постинфекционный и послеоперационный бактериальный сиаладенит
Возникает при острых инфекционных заболеваниях, в послеоперационном периоде, а также при кахексии, сердечно-сосудистой недостаточности и других общих заболеваниях в стадии декомпенсации. Инфекция попадает в железу стоматогенным путем (через устье выводного протока), возможен гематогенный и лимфогенный пути распространения инфекции. Проникновению бактерий способствует пониженное слюноотделение рефлекторного характера, наблюдающееся при инфекционных заболеваниях и после хирургических вмешательств на брюшной полости. При микробиологическом исследовании материала, полученного из отделяемого протоков слюнных желез у новорожденных с гнойным сиаладенитом, были выделены облигатно-анаэробные и факультативно-анаэробные бактерии Prevotella intermedia, Peptostreptococcus magnus, Streptococcus pyogenes. Возможно серозное, гнойное воспаление железы и ее некроз. Чаще бывают поражены околоушные железы, возможно воспаление как одной, так и обеих желез одновременно.
Возможно развитие осложнений: распространение инфекции в прилежащие клетчаточные пространства, прорыв гноя в наружный слуховой проход, парез мимических мышц.
б) Лимфогенный паротит (ложный паротит Герценберга)
При лимфогенном паротите поражаются лимфоузлы глубокой группы, расположенные под капсулой и внутри околоушной слюнной железы. Источником инфекции может быть воспалительный процесс в зеве, носоглотке, языке, нижней челюсти, зубах, щеке, верхней губе.
Клиническая картина соответствует острому лимфадениту. Поражается, как правило, одна слюнная железа.
При внешнем осмотре в каком-либо отделе околоушной слюнной железы обнаруживают ограниченный плотный болезненный участок. Цвет кожи над ним длительное время не меняется. Вследствие локализации процесса в околоушных лимфатических узлах и распространении воспалительных явлений на жевательную мышцу открывание рта может быть ограничено.
В дальнейшем возможны три пути развития заболевания:
1) в первом случае при серозных изменениях в лимфатическом узле и на фоне своевременно начатого лечения, а также при раннем устранении причины происходит обратное развитие воспалительного процесса без абсцедирования. Однако воспаление в области железы стихает медленно, на протяжении 2-3 нед происходит рассасывание инфильтрата. В течение всего периода заболевания, из протока околоушной слюнной железы выделяется прозрачный секрет в небольшом количестве;
2) во втором случае происходит абсцедирование лимфоузла и вскрытие гнойника в протоки железы. При этом гной выделяется через устье выводного протока, а воспалительный инфильтрат медленно рассасывается, плотный узел в области железы может сохраняться на протяжении нескольких недель. Абсцедирование происходит медленно и часто не сопровождается отчетливыми общими и местными изменениями.
3) в третьем случае нарастание воспалительных явлений приводит к выраженному периадениту, затрагивающему ткань слюнной железы и распространению воспалительного процесса в сторону кожных покровов. Появляются боль, отек. Кожа, покрывающая область инфильтрата, краснеет, постепенно спаивается с инфильтратом. Часто наступает абсцедирование в железе. Процесс ликвидируют путем хирургического вскрытия гнойника. В диагностике этой формы сиаладенита важное значение имеет УЗИ, при этом в паренхиме железы выявляют гиперэхогенные участки, соответствующие воспаленным лимфатическим узлам.
Раннее выявление и устранение причины воспаления. При серозном воспалении лечебные мероприятия должны быть направлены на купирование патологических явлений и восстановление слюноотделения.
в) Контактный сиаладенит
Длительно существующий хронический воспалительный очаг по соседству с околоушной слюнной железой (хронический одонтогенный остеомиелит нижней челюсти, нагноившаяся бранхиогенная киста околоушной области) может привести к распространению воспалительного процесса на ткани железы и вызвать паротит контактного генеза, который протекает вначале остро, а затем переходит в хроническую форму.
Контактный сиаладенит может также развиваться при распространении воспалительного процесса из околоушно-жевательной, поднижнечелюстной и подъязычной областей на ткань железы. При воспалительном процессе в указанных областях необходимо обращать внимание на функцию железы и выделение гноя из выводного протока, что позволяет своевременно расширить комплекс лечебных мероприятий и предупредить осложнение.
г) Сиаладенит, вызванный внедрением инородного тела в протоки слюнных желез
В протоки могут попадать соломинки, травинки, осколки зубного камня, щетинки зубной щетки, рыбьи кости. Почти все пациенты запоминают момент попадания инородных тел.
Лечение данного сиаладенита хирургическое.
Лечение острых (бактериальных) сиаладенитов комплексное: общее и местное
1. Антибактериальное. Антибактериальные препараты, которые хорошо проходят через гематосаливарный барьер: спирамицин 3 млн ЕД 3 раза в сут, амоксициллин 500 мг 2 раза в сут, амоксициллин + клавулановая кислота 375 мг 3 раза в сут.
2. Инстилляция протоков железы изотоническим раствором натрия хлорида или раствором антибиотиков (пенициллинов) при наличии гнойного отделяемого из протока.
4. Компрессы 30% раствора ДМСО (Диметилсульфоксид) на область воспаленной железы.
5. Физиотерапевтические процедуры.
6. Хирургическое лечение при абсцедировании.
7. Иммунотропное лечение с добавлением (альфа-глутамил-триптофана) сопровождается ограничением воспалительного процесса в железе: уменьшением боли и ее иррадиации, плотности железы, сухости во рту, гиперемии, напряженности и отечности кожи над железой. Нормализуется количество слюны и прозрачность секрета.
Хронический неспецифический сиаладенит
Количество больных с хроническими неспецифическими заболеваниями слюнных желез составляет 2,3-10,1% всей патологии челюстно-лицевой области.
В настоящее время по преимущественному поражению различных анатомических отделов слюнной железы выделяют три формы хронического сиаладенита:
Указанные формы хронического сиаладенита могут быть дифференцированы по клиническим симптомам и с помощью специальных инструментальных методов исследования слюнных желез. Общим для всех форм сиаладенитов оказывается почти исключительное поражение околоушных слюнных желез.
Хронический сиаладенит часто бывает двухсторонним, однако клинические признаки заболевания могут длительное время выявляться только в одной из желез.
Все формы хронических неспецифических сиаладенитов имеют различные клинические признаки, которые зависят от стадии заболевания: начальной, клинически выраженных признаков и поздней. Заболевание прогрессирует медленно, в течение нескольких лет, иногда на протяжении очень длительного периода остается на изначально установленной стадии (возможно, выраженной или начальной).
Начальные стадии, как правило, протекают бессимптомно и могут быть отнесены к дистрофической стадии заболевания.
В зависимости от частоты обострений различают активное и неактивное течение хронических сиаладенитов. Наиболее активными являются паренхиматозная и протоковая формы.
а) Интерстициальный сиаладенит
Интерстициальный сиаладенит, вероятно, носит приобретенный характер и развивается из сиаладенозов на фоне сопутствующей патологии: сахарного диабета, патологии половых желез, щитовидной железы у больных старше 40 лет. Инфекционные поражения носят вторичный характер.
Интерстициальному сиаладениту свойственна безболезненная припухлость в области пораженной железы, которая располагается в пределах анатомических границ слюнной железы. Часто в процесс вовлекаются обе околоушные слюнные железы. Увеличенные железы имеют гладкую ровную поверхность, с подлежащими тканями не спаяны, мягко-эластической консистенции. Размеры и консистенция варьируют в зависимости от стадии процесса: в начальной и стадии выраженных клинических признаков заболевания железы мягкие, в поздней и в период обострения они становятся уплотненными.
В поздней стадии больные жалуются на слабость, снижение работоспособности, иногда отмечают снижение слуха. Периодически возникает сухость во рту. У всех больных наблюдается постоянное безболезненное или малоболезенное припухание в области пораженных желез. Слюнные железы увеличены значительно. Слизистая оболочка полости рта бледно-розового цвета, при массировнии из протоков выделяется прозрачный секрет в уменьшенном количестве.
б) Паренхиматозный сиаладенит
Прогрессирование паренхиматозного паротита связывают как с воздействием микрофлоры полости рта, проникающей в железу восходящим протоковым путем, так и с альтерацией паренхимы железы, появлением денатурированных белков, являющихся аутоантигенами и вызывающими развитие иммунопатологических реакций. В поздней стадии процесса преобладает диффузная инфильтрация ткани железы преимущественно лимфоцитами, плазматическими клетками, макрофагами. Обнаруживают пролиферацию эпителия и миоэпителия внутридольковых протоков.
Гипотиреоз наблюдается у 45,7% пациентов, больных хроническим паренхиматозным паротитом.
Пациенты жалуются на периодически появляющиеся боли и припухание в области слюнной железы, выделение солоноватой слюны слизисто-гнойного характера. В начальной стадии заболевания эти симптомы наблюдают лишь в период обострения. В стадии выраженных признаков заболевания и поздней стадии у половины больных припухлость железы определяют и после стихания острых явлений. Железа при этом плотная, бугристая, из протока выделяется секрет с примесью слизистых и (в поздней стадии) гнойных включений.
Обострение хронического паренхиматозного сиаладенита протекает бурно, с повышением температуры тела, сильными болями, продолжается около 1-2 нед. В поздней стадии обострения бывают частыми.
в) Протоковый сиаладенит
Считается, что причиной расширения протоков является эмбрионально обусловленная аномалия. В пользу врожденного генеза протокового сиаладенита свидетельствует часто наблюдающееся двухстороннее поражение околоушных слюнных желез, возможность развития заболевания в раннем детском возрасте. Но в детском возрасте при хорошей функции железы и достаточном оттоке секрета эта патология проявляется редко. Однако, в связи с тем, что клиническая манифестация заболевания, как правило, возникает в 40-60 лет, не исключена возможность приобретенного характера расширения протоков, в частности, как профессиональная вредность (у трубачей и стеклодувов) и как физиологическое состояние железы в пожилом возрасте.
Пациенты жалуются на припухание слюнной железы, которое обычно появляется внезапно во время еды и сопровождается распирающей болью. Такое состояние определяется как ретенционная боль или «слюнная колика». Обычно после приема пищи припухлость и болевые ощущения в течение короткого времени самопроизвольно проходят.
При осмотре по ходу околоушного протока или в области участка железы часто определяют безболезненное мягкое припухание в виде валика. При надавливании на него выделяется большое количество застойного секрета, который имеет солоноватый вкус, вероятно, за счет повышенной концентрации ионов натрия и хлора.
Слизистая оболочка рта увлажнена хорошо, в цвете, как правило, не изменена. Устья протоков часто зияют, из них струйно или умеренно выделяется секрет с примесью слизистых и фибринозных включений.
Обострение протекает бурно, сопровождается нарушением общего самочувствия, сильными болями, припуханием слюнной железы, подъемом температуры тела до 39-40 °С. Из протока выделяется гной.
Лечение хронических сиаладенитов
Больным, которые обращаются в стадии обострения, проводят следующие мероприятия, направленные на снятие острых воспалительных явлений, как и при остром бактериальном сиаладените:
1. Внутрь назначают:
• антибактериальные препараты, которые хорошо проходят через гематосаливарный барьер: спирамицин 3 млн ЕД 3 раза в сутки, амоксициллин 500 мг 2 раза в сутки, амоксициллин + клавулановая кислота 375 мг 3 раза в сутки;
• противовоспалительные средства: ибупрофен 0,2 г, 1 таблетка 3 раза в сутки;
• антигистаминные препараты: дезлоратадин, фексофенадин, лоратадин по 1 таблетке в сутки.
2. Местно: пенициллин-новокаиновые блокады.
3. В выводные протоки желез вводят растворы антибиотиков на изотоническом растворе натрия хлорида или 0,5% растворе новокаина.
5. Психологическая коррекция.
При безуспешности медикаментозного лечения иногда на область пораженных желез применяется рентгенотерапия в противовоспалительных дозах порядка 1,6-2,4 Гр.
Показанием к проведению оперативного вмешательства, являются упорные, тяжело протекающие, несмотря на проводимое консервативное лечение рецидивы паротита. Из оперативных методов чаще используются: паротидэктомия с сохранением ветвей лицевого нерва, перевязка околоушного протока в сочетании с лучевой терапией, экстирпация околоушного протока внутриротовым доступом с одномоментной химической денервацией ушновисочного нерва.
Что такое сиалоаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
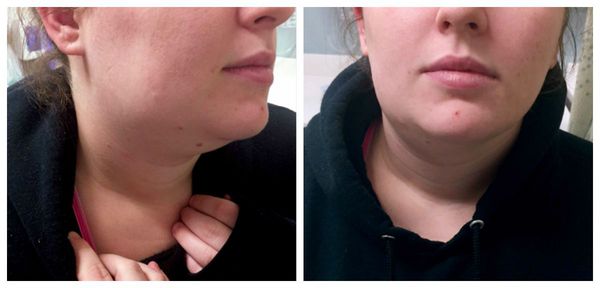
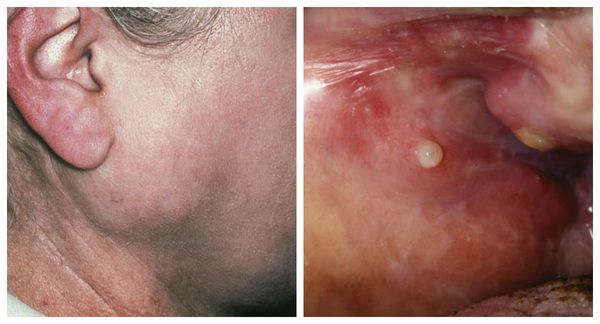
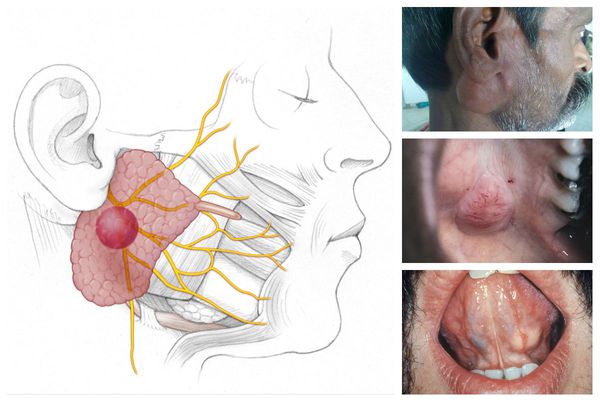
Сиалоаденит — это воспаление одной или нескольких слюнных желёз. Сопровождается отёком лица, покраснением устья слюнной железы, болезненностью и другими симптомами. Может привести к образованию гнойной полости, склерозированию железы и развитию опухоли.
Краткое содержание статьи — в видео:
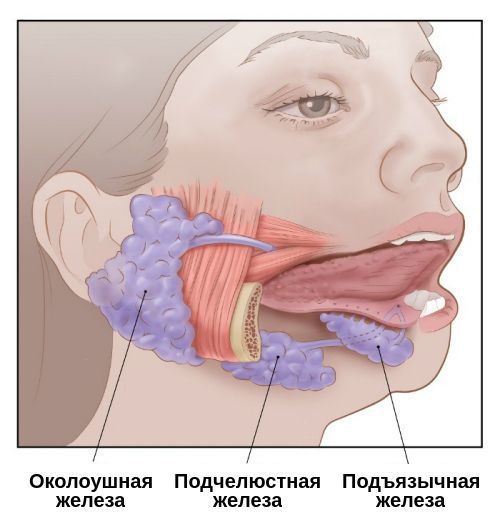
Сиалоаденит развивается практически в любом возрасте, начиная от одного года, вплоть до 70 лет. Он составляет 42-54 % от всех патологий слюнных желёз. Чаще всего поражаются большие слюнные железы: околоушные и подчелюстные, реже — подъязычные.
Причиной лимфогенных и гематогенных сиалоаденитов могут быть респираторные инфекции (ангина, пневмония, трахеит), а также воспалительные заболевания лицевой области — фурункулы, карбункулы, абсцессы полости рта, конъюнктивиты и др.
Контактный сиалоаденит развивается из очагов инфекции, расположенных по соседству с железой:
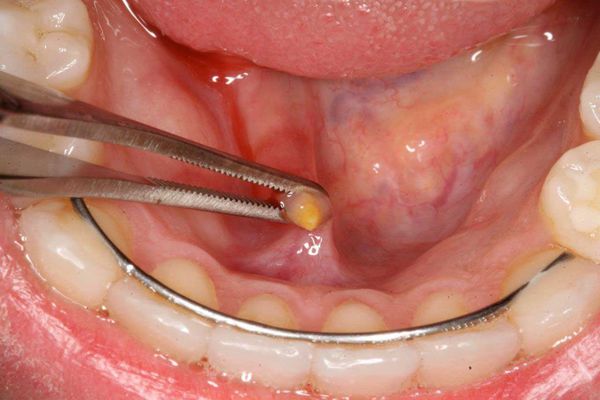
Также сиалоадениты часто возникают в связи с нахождением в протоке или толще железы инородных тел, препятствующих нормальному току слюны. К ним относят ся камни слюнных желёз (сиалолитиаз), семечки, зёрнышки, косточки и др.
В группе риска по развитию сиалоаденита находятся:
Симптомы сиалоаденита
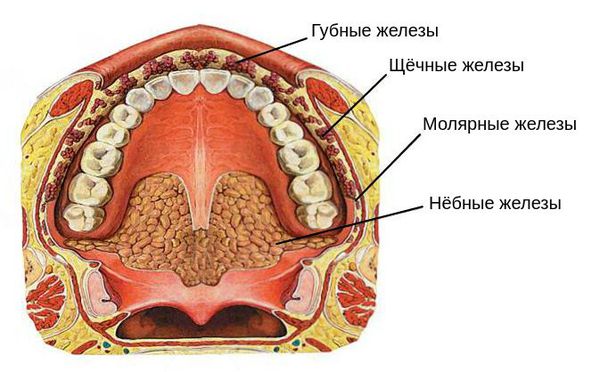
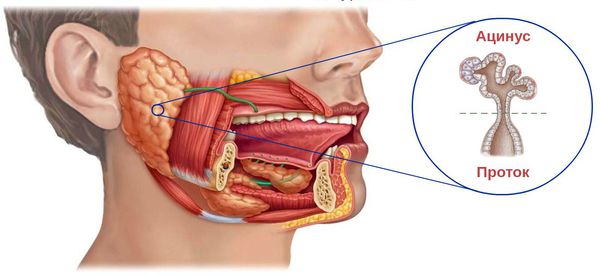
Проявления сиалоаденита во многом зависят от локализации поражённой железы. В целом слюнные железы бывают двух видов — большими и малыми. Малые слюнные железы расположены в толще слизистых оболочек губ, щёк, нёба. Большие слюнные железы делятся на околоушные, подчелюстные и подъязычные.
При подчелюстном сиалоадените пациент жалуется на:
При сиалоадените подъязычной слюнной железы многие симптомы схожи с признаками подчелюстного сиалоаденита. Устье выходных протоков железы также красное, отёчное, но при этом боль выражена сильнее и нет явных внешних проявлений.
Патогенез сиалоаденита
Рассмотрим механизм возникновения сиалоаденита на примере развития слюнокаменной болезни. Данный процесс можно разделить на три стадии:
На начальной стадии клинические симптомы воспаления отсутствуют, но при этом наблюдаются признаки развития отёка: застаивается лимфа около протоков железы и кровеносных сосудов, соединительная ткань становится рыхлой, отёчной, сосуды расширяются и с избытком наполняются кровью. При этом полностью сохранены ацинусы — концевые отделы слюнной железы. В них обильно скапливаются мукополисахариды и муцин — признаки воспаления. Протоки внутри и между дольками железы расширяются, постепенно увеличиваются и уплотняются коллагеновые волокна и лимфоидные инфильтраты.
На второй стадии болезни возникают морфологические признаки явного хронического воспаления слюнных желёз:
На третьей стадии паренхима железы почти полностью атрофируется и замещается соединительной тканью, разрастаются кровеносные сосуды, протоки внутри долек железы расширяются по типу кисты или сужаются из-за сдавления соединительной, фиброзной тканью.
Классификация и стадии развития сиалоаденита
По течению процесса воспаления сиалодениты бывают острыми и хроническими.
По нозологической самостоятельности сиалоадениты делят на две группы:
По причинам сиалоадениты бывают:
По локализации поражённой слюнной железы выделяют:
По состоянию паренхимы различают два типа сиалоаденита:
По характеру воспаления и его исходу сиалоадениты бывают:
По распространённости процесса в слюнной железе выделяют три типа сиалоаденитов:
Осложнения сиалоаденита
Все осложнения сиалоаденитов можно разделить на несколько групп:
В ряде случаев хроническое воспаление железистой ткани может преобразоваться с развитием доброкачественных и злокачественных опухолей. Однозначно утверждать о воспалительной природе опухолей не приходится, но и исключить воспаление как пусковой механизм их развития пока невозможно.
Доброкачественные опухоли
Плеоморфная аденома — наиболее распространённая железистая опухоль. Обычно она развивается в больших слюнных железах: 75 % — в околоушных, 13 % — в подчелюстных и подъязычных, 12 % — в малых слюнных железах (в основном локализуется на твёрдом нёбе). Макроскопически опухоль представляет собой узел плотной, эластической или мягкой консистенции диаметром 1-6 с м. На разрезе выглядит как белесовато-жёлтое или бело-серое образование с ослиз нением, иногда наблюдаются хрящеподобные вкрапления.
Миоэпителиома до недавних пор считалась разновидностью плеоморфных аденом и сравнительно недавно пол учила право являться отдельной нозологической единицей. Миоэпителиома является мономорфной аденомой и имеет в своём составе исключительно зрелые миоэпителиальные клетки. Данная опухоль встречается сравнительно нечасто: примерно в 4 % случаев всех опухолей слюнных желёз. Морфологически она представляет собой узел неправильно формы, на разрезе представлена белесоватой тканью.
Аденолимфома по частоте встречаемости занимает 2-3 место среди новообразований слюнных желёз. Она развивается только в околоушных железах. Представляет собой чётко ограниченный узел, заключённый в капсулу, 2-5 см в диаметре. На разрезе она выделяется бело-серой окраской со множеством кист, заполненных серозной жидкостью.
Онкоцитома — довольно редкая доброкачественная опухоль. Она развивается преимущественно к околоушных железах. Макроскопически состоит из узла, реже — множества узлов, ограниченных эластической капсулой. В разрезе опухоль имеет буро-коричневый цвет.
Злокачественные опухоли
Мукоэпидермоидный рак является наиболее частой разновидностью карцином слюнных желёз. Чаще всего поражает околоушную железу, на втором месте по локализации — малая слюнная железа в области нёба. Макроскопически данный вид рака обычно четко отграничен от окружающих тканей, в редких случаях заключён в тонкую, не до конца сформированную капсулу. При разрезе в толще опухоли можно заметить множество кист. Узел может быть как мягким, так и плотным, иногда — хрящеподобным, каменистым. По форме узел бывает круглым, овальным, реже — бугристым.
Аденокистозный рак ( цилиндрома ) встречается в 1-10 % всех случаев карцином слюнных желёз. Наиболее часто она поражает малые слюнные железы в области нёба и околоушные железы, реже — подчелюстные и подъязычные. Макроскопически опухоль представлена узлами диаметром 1-5 см, в разрезе она выделяется серым или серо-жёлтым цветом, чётких границ нет.
Карцинома в плеоморфной аденоме является самостоятельным заболеванием. Морфологически выглядит, как скопление узлов с нечёткими границами размером до 14*7 см, в разрезе жёлтого или бело-серого цвета.
Диагностика сиалоаденита
Диагностические мероприятия заболеваний слюнных желез можно разделить на клинические, лабораторные и аппаратные.
Клинические методы представляют из себя сбор жалоб, анамнеза (истории болезни), а также непосредственный осмотр пациента.
В ходе расспроса выясняются жалобы пациента, уточняется время их возникновения, характер, интенсивность боли, влияние этих симптомов на качество жизни, наличие рецидивов и ремиссий, их продолжительность. Отдельно стоит остановиться на вопросах о наличии или отсутствии соматических и инфекционных заболеваний — иногда они могут являться причиной или отягчающим фактором течения сиалоаденита. Стоит уточнить, были ли подобные состояния у родителей и родственников.
В ходе клинического осмотра доктор обращает внимание на наличие отёка и асимметрии лица, размеры, консистенцию, форму и рельеф поражённой и здоровой слюнной железы. Указанные данные во многом зависят от первичности заболевания, наличия рецидивов и характера проведённого лечения или же его отсутств ия. Чем больше было рецидивов, тем железа более склерозирована, что негативно влияет на её функционирование. В полости рта стоит обратить внимание на устье выводного протока, а также изучить сам выводной проток (по возможности) на наличие камней слюнных желёз и иных патологических изменений. Важно установить, имеется ли выделение слюны. Для этого проводится массаж ткани железы, после чего оценивается количество слюны, её цвет и консистенция.
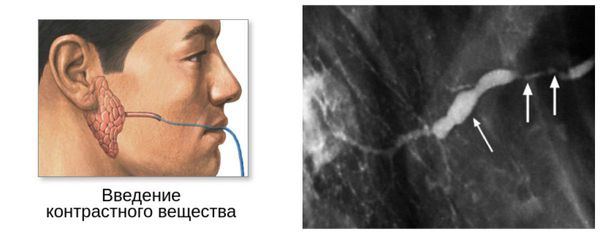
Компьютер ная и магнитно-резонансная сиалотомография информативны при наличии небольших инородных тел (камней) в выводном протоке и самой железе.
Метод сиалосонографии (УЗИ) даёт достаточно полное представление о структуре железы. С его помощью можно без труда выявить склеротические изменения тканей, инородные тела, оценить их количество, плотность, размеры, а также исключить наличие новообразований.
Термосиалография даёт возможность изучить в динамике изменение температуры железы. Это позволяет оценить эффективность проводимого лечения.
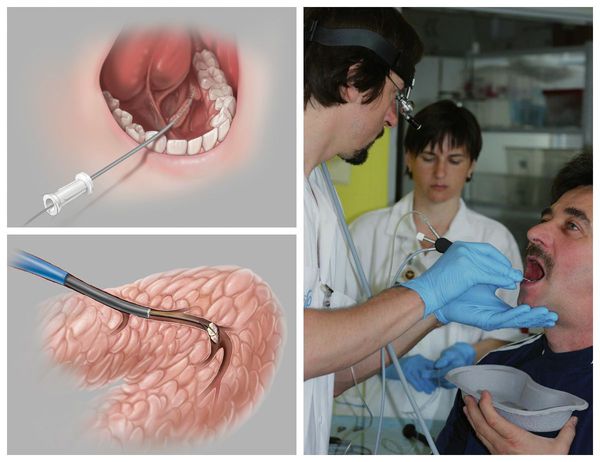
Наличие второго рабочего канала в корпусе эндоскопа позволяет не только визуализировать, но и проводить промывание, расширение протока, при необходимости возможен забор биопсийног о материала. С помощью эндоскопа можно оценить цвет стенок выводного протока, их эластичность, обнаружить причины, затрудняющие нормальный ток слюны по протокам — камни, слизистые пробки, полипы, новообразования, участки сужения просвета протока. Также благодаря эндоскопической поддержке во время операции можно не только получить полную картину проблемы, но и устранить её с минимальным вмешательством.
Лечение сиалоаденита
Лечебные мероприятия при сиалоадените проводятся как в стационарных, так и в амбулаторных условиях. Лечение может быть хиру ргическим и консервативным. Выбор условия и метода лечения зависит от тяжести течения заболевания, возраста пациента, сопутствующих заболеваний и других факторов.
Консервативное лечение
Основные принципы консервативного лечения:
Неотъемлемой частью лечения сиалоаденитов, особенно острых или обострений хронических форм, является приём антибактериальных препаратов. Зачастую назначаются синтетические и полусинтетические пенициллины. Данные препараты хороши спектром антимикробного действия, малотоксичны и имеют довольно обширную базу клинических исследований, доказательность которых помогает планировать желаемый исход терапии и сократить сроки лечения и реабилитации.
При сильных болях также проводится симптоматическая терапия НПВС. Их применение оправдано дополнительным противовоспалительным эффектом.
Хирургическое лечение
Иногда одной консервативной терапии недостаточно. В таких случаях применяются хирургические методы лечения.
При зак уперке выводного протока инор одным телом приём лекарственных препаратов желаемого эффекта не принесёт — необходимо хирургическое удаление камня. Зачастую подобные манипуляции проводятся в амбулаторных условиях стоматологом-хирургом. Под местной анестезией выполняется удаление конкремента с последующей антисептической обработкой. По показаниям назначается антимикробная и симптоматическая терапия. Пациент наблюдается несколько дней, в ряде случаев проводится бужирование (расширение) выводного протока и его промывание.
При частых рецидивах сиалоаденита происходит полное или частичное склерозирование железистой ткани и её замещение соединительной. В таких случаях по показаниям проводится удаление поражённой слюнной железы.
Показанием к удалению долгое время считалось нахождение камня в толще самой железы, но с появлением новых современных методов лечения подобные радикальные операции проводятся реже.
Прогноз. Профилактика
При своевременном и рациональном лечении первичного сиалоаденита вероятность выздоровления высока. Рецидивы случаются 1-2 раза в год в осенне-весенний период.
Профилактика сиалоаденита коренным образом не отличается от профилактики многих других заболеваний. Правильное, сбалансированное и рациональное питание, здо ровый, активный образ жизни, исключение вредных привычек обычно снижают риск развития большинства болезни. Однако профилактика сиалоаденита имеет свои особенности.
Заболевания органов полости рта и ЛОР-органов напрямую влияют на рост и развитие бактерий, которые через выводной проток железы, с током крови и лимфы могут проникнуть в слюнную железу и привести к развитию воспаления. Любые другие хронические очаги инфекции также можно считать предрасполагающими факторами развития сиалоаденита. Бактерии, находящиеся в организме поражённого органа или ткани, могут не только стать причиной сиалоаденита, но и снизить иммунитет организма в целом, что не позволит активно бороться с болезнью. Исключение переох лаждений и стрессовых ситуаций, приём поливитаминов в осенне-весенний период позволит поддержать иммунитет на должном уровне.