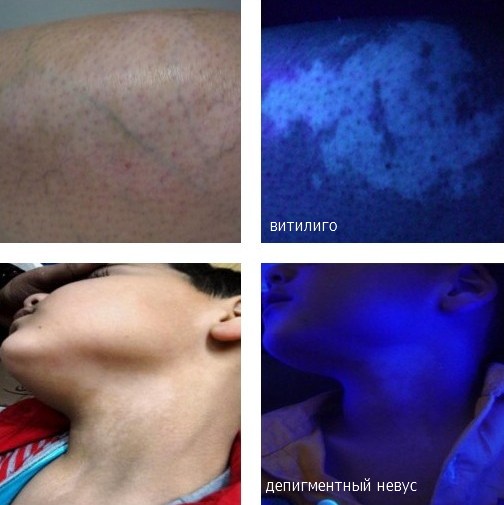
код мкб 10 невус грудной клетки
Код мкб 10 невус грудной клетки
Заболевание встречается у обоих полов и во всех этнических группах.В большинстве случаев обнаруживается при рождении, реже возникает в первые три года жизни.Распространенность неизвестна.
Этиология и патогенез до конца не изучены.Считается, что в основе болезни лежат функциональные нарушения в переносе меланосом из меланоцитов в кератиноциты, что приводит к появлению характерных гипопигментированных кожных пятен. Ряд авторов предполагают, что депигментный невус является формой кожного мозаицизма, при которой измененный клон меланоцитов обладает пониженной способностью синтезировать меланин и транспортировать его в кератиноциты.Присутствие лентиго наряду с депигментным невусом может также представлять фенотипическое проявление обратной мутации.
Некоторые исследователи рассматривают депигментный невус и гипомеланоз Ито как два фенотипических варианта мозаицизма, влияющих на пигментные гены.Гетерогенность генетических аномалий может быть связана с наличием нескольких локусов, кодирующих связанные с пигментом белки.При депигментном невусе соматические мутации возникают поздно во время эмбриогенеза, когда большинство структур уже сформировано, что приводит к меньшему количеству системных проявлений, а при гипомеланозе Ито, вероятно, эти мутации происходят намного раньше, и, следовательно, вероятность системности процесса выше (62-94% ).
Различают три клинических формы депигментного невуса :
Локализованная форма
Сегментная форма
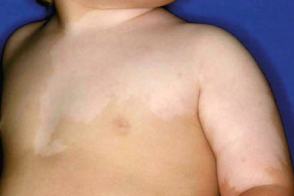 Характеризуется крупными очагами с резким ограничением по средней линии в виде одностороннего расположения или вдоль линий Блашко. Характеризуется крупными очагами с резким ограничением по средней линии в виде одностороннего расположения или вдоль линий Блашко. |
Системная форма
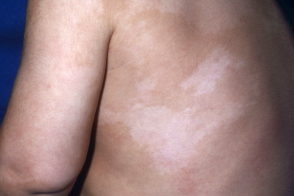 Редкая форма депигментного невуса, проявляющаяся обширными линейными пятнами, лентиго и ассоциируется с неврологическими и скелетно-мышечными растройствами (судоргами, умственной отсталостью, расстройствами зрения и слуха, ненормальными зубами). Редкая форма депигментного невуса, проявляющаяся обширными линейными пятнами, лентиго и ассоциируется с неврологическими и скелетно-мышечными растройствами (судоргами, умственной отсталостью, расстройствами зрения и слуха, ненормальными зубами). |
Течение заболевания
Гипопигментные пятна более заметны на смуглой коже и становятся более заметными при загаре.Течение хроническое, персистирующее.С возрастом размер пятен увеличивается, после полового созревания процесс стабилизируется.Сообщается о единичных случаях спонтанного регресса заболевания.При отсутствии системных проявлений заболевание считается доброкачественным.
Клинические критерии (Coup, 1976 г.)
Клинические и лабораторные исследования
Не требуется.С косметическими целями рекомендовано :
Код мкб 10 невус грудной клетки
Диспластический меланоцитарный невус занимает промежуточную позицию в спектре заболеваний между распространенными приобретенными невусами и злокачественной меланомой кожи. Он считается потенциальным предшественником меланомы и маркером лиц с высоким ее риском. Синдром атипичных невусов и меланомы определяется как наличие большого количества (> 50) меланоцитарных невусов, причем некоторые из них имеют атипичные признаки.
Диспластические невусы подразделяются на семейные (синдром атипичного невуса) и спорадические в зависимости от наличия в семейном анамнезе меланомы кожи.Встречаются у 5% белого населения США и у 1, 8-18% населения других стран.Присутствуют почти у всех пациентов с семейной меланомой и у 30-50% пациентов со спорадической меланомой кожи. Преимущественно поражаются лица белой расы. Предпочтения по половому признаку отсутствуют. Зарегистрирована семейная распространенность. Большинство диспластических невусов появляются в детстве и подростковом возрасте, иногда в период кризисов. Спорадические очаги могут появляться в любое время жизни (вплоть до 60 лет).
В случае семейных невусов имеет место аутосомно-доминантный способ наследования с довольно высокой пенетрантностью. В качестве причинных признаются многие гены, включая 1р36, 9р21. Предполагается полигенная этиология. Воздействие солнца, особенно острое и периодическое, считается фактором, способствующим развитию заболевания. Однако невусы могут возникать и на полностью закрытых участках тела. Состояние иммунодефицита способствует прогрессированию в злокачественное новообразование. Определенную роль играют эндокринные и пищевые факторы, а также воздействия окружающей среды.
Общие характерные признаки
Критерии клинической диагностики диспластического невуса
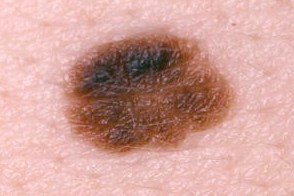 |
Клинические подтипы
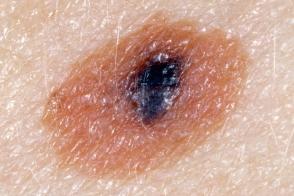 |  | 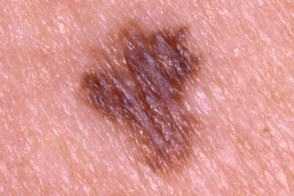 |
| по типу яичницы | мишеневидный | лентигинозный |
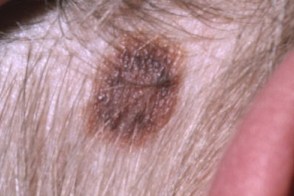 | 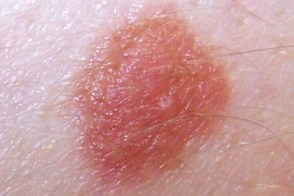 | 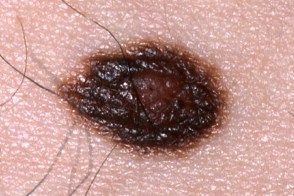 |
| подобный себорейному кератозу | эритематозный | меланома-подобный |
Течение и прогноз
Диспластические невусы, как правило, начинают появляться позже, чем приобретенные меланоцитарные невусы, незадолго до начала полового созревания, и продолжают появляться на протяжении многих лет, до самой старости. Для них нехарактерна инволюция (по крайней мере, они подвергаются ей гораздо реже, чем приобретенные невусы). В отличие от диспластического невуса приобретенные меланоцитарные невусы никогда не появляются у пожилых, а те, которые есть, в пожилом возрасте исчезают.
Хотя большинство очагов остаются стабильными или развиваются в доброкачественный дермальный меланоцитарный невус, атипичный невус является одним из наиболее важных предшественников злокачественной меланомы кожи. Пациенты с синдромом семейных или атипичных спорадических невусов имеют повышенный риск развития меланомы. Анатомическая ассоциация с диспластическими невусами наблюдалась у 8-35% пациентов со спорадической меланомой, примерно у 70% пациентов с семейной меланомой и более чем у 90% лиц с синдромом семейного атипичного невуса и меланомы.
В США риск развития меланомы в течение жизни оценивается в 0, 8% для населения. У пациентов с атипичным невусом риск меланомы значительно возрастает и достигает 6% или даже 10-15%, если она присутствует в семейном анамнезе. Риск меланомы возрастает с увеличением числа невусов, увеличением атипичных характеристик и при наличии диспластического невуса или меланомы в семейном анамнезе. Меланома у пациентов с диспластическим невусом может возникать либо de novo (на нормальной коже), либо в пределах ранее существовавшего невуса, чаще всего в возрасте старше 30 лет.
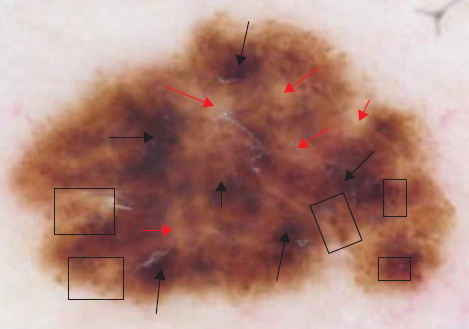
В клиническом установлении диагноза помогают дерматоскопия или эпилюминесцентная микроскопия. Исследование под лампой Вуда акцентирует эпидермальную гиперпигментацию очага. Гистологическое исследование подтверждает диагноз.
Дерматоскопия
Гистологическое исследование
Эпидермис атрофичен и обычно содержит большое количество меланина.В базальных отделах эпидермиса определяется пролиферация атипичных меланоцитов с длинными отростками, часто принимающих веретеновидную форму, с вакуолизированной цитоплазмой и гиперхромными ядрами с выраженным полиморфизмом. При прогрессировании заболевания атипичные меланоциты группируются в гнезда. Встречаются многоядерные меланоциты.В субэпидермальных отделах дермы обнаруживают меланофаги, дистрофические изменения коллагена, иногда воспалительный инфильтрат из лимфоцитов и плазматических клеток.
Диспластический меланоцитарный невус дифференцируют с:
Общие терапевтические рекомендации
Лечение зависит от числа невусов наличия меланомы кожи в анамнезе и семейного анамнеза (наличие у родственников атипичного невуса и меланомы кожи)
Рекомендуемые методы лечения
К очагам, которые требуют эксцизии, относятся:
Полная хирургическая эксцизия является лечением выбора. Достаточно начальных границ шириной 5 мм. Если очаг атипичный или переходит на границы, необходима эксцизия с чистыми границами. При выраженных атипичных признаках рекомендуется повторная эксцизия с границами 5—10 мм. За эксцизией должно всегда следовать гистологическое исследование, чтобы исключить злокачественность.
Следует избегать лазеров, электрохирургии, криотерапии и других вариантов лечения, в результате которых происходит физическая деструкция очага, поскольку эти методы не позволяют провести гистологическое исследование очага.
Новообразования сосудистой оболочки (локальное лечение)
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «19» ноября 2019 года
Протокол №77
Меланома – это относительно редкая опухоль, происходящая из меланоцитов, расположенных в разных анатомических отделах, включающие кожу, слизистые поверхности, орган зрения (сосудистую оболочку, конъюнктиву, веки, орбиту), и редко из неизвестных первичных очагов [1].
Ограниченная гемангиома хориоидеи – сосудистая опухоль, состоящая из выстланных эндотелием сосудистых каналов, захватывающие всю толщу хориоидеи [2].
Название протокола: НОВООБРАЗОВАНИЯ СОСУДИСТОЙ ОБОЛОЧКИ (ЛОКАЛЬНОЕ ЛЕЧЕНИЕ)
Код(ы) МКБ-10 и 9:
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| С69.3 | Злокачественное новообразование сосудистой оболочки | 14.22 | Деструкция хориоретинального повреждения путем криотерапии |
| D31.3 | Доброкачественное новообразование сосудистой оболочки | 14.21 | Деструкция хориоретинального повреждения методом диатермии |
| 14.34 | Лазерная коагуляция сетчатки | ||
| 14.27 | Деструкция хориоретинального повреждения путем имплантации источника излучения | ||
| 12.22 | Биопсия радужной оболочки | ||
| 12.42 | Иссечение пораженного участка радужной оболочки | ||
| 12.44 | Иссечение пораженного участка ресничного тела | ||
| 16.41 | Энуклеация глазного яблока с синхронным введением имплантата в теноновую капсулу с прикреплением мышц | ||
| 16.51 | Экзентерация орбиты | ||
Дата разработки/пересмотра протокола: 2019 год
Сокращения, используемые в протоколе:
| ВОП | – | Врач общей практики |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ОКТ | – | оптическая когерентная томография |
| ТИАБ | – | тонкоигольная аспирационная биопсия |
| ТТТ | – | транспупиллярная термотерапия |
| УБМ | – | ультразвуковая биомикроскопия |
| УЗДГ | – | ультразвуковая допплерография |
| УЗИ | – | ультразвуковое исследование |
| ФАГ | – | флюоресцентная ангиография |
Пользователи протокола: офтальмологи, онкологи, радиологи, ВОП, врачи скорой медицинской помощи, патоморфологи, генетики.
Категория пациентов: дети, взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+).Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация
Таблица 1. Классификация меланомы цилиарного тела и хориоидеи [4]
| Размеры опухоли (мм) | Категория | ||
| Малые | Средние | Большие | |
| Максимальный диаметр | ≤ 10 | >10 до 15 включительно | > 15 |
| Толщина | ≤ 3 | > 3 до 5 включительно | > 5 |
Классификация увеальной меланомы поTNM(8-й пересмотр 2016года AJCC/UICC Американской объединенной комиссии рака/Союза международного контроля рака) [5].
Таблица 2. Классификация меланомы хориоидеи и цилиарного тела, категория Т
| Толщина (мм) | |||||||
| >15.0 | 4 | 4 | 4 | 4 | 4 | 4 | 4 |
| от 12.1 до 15.0 | 3 | 3 | 3 | 3 | 3 | 4 | 4 |
| от 9.1 до 12.0 | 3 | 3 | 3 | 3 | 3 | 3 | 4 |
| от 6.1 до 9.0 | 2 | 2 | 2 | 2 | 3 | 3 | 4 |
| от 3.1 до 6.0 | 1 | 1 | 1 | 2 | 2 | 3 | 4 |
| ≤ 3.0 | 1 | 1 | 1 | 1 | 2 | 2 | 4 |
| ≤ 3.0 | 3.1-6.0 | 6.1-9.0 | 9.1-12.0 | 12.1-15.0 | 15.1-18.0 | >18.0 | |
| Максимальный диаметр основания (мм) | |||||||
| категория Т | критерии |
| TX | первичная опухоль не может быть оценена |
| T0 | нет признаков первичной опухоли |
| T1 | Основание опухоли ≤9 мм с толщиной ≤6 мм Основание опухоли 9.1-12 мм с толщиной ≤3 мм |
| T1a | T1 без вовлечения цилиарного тела и экстраокулярного распространения |
| T1b | T1 с вовлечением цилиарного тела |
| T1c | T1 без вовлечения цилиарного тела, но с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T1d | T1 с вовлечением цилиарного тела и с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T2 | Основание опухоли ≤9 мм с толщиной ≤6.1-9 мм Основание опухоли 9.1-12 мм с толщиной 3.1—9 мм Основание опухоли 12.1-15 мм с толщиной ≤6 мм Основание опухоли 15.1-18 мм с толщиной ≤3 мм |
| T2a | T2 без вовлечения цилиарного тела и экстраокулярного распространения |
| T2b | T2 с вовлечением цилиарного тела |
| T2c | T2 без вовлечения цилиарного тела, но с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T2d | T2 с вовлечением цилиарного тела и с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T3 | Основание опухоли 3.1-9 мм с толщиной 9.1-12 мм Основание опухоли 9.1-12 мм с толщиной 9.1—15 мм Основание опухоли 12.1-15 мм с толщиной ≤6.1-15 мм Основание опухоли 15.1-18 мм с толщиной 3.1-12 мм |
| T3a | T3 без вовлечения цилиарного тела и экстраокулярного распространения |
| T3b | T3 с вовлечением цилиарного тела |
| T3c | T3 без вовлечения цилиарного тела, но с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T3d | T3 с вовлечением цилиарного тела и с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T4 | Основание опухоли 12.1-15 мм с толщиной >15 мм Основание опухоли 15.1-18 мм с толщиной >12 мм Основание опухоли 12.1-15 мм с толщиной ≤6.1-15 мм Основание опухоли >18 мм любой толщины |
| T4a | T4 без вовлечения цилиарного тела и экстраокулярного распространения |
| T4b | T4 с вовлечением цилиарного тела |
| T4c | T4 без вовлечения цилиарного тела, но с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T4d | T 4 с вовлечением цилиарного тела и с экстраокулярным распространением ≤5 мм в наибольшем диаметре |
| T4e | Любой категории размера опухоли с экстраокулярным распространением >5 мм в наибольшем диаметре |
| Категория N | Критерии |
| NX | невозможно оценить регионарные лимфатические узлы |
| N0 | метастазы в регионарных лимфатических узлах не обнаружены |
| N1 | метастазы в регионарных лимфатических узлах либо дискретный метастаз опухоли в орбите |
| N1a | метастазы в единичных или более регионарных лимфатических узлах |
| N1b | метастазы в регионарных лимфатических узлах не обнаружены, но имеется дискретный метастаз опухоли в орбите, не распространяющийся на глаз |
| Категория M | Критерии |
| М0 | не выявлено отдаленных метастазов |
| М1 | выявлены отдаленные метастазы |
| M1a | Наибольший диаметр выявленного метастаза ≤3.0 см |
| M1b | Наибольший диаметр выявленного метастаза 3.1-8.0 см |
| M1c | Наибольший диаметр выявленного метастаза ≥8.1 см |
| Т | N | М | Стадия |
| T1a | N0 | M0 | I |
| T1b-d | N0 | M0 | IIA |
| T2a | N0 | M0 | IIA |
| T2b | N0 | M0 | IIB |
| T3a | N0 | M0 | IIB |
| T2c-d | N0 | M0 | IIIA |
| T3b-c | N0 | M0 | IIIA |
| T4a | N0 | M0 | IIIA |
| T3d | N0 | M0 | IIIB |
| T4b-c | N0 | M0 | IIIB |
| T4d-e | N0 | M0 | IIIC |
| Любое Т | N1 | M0 | IV |
| Любое Т | N1 | M1a-c | IV |
| Категория G | Критерии |
| GX | Степень дифференцировки не может быть установлена |
| G1 | Веретеноклеточная меланома (>90% веретенообразных клеток) |
| G2 | Смешанно-клеточная меланома (>10% эпителиоидных клеток и |
| G3 | Эпителиоидно-клеточная меланома (>90% эпителиоидных клеток) |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Физикальные обследования: нет.
Лабораторные обследования: нет.
Инструментальные исследования:
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Невус хориоидеи | Пигментное образование | Визометрия: не изменена Периметрия: не изменена Офтальмоскопия: плоский или слегка проминирующий очаг (до 1 мм) слабо-серого или серо-зеленого цвета с перистыми четкими границами (1-6 мм) УЗИ: «плюс»-ткань не определяется | 1. отсутствие нарушений зрительных функций 2. отсутствие проминенции образования 3. отсутствие собственных сосудов |
| Меланоцитома | Пигментное образование | Визометрия: не изменена Периметрия: не изменена Офтальмоскопия: плоский или слегка проминирующий очаг с четкими границами интенсивно черного цвета | 1.отсутствие нарушений зрительных функций 2. отсутствие собственных сосудов |
| Гемангиома хориоидеи: | Проминирующее образование | Офтальмоскопия: одиночный узел с четкими границами беловато-серого или розово-красного цвета, или ярко-красное свечение зрачка, диффузное красно-оранжевое утолщение хориоидеи УЗИ и УЗДГ: однородность структуры, отсутствие экскавации хориоидеи, отсутствие ретинотуморальных шунтов, высокая скорость кровотока в собственных сосудах ФАГ: ранняя флюоресценция собственных сосудов с прогрессированием в венозную фазу, задержка флюоресцеина в лакунах, из которых просачивается в ткань опухоли) | 1. образование ярко-красного цвета 2. отсутствие поздней флюоресценции |
| Внутриглазной метастаз | Проминирующее образование | Офтальмоскопия: Беловато-желтый рыхлый, быстро растущий очаг с нечеткими границами, неправильной конфигурации, | 1. наличие в анамнеза онкологического заболевания 2. двустороннее поражение в 30% случаев 3. мультифокальный рост |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯНА АМБУЛАТОРНОМ УРОВНЕ
Перечень основных лекарственных средств (имеющих 100% вероятность применения): нет.
Перечень дополнительных лекарственных средств (менее 100% вероятности применения)
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Блокатор М-холинорецепторов в комбинации с альфа-адреномиметиком (мидриатик) | Фенилэфрина гидрохлорид 50 мг, тропикамид 8 мг капли глазные | Инстиляции в конъюнктивальную полость | У/Д А- [14] |
| Бета- адреноблокаторы неселективные | Тимолол малеат | Инстилляции в конъюнктивальную полость | УД – A[15] |
| Альфа-адреномиметик (Альфа-агонисты) | Бримонидин | Инстилляции в конъюнктивальную полость | УД – A[15] |
| Бета- адреноблокаторы неселективные+ ингибиторы карбоангидразы | Тимолола малеат+бринзоламид | Инстилляции в конъюнктивальную полость | УД – A[16] |
| Диуретики | Ацетазоламид | Таблетки | УД-А[17] |
| Местноанестезирующее средство | Проксиметакаин капли глазные | Инстилляции в конъюнктивальную полость | УД – А[18,19] |
Хирургическое вмешательство (республиканский уровень):
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ: брахитерапия, энуклеация, экзентерация, послеоперационное лечение: профилактика вторичного инфицирования.
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):
Перечень основных лекарственных средств (имеющих 100% вероятность применения)
| Фармакотерапевтическая группа | Международное непатентованное наименование ЛС | Способ применения | Уровень доказательности |
| Блокатор м-холинорецепторов в комбинации с альфа-адреномиметиком (мидриатик) | Фенилэфрина гидрохлорид 50 мг, тропикамид 8 мг капли глазные | Инстиляции в конъюнктивальную полость | У/Д А- [14] |
| Бета- адреноблокаторы неселективные | Тимолол малеат | Инстилляции в конъюнктивальную полость | УД – A[15] |
| Альфа-адреномиметик (Альфа-агонисты) | Бримонидин | Инстилляции в конъюнктивальную полость | УД – A[15] |
| Бета- адреноблокаторы неселективные+ ингибиторы карбоангидразы | Тимолола малеат+бринзоламид | Инстилляции в конъюнктивальную полость | УД – A[16] |
| Диуретики | Ацетазоламид | Таблетки | УД-А [17] |
| Глюкокортикостероиды | Преднизолон | Внутримышечные инъекции | УД-А [36] |
Хирургическое вмешательство:
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Рецензенты: Балмуханова Айгуль Владимировна– доктор медицинских наук, офтальмолог, онколог, профессор, руководитель Департамента науки и инноваций АО «Национальный медицинский университет».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.