зно сигмовидной кишки код по мкб 10 у взрослых
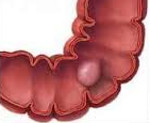
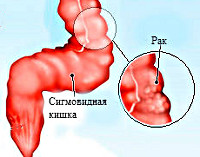
Рак сигмовидной кишки
Рак сигмовидной кишки – это злокачественное новообразование эпителиального происхождения, располагающееся в сигмовидном отделе толстого кишечника. На начальных стадиях течет бессимптомно. Затем возникают боли и дискомфорт в животе, метеоризм, чувство неполного опорожнения кишечника. Наблюдается чередование запоров и поносов. Нередко в левой половине живота удается прощупать опухолевидное образование. Диагноз выставляется на основании жалоб, анамнеза, данных внешнего осмотра, УЗИ, ректосигмоскопии, ирригоскопии, МРТ, биопсии и других исследований. Лечение – операция, химиотерапия, радиотерапия.
МКБ-10
Общие сведения
Рак сигмовидной кишки – достаточно распространенная злокачественная опухоль, которая поражает участок толстого кишечника, расположенный выше прямой кишки. Происходит из клеток железистого эпителия. Составляет 34% от общего количества случаев колоректального рака. В 60% случаев поражает пациентов в возрасте 40-60 лет. Мужчины страдают в 1,5 раза чаще женщин. Вначале рак сигмовидной кишки нередко протекает бессимптомно либо малосимптомно, что усложняет своевременную диагностику. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы). Лечение проводят специалисты в сфере абдоминальной онкохирургии и оперативной проктологии.
Причины
Высокая вероятность развития рака сигмовидной кишки обусловлена особенностями этого органа. Сигмовидная кишка располагается в левой части живота, сразу над прямой кишкой, и имеет S-образную форму. При замедлении продвижения содержимого по кишечнику химус продолжительное время остается в сигмовидной кишке, что увеличивает время контакта токсических продуктов переработки пищи со слизистой органа. В качестве факторов, повышающих риск развития рака сигмовидной кишки, рассматривают малоподвижный образ жизни и нерациональное питание: употребление продуктов с малым количеством растительной клетчатки, большое количество жирной, жареной и острой пищи, преобладание животных жиров и легких углеводов. Оба этих фактора вызывают замедление кишечной перистальтики. Нерациональное питание способствует увеличению количества канцерогенных веществ в кишечном содержимом.
В числе других обстоятельств, увеличивающих вероятность возникновения рака сигмовидной кишки, специалисты называют запоры, при которых слизистая оболочка не только долго контактирует с канцерогенами, но и травмируется твердым содержимым. Негативную роль играет злоупотребление алкоголем. Кроме того, рак сигмовидной кишки часто развивается на фоне предраковых процессов и воспалительных болезней кишечника. Более 50% новообразований возникают на фоне полипов кишечника, дивертикулита и других состояний, сопровождающихся повреждением слизистой оболочки. Имеет значение неблагоприятная наследственность.
Классификация
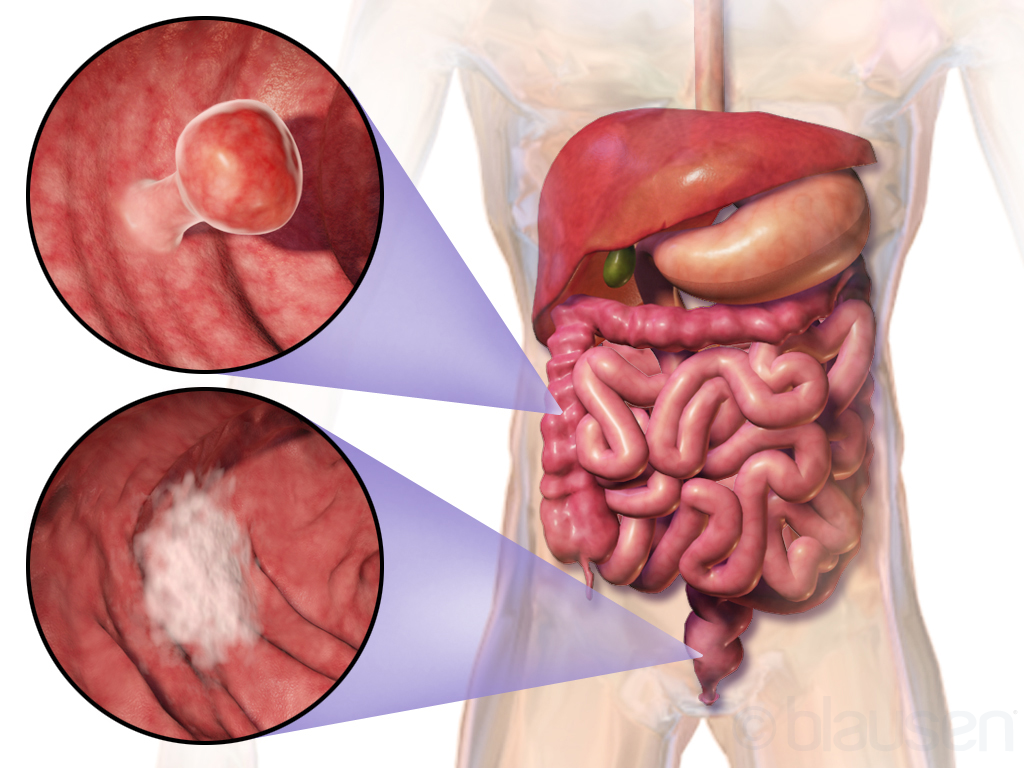
С учетом особенностей роста выделяют два типа рака сигмовидной кишки: экзофитный и эндофитный. Экзофитные опухоли растут преимущественно в просвет кишечника и представляют собой выступающие узлы на толстой ножке. При прогрессировании процесса новообразование часто изъязвляется, возможны кровотечения и инфицирование. Эндофитные опухоли растут преимущественно вглубь кишечника. Они распространяются по кишечной стенке и могут циркулярно охватывать кишку. В центре новообразования возникают участки изъязвления. Циркулярный рост рака сигмовидной кишки вызывает сужение просвета кишечника и затрудняет движение каловых масс. Для сигмовидной кишки более характерны эндофитные опухоли.
С учетом гистологического строения различают три вида рака сигмовидной кишки:
С учетом распространенности процесса различают следующие стадии рака сигмовидной кишки:
Симптомы рака
На ранних стадиях течение рака сигмовидной кишки бессимптомное или со скудными клиническими проявлениями. Пациенты могут предъявлять жалобы на вздутие и урчание в животе, чередование запоров и поносов. При прогрессировании наблюдается преобладание запоров. В кале появляются примеси слизи, гноя и крови. При прорастании стенки кишечника и наличии механического препятствия продвижению химуса возникают схваткообразные либо тупые боли в левой половине живота. Иногда первым проявлением болезни становится развитие кишечной непроходимости.
У больных раком сигмовидной кишки выявляются слабость, утомляемость, бледность или сероватый оттенок кожи, гипертермия, потеря веса и аппетита, обусловленные раковой интоксикацией. При развитии кишечной непроходимости возникают приступообразные схваткообразные боли, повторяющиеся через каждые 10-15 минут, отмечается вздутие живота, задержка стула и газов. Возможна рвота. При разрушении стенки кишки развивается перитонит. В запущенных случаях рака сигмовидной кишки наблюдаются кахексия, анемия, желтуха и увеличение печени. При появлении гематогенных метастазов присоединяются симптомы, свидетельствующие о нарушении функций пораженных органов.
Диагностика
Диагноз рак сигмовидной кишки выставляется с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Наиболее информативными являются эндоскопические методы (ректороманоскопия и колоноскопия), позволяющие визуально оценить объем и локализацию опухоли, а также взять материал для последующего гистологического исследования. В процессе обследования пациентов с подозрением на рак сигмовидной кишки также используют ирригоскопию и анализ кала на скрытую кровь.
Для выявления метастазов применяют УЗИ органов брюшной полости, рентгенографию грудной клетки, рентгенографию позвоночника и другие диагностические методики. Окончательный диагноз выставляют на основании результатов гистологического исследования. Рак сигмовидной кишки дифференцируют с воспалительными и предраковыми болезнями кишечника, с подвижными опухолями брыжейки и неподвижными новообразованиями забрюшинного пространства.
Лечение рака сигмовидной кишки
При лечении данной патологии хирурги-онкологи обычно используют комбинированную терапию, включающую в себя оперативное вмешательство, радиотерапию и химиотерапию. При этом ведущая роль отводится хирургическому лечению, направленному на радикальное удаление опухоли. Объем операции зависит от распространенности рака сигмовидной кишки. На ранних стадиях в отдельных случаях допустимо применение эндоскопических методик.
При распространенных процессах осуществляют резекцию сигмовидной кишки с участком брыжейки и близлежащими лимфоузлами. Пораженный участок удаляют с 5 сантиметрами неизмененного дистального и проксимального отделов кишечника. Хирургическое вмешательство при раке сигмовидной кишки бывает одно- либо двухэтапным. При проведении одноэтапных операций после удаления опухоли хирург накладывает анастомоз, восстанавливая непрерывность кишечника. В запущенных случаях кишку резецируют с формированием колостомы, а целостность кишечника восстанавливают через несколько месяцев с момента первой операции.
В пред- и послеоперационном периоде больным раком сигмовидной кишки назначают химиотерапию и радиотерапию. В запущенных случаях проводят паллиативную терапию для обеспечения проходимости кишечника и уменьшения болевого синдрома. Иногда при раке сигмовидной кишки требуются экстренные оперативные вмешательства, направленные на устранение кишечной непроходимости, санацию брюшной полости при перитоните и т. д.
Прогноз и профилактика
Прогноз при раке сигмовидной кишки определяется типом опухоли, распространенностью злокачественного процесса, уровнем дифференцировки клеток, возрастом пациента, наличием сопутствующих заболеваний и других факторов. Средняя пятилетняя выживаемость составляет 65,2%. При новообразованиях 1 стадии пятилетний рубеж преодолевают 93,2% больных. При раке сигмовидной кишки 2 стадии до пяти лет с момента постановки диагноза доживают 82,5% пациентов. При опухолях 3 стадии этот показатель снижается до 59,5%, при поражениях 4 стадии – до 8,1%.
Онкология сигмовидной кишки
Рак сигмовидной кишки часто в течение продолжительного времени не проявляется клиническими симптомами. По этой причине зачастую диагноз устанавливают на поздней стадии опухолевого процесса. Врачи Юсуповской больницы рекомендуют даже при незначительных проявлениях кишечного дискомфорта незамедлительно обращаться за помощью.
В Юсуповской больнице онкологи применяют новейшие методы диагностики заболеваний сигмовидной кишки. Обследование пациентов проводят с помощью новейшей аппаратуры ведущих мировых производителей. Лаборанты выполняют исследование крови, кала и других биологических материалов, используя качественные реагенты, что позволяет получить точные результаты анализов.
Хирурги клиники онкологии виртуозно выполняют традиционные и инновационные оперативные вмешательства. Химиотерапевты назначают пациентам эффективнейшие противоопухолевые препараты, которые оказывают минимальное побочное действие. Радиологи проводят лучевую терапию современными аппаратами, позволяющими прицельно воздействовать на патологический очаг, не повреждая окружающие опухоль ткани.
Причины опухолей
Рак сигмовидной кишки происходит из клеток железистого эпителия. Составляет 34% от общего количества случаев колоректального рака. В 60% случаев злокачественную опухоль выявляют у пациентов в возрасте 40-60 лет. Мужчины страдают в 1,5 раза чаще женщин.
Высокая вероятность развития рака сигмовидной кишки обусловлена особенностями органа. Сигмовидная кишка располагается в левой части живота, над прямой кишкой. Она имеет S-образную форму. Если замедляется продвижение содержимого по кишечнику, оно продолжительное время остается в сигмовидной кишке. Это увеличивает время контакта токсических продуктов переработки пищи со слизистой органа.
Рак сигмовидной кишки может развиться под воздействием следующих неблагоприятных факторов:
Несбалансированного питания – употребление в пищу большого количества жирной и мясной пищи, недостаточного потребления фруктов и овощей, продуктов, богатых клетчаткой;
Отягощённой наследственности – риск развития злокачественного новообразования увеличивается, если близкие родственники болели раком сигмовидной кишки;
Хронических воспалительных процессов в кишечнике – неспецифического язвенного колита, дивертикулеза, болезни Крона;
Малоподвижного образа жизни, вследствие чего замедляется эвакуация содержимого кишечника;
Возрастной атонии кишечника.
К развитию рака сигмовидной кишки приводит курение, злоупотребление спиртными напитками, употребление продуктов, содержащих канцерогенные пищевые добавки.
Классификация
С учётом особенностей роста опухоли онкологи выделяют два типа рака сигмовидной кишки: экзофитный и эндофитный. Экзофитные опухоли растут в просвет кишечника. Они представляют собой выступающие узлы на толстой ножке. При прогрессировании патологического процесса рак сигмовидной кишки часто изъязвляется. Возникает кровотечение и инфицирование.
Эндофитный рак сигмовидной кишки растёт преимущественно вглубь кишечника. Опухоль распространяется по кишечной стенке и может циркулярно охватывать кишку. В её центре возникают участки изъязвления. Вследствие циркулярного роста рака сигмовидной кишки происходит сужение просвета кишечника, затрудняется движение каловых масс. Этот тип роста наиболее характерен для рака сигмовидной кишки.
Гистологи различают три вида рака сигмовидной кишки:
Рак ректо-сигмоидного отдела толстой кишки представлен двумя формами: скирром и аденокарциномой.
Стадии
Онкологи различают 4 стадии рака сигмовидной кишки:
При первой стадии опухоли размер новообразования не превышает двух сантиметров. Опухоль располагается в пределах подслизистого слоя или слизистой оболочки. Регионарные лимфатические узлы не поражены атипичными клетками.
Опухоль в случае второй А стадии рака занимает размер менее половины окружности кишки, не прорастает стенку. Метастазы в лимфатических узлах и внутренних органах отсутствуют. Раковая опухоль при 2В стадии располагается в стенке кишечника, но не выходит за его пределы. Онкологи выявляют метастазы в лимфатических узлах. Отдалённые метастазы отсутствуют.
При 3А стадии рака сигмовидной кишки размер опухоли превышает половину длины окружности кишки. Атипичные клетки в регионарных лимфатических узлах отсутствуют. При 3В стадии опухоли метастазами поражаются регионарные лимфатические узлы.
Опухоль при 4 стадии рака перекрывает просвет сигмовидной кишки. Выявляются гематогенные метастазы в других органах. При 4 стадии рака сигмовидной кишки поражаются близлежащие органы, образуются кишечно-пузырные свищи и конгломераты.
Симптомы
Вначале рак сигмовидной кишки нередко протекает бессимптомно либо малосимптомно, что усложняет своевременную диагностику. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы).
В нижнем отделе кишечника – сигмовидной кишке – окончательно формируются каловые массы, всасывается вода и питательные вещества. При неправильном питании каловые массы задерживаются в этом сегменте толстого кишечника. Скопившийся кал давит на стенки кишки, в результате чего нарушается кровообращение, через стенки сигмовидной кишки в организм поступают токсические вещества. Постоянные запоры отрицательно воздействуют на весь организм. В результате застоя кишечного содержимого развиваются предраковые заболевания, злокачественные опухоли сигмовидной кишки.
Довольно долго опухоль сигмовидной кишки не проявляется клиническими симптомами, что усложняет своевременную диагностику. Первый симптом рака сигмовидной кишки – кишечный дискомфорт. Вначале он возникает периодически, а с ростом новообразования приобретает выраженный характер. Более поздние стадии рака сигмовидной кишки проявляются следующими симптомами:
Метеоризмом, отрыжкой, тошнотой, запором или поносом, болью;
Появлением прожилок слизи и крови в кале;
Интенсивными, тупыми или схваткообразными болями, не зависящими от приёма пищи;
Развитием кишечной непроходимости;
У пациентов поносы чередуются с запорами. Нередко в левой половине живота врачам удаётся прощупать опухолевидное образование. Иногда первым проявлением опухолевого процесса становится развитие кишечной непроходимости. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы).
У больных раком сигмовидной кишки врачи выявляют следующие симптомы:
При развитии кишечной непроходимости возникают приступообразные схваткообразные боли, которые повторяются через каждые 10-15 минут, отмечается вздутие живота, задержка газов и стула. Возможна рвота. В случае разрушения стенки кишки развивается перитонит. Рак сигмовидной кишки 4 степени с метастазами в печени проявляется кахексией (раковым истощением), анемией (малокровием), желтухой и увеличением печени. При появлении гематогенных метастазов присоединяются симптомы, которые свидетельствуют о нарушении функций поражённых органов.
Диагностика
Диагноз опухоли сигмовидной кишки онкологи Юсуповской больницы устанавливают с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Наиболее информативными при раке сигмовидной кишки являются эндоскопические методы (ректороманоскопия и колоноскопия). Они позволяют визуально оценить объём и локализацию новообразования, взять материал для последующего гистологического исследования.
В процессе обследования пациентов с подозрением на рак сигмовидной кишки врачи Юсуповской больницы используют ирригоскопию (рентгеновское исследование с применением бариевой взвеси) и анализ кала на скрытую кровь. Чтобы детализировать стадию опухолевого процесса проводят магнитно-резонансную и компьютерную томографию. Все инструментальные методы исследования выполняются с помощью новейшей аппаратуры ведущих фирм-производителей США, Японии и европейских стран.
Для выявления метастазов применяют другие диагностические методики:
Онкологи Юсуповской больницы выставляют окончательный диагноз на основании результатов гистологического исследования. Проводят дифференциальную диагностику злокачественных новообразований сигмовидной кишки с предраковыми и воспалительными болезнями кишечника, неподвижными опухолями забрюшинного пространства и подвижными новообразованиями брыжейки.
Комплексная терапия
Онкологи Юсуповской больницы проводят комбинированное лечение злокачественных опухолей сигмовидной кишки. Оно включает оперативное вмешательство, радиотерапию и химиотерапию. Ведущая роль отводится хирургическому лечению, которое направленно на радикальное удаление опухоли. Объём оперативного вмешательства зависит от распространённости рака сигмовидной кишки. На ранних стадиях заболевания в отдельных случаях применяют эндоскопические методики. Для этого применяется резекция сигмовидной кишки.
При распространённых опухолевых процессах хирурги выполняют резекцию сигмовидной кишки с участком брыжейки и близлежащими лимфатическими узлами. Поражённый участок сигмовидной кишки удаляют с пятью сантиметрами неизменённого отдела кишечника, расположенного выше и ниже опухоли. Хирургическое вмешательство при раке сигмовидной кишки бывает одноэтапным или двухэтапным. При проведении одноэтапных операций после удаления опухоли хирург восстанавливая непрерывность кишечника путём накладывания анастомоза. В запущенных случаях кишку резецируют и формируют колостому. Целостность кишечника восстанавливают через несколько месяцев с момента первой операции.
Оперативное вмешательство может быть типичным, комбинированным, расширенным или сочетанным. Типичная операция представляет собой резекцию участка кишечника с опухолью. Комбинированный метод лечения применяют в случае необходимости провести операцию на поражённом раком сегменте кишечника и других органах, в которые проросла опухоль. Расширенную операцию проводят при разрастании опухоли или наличии синхронных новообразований. Сочетанная операция подразумевает удаление пораженного сегмента кишечника вместе с другими органами из-за сопутствующих заболеваний.
При наличии метастазов рака врачи клиники онкологии проводят химиотерапию. Лечение противоопухолевыми препаратами при раке сигмовидной кишки после операции применяют с осторожностью – в некоторых случаях она может вызвать отрицательные результаты. Чаще всего применение химиотерапии целесообразно при неоперабельных опухолях – она помогает уменьшить размер новообразования. Рак сигмовидной кишки плохо поддаётся лучевому лечению. Радиоактивные лучи могут повредить нормальные ткани, поэтому этот метод не применяют в лечении рака сигмовидной кишки.
В запущенных случаях рака проводят паллиативную терапию для уменьшения болевого синдрома и обеспечения проходимости кишечника. Иногда при раке сигмовидной кишки выполняют экстренные оперативные вмешательства. Они направлены на санацию брюшной полости при перитоните, устранение кишечной непроходимости.
Питание после операции
После операции на сигмовидной кишке пациентов Юсуповской больницы обеспечивают диетическим питанием. Повара готовят блюда из качественных продуктов. В них достаточное количество витаминов и минералов. В меню вводят кефир, йогурт, бифидопродукты, свежие овощи и фрукты. Все блюда готовят с применением щадящих технологий: на пару, отваривают, запекают в духовке или на гриле. При наличии показаний пищу измельчают. Пациенты питаются регулярно, дробно, малыми порциями.
Прогноз
Прогноз выживаемости больных раком сигмовидной кишки зависит от гистологического типа новообразования, уровня дифференцировки клеток, распространённости злокачественного процесса, наличия сопутствующих заболеваний и возраста пациента.
Средняя пятилетняя выживаемость – 65,2%. Боле оптимистичный прогноз после операции по поводу аденокарциномы сигмовидной кишки, поскольку опухоль растёт медленно и практически не метастазирует. При выявлении рака сигмовидной кишки первой стадии пятилетний рубеж преодолевает 93,2% пациентов, второй – 82,5%, третьей – 59,5%. До пяти лет доживает 8,1% больных раком сигмовидной кишки 4 стадии. Поэтому обращайтесь к врачу при появлении первых признаков дисфункции кишечника.
Чтобы установить точный диагноз на ранних стадиях рака сигмовидной кишки, при появлении первых признаков кишечных расстройств, звоните по телефону Юсуповской больницы. После комплексного обследования в случае подтверждения диагноза онкологи проведут адекватную терапию. После проведенного лечения врачи клиники онкологии проводят диспансерное наблюдение, цель которого – своевременное выявление и лечение ранних метастазов. Это позволяет улучшить качество и увеличить продолжительность жизни пациентов, у которых выявлен рак сигмовидной кишки.
Рак ободочной кишки
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Конфликта интересов нет.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация TNM (ICD-O C18-20)
Т – размеры первичной опухоли и степень ее инвазии в стенку кишки.
Тх – недостаточно данных для оценки первичной опухоли.
Т0 – первичная опухоль не определяется.
Tis – интраэпителиальная-преинвазивная карцинома (carcinomainsitu): внутрислизистая или инвазия в собственную пластинку слизистой оболочки (включает раковые клетки до базальной мембраны или в слизистом слое без распространения в подслизистый слой).
Т1 – опухоль инфильтрирует подслизисгую основу.
Т2 – опухоль инфильтрирует мышечный слой стенки кишки.
Т3 – опухоль инфильтрирует в субсерозную основу или в непокрытые брюшиной ткани вокруг толстой либо прямой кишки.
Т4 – опухоль распростаняется на соседние органы или структуры/ткани или в висцеральную брюшину.
Т4а – опухоль прорастает в висцеральную брюшину.
Т4b – опухоль прорастает в другие органы или структуры*.
*Примечания:
1. Непосредственная инвазия при Т4b включает прорастание в другие органы или сегменты толстой кишки и прямой кишки через серозную оболочку, что подтверждается при микроскопическом исследовании, или для опухолей, локализующихся в забрюшинном и подбрюшинном пространствах, а также непосредственную инвазию в другие органы и структуры.
2. Опухоль, которую макроскопически определяют как сросшуюся с другими органами или структурами, классифицируют как сТ4b.
3. Если при микроскопическом исследовании не выявляются элементы опухоли в месте адгезии, то такой случай следует классифицировать как рТ1-3 в зависимости от глубины инвазии в стенку кишки.
N – региональные лимфатические узлы.
Nх – недостаточно данных для оценки региональных лимфатических узлов N0. Нет метастазов в региональных лимфатических узлах.
N0–нет признаков метастатического поражения регионарных лимфатических узлов.
N1–метастазы в 1-3 региональных лимфатических узлах.
N1а – метастаз в 1 региональном лимфатическом узле.
N1b – метастазы в 2-3 региональных лимфатических узлах.
N1с – опухолевые депозиты* в подсерозной основе или в не покрытых брюшиной мягких тканях вокруг толстой кишки и прямой кишки без метастазов в региональных лимфатических узлах
N2 – метастазы в 4 и более региональных лимфатических узлах.
N2a – метастазы в 4-6 региональных лимфатических узлах.
N2b – метастазы в 7 и более региональных лимфатических узлах
* Опухолевые депозиты (сателлиты) – макроскопически или микроскопически выявляемые гнезда или очаги опухолевой ткани в жировой ткани вокруг толстой и прямой кишки, находящейся в области лимфатического дренирования от первичной карциномы при отсутствии ткани лимфатических узлов в этих участках, подтверждаемом при гистологическом исследовании, могут рассматриваться как прерывистое распространение опухоли, инвазия в венозные сосуды с внесосудистым распространением (V1/2) или полное замещение лимфатических узлов (N1/2). Если такие депозиты выявляют при наличии опухоли, то их следует классифицировать.
Примечание. Опухолевые узлы размерами более 3 мм в диаметре в околоободочной и околопрямокишечной жировой ткани с гистологическим обнаружением остатков лимфоидной ткани узла расцениваются как регионарные метастазы в околоободочных или околопрямокишечных лимфатических узлах. Однако опухолевые узлы до 3 мм в диаметре классифицируются как Т-категория, как перемежающееся распространение Т3.
М – отдаленные метастазы.
Мх – недостаточно данных для определения отдаленных метастазов.
М0 – нет отдаленных метастазов.
М1 – есть отдаленные метастазы.
рTNM патоморфологическая классификация
Категории pT, pN и рМ отвечают категориям Т, N и М.
Гистологически должны быть исследованы не менее 12 регионарных лимфатических узлов. Если исследованные лимфоузлы без опухолевого роста, то категория N классифицируются как pN0.
Гистологическая классификация опухолей толстой кишки
2. Слизистая аденокарцинома.
3. Перстневидно-клеточная карцинома.
4. Плоскоклеточная карцинома.
5. Железисто-плоскоклеточная карцинома.
6. Недифференцированная карцинома.
7. Неклассифицируемая карцинома.
Группировка по стадиям
| Стадия | TNM | Распространенность | ||
| Стадия 0 | Tis | N0 | M0 | Carcinoma in situ |
| Cтадия I | T1 | N0 | M0 | Слизистая или подслизистая |
| T2 | N0 | M0 | Собственная мышечная оболочка | |
| Cтадия II | T3 | N0 | M0 | Брюшина/ткани вокруг кишки |
| T4 | N0 | M0 | Перфорация или инвазия в другие органы | |
| Cтадия IIIА | Т1, T2 | N1 | M0 | ≤3 пораженных лимфоузлов |
| Cтадия IIIВ | T3, T4 | N1 | M0 | ≤3 пораженных лимфоузлов |
| Cтадия IIIС | Любая T | N2 | M0 | ≥4 пораженных лимфоузлов |
| Cтадия IV | Любая T | Любая N | M1 | Отдаленные метастазы |
Для червеобразного отростка, слепой кишки, восходящей ободочной кишки регионарными лимфатическими узлами являются периколярные узлы, а также лимфатические узлы, расположенные вдоль подвздошно-ободочной, правой толстокишечной и правой ветви средней толстокишечной артерии.
Для печеночного изгиба ободочной кишки и проксимальной части поперечной ободочной кишки регионарными лимфатическими узлами являются вышеперечисленные, а также узлы, расположенные вдоль средней толстокишечной артерии.
Диагностика
Диагностические критерии
Жалобы и анамнез
Желудочный дискомфорт (потеря аппетита, отрыжка, иногда рвота, чувство тяжести в верхней половине живота). Эти симптомы чаще наблюдаются при поражении поперечной ободочной кишки, ее правой половины, реже – при левосторонней локализации опухоли.
Кишечные расстройства (запоры, поносы, чередование запоров с поносами, урчание и вздутие живота). Эти симптомы расстройства кишечного пассажа чаще всего наблюдаются при левосторонней локализации опухоли. Конечным этапом нарушения кишечного пассажа является развитие обтурационной кишечной непроходимости.
Патологические выделения в виде крови, слизи, гноя во время акта дефекации – частое проявление рака дистальных отделов сигмовидной кишки.
Нарушение общего состояния больных выражающееся общим недомоганием, повышенной утомляемостью, слабостью, похуданием, лихорадкой, бледностью кожных покровов и нарастающей анемией. Все эти общие симптомы заболевания связаны с интоксикацией организма от распадающейся опухоли и инфицированного кишечного содержимого. Токсико-анемический синдром является наиболее характерным для рака правой половины ободочной кишки. Он обусловлен функциональной особенностью (всасывательной способностью) слизистой этого отдела толстой кишки.
Наличие пальпируемой опухоли редко бывает первым симптомом заболевания, ему, как правило, предшествуют другие симптомы. Тем не менее, пальпаторное определение опухоли зачастую служит основанием для постановки правильного диагноза.
Физикальное обследование
Совершенствование методов клинического обследования больного с применением современной рентгенологической и эндоскопической техники, использование широкого арсенала скриннинговых методов диагностики до последнего времени существенно не улучшило раннее выявление рака ободочной кишки. Более чем 70% больных раком ободочной кишки на момент госпитализации имеют III и IV стадии заболевания. Только 15% из них обращаются к специалисту в сроки до 2 месяцев с момента появления первых симптомов заболевания. Менее чем у половины больных диагноз устанавливают в сроки до 2 месяцев от начала заболевания.
Диагноз рака ободочной кишки устанавливают на основании инструментальных (рентгенологического и эндоскопического) методов исследований.
Тем не менее, не менее важными являются клинические методы:
— жалобы пациента позволяют выявить симптомы, связанные с недостаточностью переваривания, всасывания, кишечным дискомфортом, патологическими выделениями;
— анамнез – здесь могут быть получены данные о наличии семейного полипоза, колита или других предшествующих заболеваний;
— данные объективного исследования: осмотр, пальпация и перкуссия живота, позволяющая не только выявить опухоль в брюшной полости, но и оценить ее консистенцию, размеры, мобильность;
— пальцевое исследование прямой кишки.
Инструментальные исследования
При подозрении на рак ободочной кишки необходимо немедленно направить пациента на углубленное комплексное обследование, включающее рентгенологический, эндоскопический методы с биопсией. Схематично алгоритм действий можно представить следующим образом: Опрос → Осмотр → R-исследование → Эндоскопия → Биопсия.
Рентгенологические исследования наряду с колоноскопией, является ведущим в диагностике рака ободочной кишки.
Эндоскопическое исследование позволяет, наряду с визуализацией злокачественной опухоли, получить материал для гистологического исследования, являющегося необходимым атрибутом предоперационной диагностики злокачественного новообразования. Наиболее простым и широко распространенным методом эндоскопического исследования толстой кишки является ректороманоскопия при которой возможно оценить состояние дистального отдела кишечной трубки.
При выполнении ректороманоскопии исследователь оценивает состояние слизистой оболочки толстой кишки, сосудистый рисунок, наличие патологических примесей в просвете кишки, эластичность и подвижность кишечной стенки. При выявлении опухоли толстой кишки изучают ее размеры, внешний вид, консистенцию, подвижность при инструментальной пальпации, производят биопсию опухоли для микроскопического исследования, позволяющего определить гистогенез опухоли толстой кишки.
С целью уточнения распространенности опухолевого процесса в малом тазу, а именно выхода опухоли за пределы стенки кишки, выявления метастазов в лимфатических узлах применяют дополнительные методы исследования (компьютерная томография, магнитно-резонансная томография, лапароскопия).
Одним из наиболее информативных из доступных методов выявления отдаленных метастазов в печени и забрюшинных лимфоузлах является компьютерная томография. С ее помощью выявляют метастазы в печени, воротах печени размерами более 1 см, портальных, парааортальных лимфатических узлах.
Одним из наиболее чувствительных и информативных методов выявления «маленьких» опухолей, рецидивов, микрометастазов является протонно-эмиссионная томография (ПЭТ).
Комплексное обследование больных раком ободочной кишки позволяют уточнить степень распространения опухоли, избрать оптимальный метод лечения, определить объем операции и оценить прогноз.
Основные диагностические мероприятия
На догоспитальном этапе:
— общий анализ крови, общий анализ мочи;
— биохимический анализ крови (общий белок, мочевина, билирубин, глюкоза);
— коагулограмма;
— группа крови и резус-фактор;
— ЭКГ;
— пальцевое исследование прямой кишки;
— ирригоскопия;
— колоноскопия с биопсией опухоли;
— рентгенологическое исследование легких;
— ультразвуковое исследование органов брюшной полости, забрюшинного пространства.
Дополнительные диагностические мероприятия
Лапароскопия, ангиография, МРТ, КТ, сцинтиграфия костей скелета, ИГХ-исследование, ПЭТ-исследование, молекулярно-генетическое определение статуса гена KRAS.
Лабораторная диагностика
Дифференциальный диагноз
Лечение
Схемы лечения больных раком ободочной кишки в зависимости от стадии заболевания
Режимы:
| Схема химиотерапии | Схема таргетной терапии |
| FOLFOX | Бевацизумаб 5,0 мг/кг, в/в, 30-90 минутная инфузия, 1 раз в 2 недели |
| FOLFIRI | |
| IFL | |
| De Gramon | |
| Rosvell Park | |
| XELOX | Бевацизумаб 7,5 мг/кг, в/в, 30-90 минутная инфузия, 1 раз в 3 недели |
| XELIRI |
| Схема химиотерапии | Схема таргетной тарпии |
| FOLFOX | |
| САPOX | |
| FOLFIRI | |
| XELIRI | |
| UFT/LV | |
| Иринотекан 350мг/м2, в/в, 1-й день. Повторять курс каждые 3 недели. | |
| Монорежим | |
| XELOX | Цетуксимаб не назначается |
| FLOX |
Примечание. Сочетание моноклональных антител к EGFR и к VEGF ухудшает результаты лечения и допустимо только в рамках специальных исследований.
Госпитализация
Информация
Источники и литература
Информация
Организационные аспекты внедрения протокола
Критерии оценки для проведения мониторинга и аудита эффективности внедрения протокола (четкое перечисление критериев и наличие привязки с индикаторами эффективности лечения и/или создание специфических для данного протокола индикаторов):
1. Процент вновь выявленных пациентов со злокачественным новообразованием ободочной кишки, получающих начальное лечение в течение двух месяцев после начала заболевания = (Количество пациентов, с установленным диагнозом рака ободочной кишки, получающих начальное лечение в течение двух месяцев после начала заболевания/Все пациенты с впервые установленным диагнозом рака ободочной кишки) х 100%.
2. Процент онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения = (Количество онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения/Количество всех больных раком ободочной кишки после проведения оперативного лечения, которым требуется проведение химиотерапии) х 100%.
3. Процент рецидивов рака ободочной кишки у пациентов в течение двух лет = (Все пациенты с рецидивами рака ободочной кишки в течение двух лет/Все прооперированные пациенты с диагнозом рака ободочной кишки) х 100%.
Рецензенты:
1. Кожахметов Б.Ш. – зав. каф. онкологии Алматинского государственного института усовершенствования врачей, д.м.н., проф.
2. Абисатов Г.Х. – зав. каф. онкологии, маммологии Казахстанско-Российского медицинского университета, д.м.н., проф.
Результаты внешнего рецензирования: положительное решение.