зно ректосигмоидного отдела код по мкб 10
Онкология сигмовидной кишки
Рак сигмовидной кишки часто в течение продолжительного времени не проявляется клиническими симптомами. По этой причине зачастую диагноз устанавливают на поздней стадии опухолевого процесса. Врачи Юсуповской больницы рекомендуют даже при незначительных проявлениях кишечного дискомфорта незамедлительно обращаться за помощью.
В Юсуповской больнице онкологи применяют новейшие методы диагностики заболеваний сигмовидной кишки. Обследование пациентов проводят с помощью новейшей аппаратуры ведущих мировых производителей. Лаборанты выполняют исследование крови, кала и других биологических материалов, используя качественные реагенты, что позволяет получить точные результаты анализов.
Хирурги клиники онкологии виртуозно выполняют традиционные и инновационные оперативные вмешательства. Химиотерапевты назначают пациентам эффективнейшие противоопухолевые препараты, которые оказывают минимальное побочное действие. Радиологи проводят лучевую терапию современными аппаратами, позволяющими прицельно воздействовать на патологический очаг, не повреждая окружающие опухоль ткани.
Причины опухолей
Рак сигмовидной кишки происходит из клеток железистого эпителия. Составляет 34% от общего количества случаев колоректального рака. В 60% случаев злокачественную опухоль выявляют у пациентов в возрасте 40-60 лет. Мужчины страдают в 1,5 раза чаще женщин.
Высокая вероятность развития рака сигмовидной кишки обусловлена особенностями органа. Сигмовидная кишка располагается в левой части живота, над прямой кишкой. Она имеет S-образную форму. Если замедляется продвижение содержимого по кишечнику, оно продолжительное время остается в сигмовидной кишке. Это увеличивает время контакта токсических продуктов переработки пищи со слизистой органа.
Рак сигмовидной кишки может развиться под воздействием следующих неблагоприятных факторов:
Несбалансированного питания – употребление в пищу большого количества жирной и мясной пищи, недостаточного потребления фруктов и овощей, продуктов, богатых клетчаткой;
Отягощённой наследственности – риск развития злокачественного новообразования увеличивается, если близкие родственники болели раком сигмовидной кишки;
Хронических воспалительных процессов в кишечнике – неспецифического язвенного колита, дивертикулеза, болезни Крона;
Малоподвижного образа жизни, вследствие чего замедляется эвакуация содержимого кишечника;
Возрастной атонии кишечника.
К развитию рака сигмовидной кишки приводит курение, злоупотребление спиртными напитками, употребление продуктов, содержащих канцерогенные пищевые добавки.
Классификация
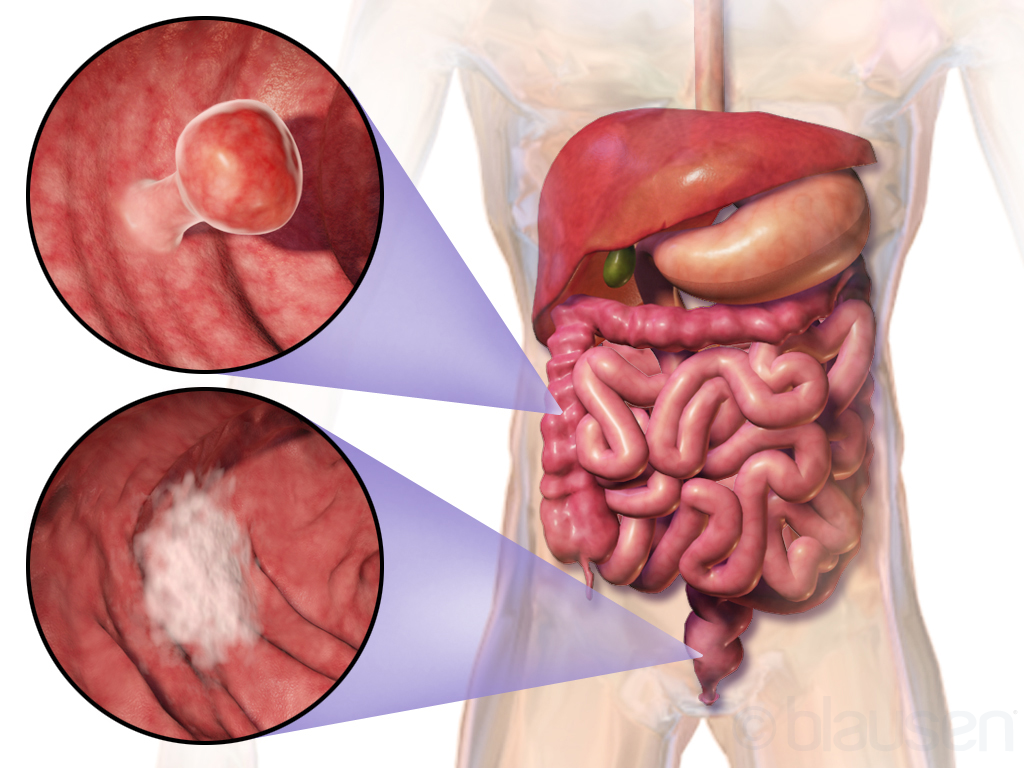
С учётом особенностей роста опухоли онкологи выделяют два типа рака сигмовидной кишки: экзофитный и эндофитный. Экзофитные опухоли растут в просвет кишечника. Они представляют собой выступающие узлы на толстой ножке. При прогрессировании патологического процесса рак сигмовидной кишки часто изъязвляется. Возникает кровотечение и инфицирование.
Эндофитный рак сигмовидной кишки растёт преимущественно вглубь кишечника. Опухоль распространяется по кишечной стенке и может циркулярно охватывать кишку. В её центре возникают участки изъязвления. Вследствие циркулярного роста рака сигмовидной кишки происходит сужение просвета кишечника, затрудняется движение каловых масс. Этот тип роста наиболее характерен для рака сигмовидной кишки.
Гистологи различают три вида рака сигмовидной кишки:
Рак ректо-сигмоидного отдела толстой кишки представлен двумя формами: скирром и аденокарциномой.
Стадии
Онкологи различают 4 стадии рака сигмовидной кишки:
При первой стадии опухоли размер новообразования не превышает двух сантиметров. Опухоль располагается в пределах подслизистого слоя или слизистой оболочки. Регионарные лимфатические узлы не поражены атипичными клетками.
Опухоль в случае второй А стадии рака занимает размер менее половины окружности кишки, не прорастает стенку. Метастазы в лимфатических узлах и внутренних органах отсутствуют. Раковая опухоль при 2В стадии располагается в стенке кишечника, но не выходит за его пределы. Онкологи выявляют метастазы в лимфатических узлах. Отдалённые метастазы отсутствуют.
При 3А стадии рака сигмовидной кишки размер опухоли превышает половину длины окружности кишки. Атипичные клетки в регионарных лимфатических узлах отсутствуют. При 3В стадии опухоли метастазами поражаются регионарные лимфатические узлы.
Опухоль при 4 стадии рака перекрывает просвет сигмовидной кишки. Выявляются гематогенные метастазы в других органах. При 4 стадии рака сигмовидной кишки поражаются близлежащие органы, образуются кишечно-пузырные свищи и конгломераты.
Симптомы
Вначале рак сигмовидной кишки нередко протекает бессимптомно либо малосимптомно, что усложняет своевременную диагностику. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы).
В нижнем отделе кишечника – сигмовидной кишке – окончательно формируются каловые массы, всасывается вода и питательные вещества. При неправильном питании каловые массы задерживаются в этом сегменте толстого кишечника. Скопившийся кал давит на стенки кишки, в результате чего нарушается кровообращение, через стенки сигмовидной кишки в организм поступают токсические вещества. Постоянные запоры отрицательно воздействуют на весь организм. В результате застоя кишечного содержимого развиваются предраковые заболевания, злокачественные опухоли сигмовидной кишки.
Довольно долго опухоль сигмовидной кишки не проявляется клиническими симптомами, что усложняет своевременную диагностику. Первый симптом рака сигмовидной кишки – кишечный дискомфорт. Вначале он возникает периодически, а с ростом новообразования приобретает выраженный характер. Более поздние стадии рака сигмовидной кишки проявляются следующими симптомами:
Метеоризмом, отрыжкой, тошнотой, запором или поносом, болью;
Появлением прожилок слизи и крови в кале;
Интенсивными, тупыми или схваткообразными болями, не зависящими от приёма пищи;
Развитием кишечной непроходимости;
У пациентов поносы чередуются с запорами. Нередко в левой половине живота врачам удаётся прощупать опухолевидное образование. Иногда первым проявлением опухолевого процесса становится развитие кишечной непроходимости. При прогрессировании опухоль распространяется на близлежащие органы, дает регионарные и гематогенные метастазы (в печень, легкие, позвоночник, реже – в другие органы).
У больных раком сигмовидной кишки врачи выявляют следующие симптомы:
При развитии кишечной непроходимости возникают приступообразные схваткообразные боли, которые повторяются через каждые 10-15 минут, отмечается вздутие живота, задержка газов и стула. Возможна рвота. В случае разрушения стенки кишки развивается перитонит. Рак сигмовидной кишки 4 степени с метастазами в печени проявляется кахексией (раковым истощением), анемией (малокровием), желтухой и увеличением печени. При появлении гематогенных метастазов присоединяются симптомы, которые свидетельствуют о нарушении функций поражённых органов.
Диагностика
Диагноз опухоли сигмовидной кишки онкологи Юсуповской больницы устанавливают с учетом анамнеза, жалоб, данных объективного осмотра и результатов дополнительных исследований. Наиболее информативными при раке сигмовидной кишки являются эндоскопические методы (ректороманоскопия и колоноскопия). Они позволяют визуально оценить объём и локализацию новообразования, взять материал для последующего гистологического исследования.
В процессе обследования пациентов с подозрением на рак сигмовидной кишки врачи Юсуповской больницы используют ирригоскопию (рентгеновское исследование с применением бариевой взвеси) и анализ кала на скрытую кровь. Чтобы детализировать стадию опухолевого процесса проводят магнитно-резонансную и компьютерную томографию. Все инструментальные методы исследования выполняются с помощью новейшей аппаратуры ведущих фирм-производителей США, Японии и европейских стран.
Для выявления метастазов применяют другие диагностические методики:
Онкологи Юсуповской больницы выставляют окончательный диагноз на основании результатов гистологического исследования. Проводят дифференциальную диагностику злокачественных новообразований сигмовидной кишки с предраковыми и воспалительными болезнями кишечника, неподвижными опухолями забрюшинного пространства и подвижными новообразованиями брыжейки.
Комплексная терапия
Онкологи Юсуповской больницы проводят комбинированное лечение злокачественных опухолей сигмовидной кишки. Оно включает оперативное вмешательство, радиотерапию и химиотерапию. Ведущая роль отводится хирургическому лечению, которое направленно на радикальное удаление опухоли. Объём оперативного вмешательства зависит от распространённости рака сигмовидной кишки. На ранних стадиях заболевания в отдельных случаях применяют эндоскопические методики. Для этого применяется резекция сигмовидной кишки.
При распространённых опухолевых процессах хирурги выполняют резекцию сигмовидной кишки с участком брыжейки и близлежащими лимфатическими узлами. Поражённый участок сигмовидной кишки удаляют с пятью сантиметрами неизменённого отдела кишечника, расположенного выше и ниже опухоли. Хирургическое вмешательство при раке сигмовидной кишки бывает одноэтапным или двухэтапным. При проведении одноэтапных операций после удаления опухоли хирург восстанавливая непрерывность кишечника путём накладывания анастомоза. В запущенных случаях кишку резецируют и формируют колостому. Целостность кишечника восстанавливают через несколько месяцев с момента первой операции.
Оперативное вмешательство может быть типичным, комбинированным, расширенным или сочетанным. Типичная операция представляет собой резекцию участка кишечника с опухолью. Комбинированный метод лечения применяют в случае необходимости провести операцию на поражённом раком сегменте кишечника и других органах, в которые проросла опухоль. Расширенную операцию проводят при разрастании опухоли или наличии синхронных новообразований. Сочетанная операция подразумевает удаление пораженного сегмента кишечника вместе с другими органами из-за сопутствующих заболеваний.
При наличии метастазов рака врачи клиники онкологии проводят химиотерапию. Лечение противоопухолевыми препаратами при раке сигмовидной кишки после операции применяют с осторожностью – в некоторых случаях она может вызвать отрицательные результаты. Чаще всего применение химиотерапии целесообразно при неоперабельных опухолях – она помогает уменьшить размер новообразования. Рак сигмовидной кишки плохо поддаётся лучевому лечению. Радиоактивные лучи могут повредить нормальные ткани, поэтому этот метод не применяют в лечении рака сигмовидной кишки.
В запущенных случаях рака проводят паллиативную терапию для уменьшения болевого синдрома и обеспечения проходимости кишечника. Иногда при раке сигмовидной кишки выполняют экстренные оперативные вмешательства. Они направлены на санацию брюшной полости при перитоните, устранение кишечной непроходимости.
Питание после операции
После операции на сигмовидной кишке пациентов Юсуповской больницы обеспечивают диетическим питанием. Повара готовят блюда из качественных продуктов. В них достаточное количество витаминов и минералов. В меню вводят кефир, йогурт, бифидопродукты, свежие овощи и фрукты. Все блюда готовят с применением щадящих технологий: на пару, отваривают, запекают в духовке или на гриле. При наличии показаний пищу измельчают. Пациенты питаются регулярно, дробно, малыми порциями.
Прогноз
Прогноз выживаемости больных раком сигмовидной кишки зависит от гистологического типа новообразования, уровня дифференцировки клеток, распространённости злокачественного процесса, наличия сопутствующих заболеваний и возраста пациента.
Средняя пятилетняя выживаемость – 65,2%. Боле оптимистичный прогноз после операции по поводу аденокарциномы сигмовидной кишки, поскольку опухоль растёт медленно и практически не метастазирует. При выявлении рака сигмовидной кишки первой стадии пятилетний рубеж преодолевает 93,2% пациентов, второй – 82,5%, третьей – 59,5%. До пяти лет доживает 8,1% больных раком сигмовидной кишки 4 стадии. Поэтому обращайтесь к врачу при появлении первых признаков дисфункции кишечника.
Чтобы установить точный диагноз на ранних стадиях рака сигмовидной кишки, при появлении первых признаков кишечных расстройств, звоните по телефону Юсуповской больницы. После комплексного обследования в случае подтверждения диагноза онкологи проведут адекватную терапию. После проведенного лечения врачи клиники онкологии проводят диспансерное наблюдение, цель которого – своевременное выявление и лечение ранних метастазов. Это позволяет улучшить качество и увеличить продолжительность жизни пациентов, у которых выявлен рак сигмовидной кишки.
С15-C26 Злокачественные новообразования органов пищеварения. V. 2016
Международная классификация болезней 10-го пересмотра (МКБ-10)
C15-C26 Злокачественные новообразования органов пищеварения
C15 Злокачественное новообразование пищевода
предлагаются две альтернативные субклассификации:
.0-.2 по анатомическому описанию
.3-.5 по третям органа
Эти отклонения от принципа, согласно которому рубрики должны быть взаимоисключающими, является преднамеренным, поскольку употребляются обе терминологические формы, однако выделенные анатомические области не являются сходными
Использовать дополнительный код (U85), если необходимо отметить резистентность, отсутствие реакции и изменение свойств опухоли при применении противоопухолевых препаратов.
C15.0 Шейного отдела пищевода
C15.1 Грудного отдела пищевода
C15.2 Абдоминального отдела пищевода
C15.3 Верхней трети пищевода
C15.4 Средней трети пищевода
C15.5 Нижней трети пищевода
C15.8 Поражение пищевода, выходящее за пределы одной и более вышеуказанных локализаций
C15.9 Злокачественное новообразование пищевода неуточненное
C16 Злокачественное новообразование желудка
C16.0 Кардии желудка
Кардиального отверстия
Кардиально-пищеводного соединения
Гастропищеводного соединения
Пищевода и желудка
C16.3 Преддверия привратника
Малой кривизны желудка, не классифицированное в подрубриках С16.1-С16.4
Большой кривизны желудка, не класифицированное в подрубриках С16.0-С16.4
C17 Злокачественное новообразование тоной кишки
C17.0 Двенадцатиперстной кишки
C17.2 Подвздошной кишки
Исключено: илеоцекального клапана (C18.0)
C17.3 Дивертикула Меккеля
C17.8 Тонкой кишки, выходящее за пределы одной и более вышеуказанных локализаций
C17.9 Тонкой кишки неуточненной локализации
C18 Злокачественное новообразование толстой кишки
C18.1 Червеобразного отростка
C18.2 Восходящей ободочной кишки
C18.3 Печёночного изгиба ободочной кишки
C18.4 Поперечной ободочной кишки
C18.5 Слезёночного изгиба ободочной кишки
C18.6 Нисходящей ободочной кишки
C18.7 Сигмовидной кишки
Исключено: ректосигмоидного соединения (С19)
C18.8 Поражение толстой кишки, выходящее за пределы одной и более вышеуказанных локализаций
C18.9 Толстой кишки неуточненной локализации
C19 Злокачественное новообразование ректосигмоидного соединения
Включено:
Толстой и прямой кишки
Ректосигмоидного отдела (толстой кишки)
C20 Злокачественное новообразование прямой кишки
Включено: ампулы прямой кишки
C21 Злокачественное новообразование заднего прохода [ануса] и анального канала
C21.0 Злокачественное новообразование заднего прохода неуточненной локализации
Исключено:
C21.2 Злокачественное новообразование клоакогенной зоны
C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
[см. Примечание 5 к описанию Класса II]
Аноректального соединения
Аноректальной области
Злокачественное новообразование прямой кишки, заднего прохода [ануса] и анального канала, которое по месту возникновения не может быть отнесено ни к одной из рубрик С20-С21.2
C22 Злокачественное новообразование печени и внутрипечёночных желчных протоков
желчных путей БДУ (C24.9)
вторичное злокачественное новообразование печени (C78.7)
C22.3 Ангиосаркома печени
C22.4 Другие саркомы печени
C22.7 Другие уточненные раки печени
C22.9 Злокачественное новообразование печени неуточненное
C23 Злокачественное новообразование желчного пузыря
C24 Злокачественное новообразование других и неуточненных частей желчевыводящих путей
Исключено: внутрипечёночного желчного протока (C22.1)
Желчного протока или прохода БДУ
Общего желчного протока
Пузырного протока
Печёночного протока
C24.1 Ампулы фатерова сосочка
C24.8 Поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций
[см. Примечание 5 к описанию Класса II]
Злокачественное новообразование, захватывающее внутрипеченочные и внепеченочные желчные протоки
Злокачественное новообразование желчных путей, которое по месту возникновения не может быть отнесено ни к одной из рубрик С22.0-С24.1
C24.9 Желчных путей неуточненное
C25 Злокачественное новообразование поджелудочной железы
C25.0 Головки поджелудочной железы
C25.1 Тела поджелудочной железы
C25.2 Хвоста поджелудочной железы
C25.3 Протока поджелудочной железы
C25.4 Островковых клеток поджелудочной железы
C25.9 Поджелудочной железы неуточненное
C26 Злокачественное новообразование других и неточно обозначенных органов пищеварения
Исключено: брюшины и забрюшинного пространства (C48.-)
C26.0 Кишечного тракта неуточненной части
фолликулярная лимфома (C82.-)
болезнь Ходжкина (C81.-)
периферическая NK/T-клеточная лимфома (C84.-)
нефолликулярная [диффузная неходжкинская] лимфома (C83.-)
неходжкинская лимфома, другого и неуточнённого типов (C85.-)
[см. Примечание 5 к описанию Класса II]
Злокачественное новообразование органов пищеварения, которое по месту возникновения не может быть отнесено ни к одной из рубрик С15-С26.1
Исключено: кардиально-пищеводного соединения (C16.0)
C26.9 Неточно обозначенные локализации в пределах пищеварительной системы
Пищеварительного канала или тракта БДУ
Желудочно-кишечного тракта БДУ
Примечания. 1. Данная версия соответствует версии 2016 года ВОЗ (ICD-10 Version:2016), некоторые позиции которой могут отличаться от утверждённой Минздравом России версии МКБ-10.
2. БДУ — без дополнительных уточнений.
4. Звёздочкой помечены факультативные дополнительные коды, относящиеся к проявлению болезни в отдельном органе или области тела, представляющей собой самостоятельную клиническую проблему.
5. Класс II «Новообразования» содержит следующие блоки:
Рак прямой кишки у взрослых. Клинические рекомендации.
Рак прямой кишки у взрослых
Оглавление
Ключевые слова
Список сокращений
МКА – моноклональные антитела
КТ – компьютерная томография
МРТ магниторезонансная томография
ПЭТ позитронно-эмиссионная томография
РЧА радиочастотная аблация
УЗДГ ультразвуковая допплерография
УЗИ ультразвуковое исследование
ТМЭ – тотальная мезоректумэктомия
1. Краткая информация
1.1 Определение
Рак прямой кишки – злокачественная опухоль, развивающаяся из клеток эпителия прямой кишки и локализующаяся в пределах 15 см от ануса при измерении ригидным ректоскопом.
1.2 Этиология
У 3-5% больных раком прямой кишки развитие заболевания связано с наличием известных наследственных синдромов. Наиболее распространённые – синдром Линча и семейный аденоматоз толстой кишки. У оставшихся пациентов рак прямой кишки имеет спорадический характер. В качестве факторов риска развития данной патологии рассматриваются: хронические воспалительные заболевания прямой кишки (например, неспецифический язвенный колит, болезнь Крона); курение, алкоголь, превалирование в рационе красного мяса, наличие сахарного диабета, ожирение или повышенный индекс массы тела, низкая физическая активность 12.
1.3 Эпидемиология
Рак прямой кишки занимает лидирующие позиции по заболеваемости и смертности от злокачественных опухолей. В 2013 году в России зарегистрировано 13 099 новых случаев рака прямой кишки и умерло по этой причине 16 795 больных [14]. Следует учитывать, что в России существует только общая статистика для заболеваний прямой кишки, ректосигмоидного отдела толстой кишки и анального канала. Поэтому истинные цифры заболеваемости и смертности несколько ниже.
1.4 Кодирование по МКБ 10
C20 – Злокачественное новообразование (ЗНО) прямой кишки.
1.5 Классификация
1.5.1 Международная гистологическая классификация (2010)
Эпителиальные опухоли
*опухоли делятся на высоко- (более чем в 95% клеток определяются железистые структуры), умеренно- (железистые структуры определяются в 50-95% клеток), низкодифференцированные (железистые структуры определяются в 5-50% клеток) и недифференцированные (железистые структуры определяются в 50% объёма опухоли представлено внеклеточной слизью. Всегда расцениваются как низкодифференцированные.
***устанавливается, если >50% внутриклеточного объёма представлено слизью. Всегда расцениваются как низкодифференцированные.
1.6 Стадирование
1.6.1 Стадирование рака ободочной кишки по системе TNM7 (2009)
Для рака ободочной и ободочной кишки используется единая классификация.
Символ Т содержит следующие градации:
ТХ – недостаточно данных для оценки первичной опухоли.
Тis – преинвазивная карцинома (интраэителиальная инвазия или инвазия собственной пластинки слизистой оболочки).
Т1 – опухоль распространяется в подслизистый слой стенки кишки
Т2 – опухоль распространяется на мышечный слой, без прорастания стенки кишки.
Т3 – опухоль прорастает все слои стенки кишки с распространением в жировую клетчатку, без поражения соседних органов.
Для опухолей, расположенных в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной), символ Т3 характеризует распространение опухоли до субсерозы (не прорастают серозную оболочку).
Т4 – опухоль прорастает в окружающие органы и ткани или серозную оболочку при локализации в верхнеампулярном отделе прямой кишки и ректосигмоидном отделах ободочной кишки (покрытых брюшиной).
Т4а – прорастание висцеральной брюшины
Т4b– прорастание в другие органы и структуры
Символ N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах
NХ – недостаточно данных для оценки регионарных лимфатических узлов.
N0 – поражения регионарных лимфатических узлов нет.
N1– метастазы в 1-3 (включительно) регионарных лимфатических узлах.
N1a – метастазы в 1 регионарном лимфатическом узле.
N1c – диссеминаты в брыжейке без поражения регионарных лимфатических узлов
N2 – метастазы в более чем 3-х регионарных лимфатических узлах.
N2a – поражено 4-6 лимфатических узлов.
N2b – поражено 7 и более лимфатических узлов.
Символ М характеризует наличие или отсутствие
отдаленных метастазов
М0 – отдаленных метастазов нет.
М1 – наличие отдаленных метастазов.
М1a– наличие отдаленных метастазов в одном органе.
М1b– наличие отдаленных метастазов более чем в одном органе или по брюшине.
Группировка по стадиям представлена в таблице 1:
Таблица 1 – Стадии рака толстой кишки
Стадия
Определение регионарных лимфатических узлов в зависимости от локализации опухоли представлено в таблице 2:
Таблица 2 – Регионарные лимфоузлы, в зависимости от локализации первичной опухоли
Локализация опухоли
Регионарные лимфатические узлы
Вдоль a.ileocolica, a.colica dextra
Восходящая ободочная кишка
Вдоль a.ileocolica, a.colica dextra, a.colica media
Печёночный изгиб ободочной кишки
Вдоль a.colica dextra, a.colica media
Поперечная ободочная кишка
Вдоль a.colica dextra, a.colica media, a.colica sinistra, a.mesenterica inferior
Селезёночный изгиб ободочной кишки
Вдоль a.colica media, a.colica sinistra, a.mesenterica inferior
Нисходящая ободочная кишка
Вдоль a.colica sinistra, a.mesenterica inferior
Вдоль aa.sigmoideae, a.colica sinistra, a.rectalis superior, a.mesenterica inferior
1.6.2 Стадирование по Kikuchi раннего рака прямой кишки
При планировании местного иссечения Т1 рака ободочной кишки предлагается детальное стадирование заболевания на основании данных МРТ и УЗ-колоноскопии по следующим критериям:
Т1sm1 – глубина инвазии подслизистого слоя до 1/3.
Т1sm2 – умеренная глубина инвазии подслизистого слоя – до 2/3
T1sm3 – полная инвазия опухолью всего подслизистого слоя
Окончательное стадирование проводится по результатам гистологического исследования после удаления опухоли.
2. Диагностика
2.1 Жалобы и анамнез
Комментарии: У 3-5 % больных раком прямой кишки развитие заболевания связано с наличием известных наследственных синдромов. Наиболее распространённые – синдром Линча и семейный аденоматоз толстой кишки.
2.2 Физикальное обследование
2.3 Лабораторная диагностика
2.4 Инструментальная диагностика
Комментарии: План лечения не следует составлять до получения данных биопсии. При подслизистом инфильтративном росте опухоли возможен ложноотрицательный результат, что требует повторной глубокой биопсии. Чувствительность и специфичность метода возрастает при использовании современных технологий эндоскопической визуализации (увеличительной эндоскопии, узкоспектральной эндоскопии, хромоэндоскопии, флуоресцентной диагностики). Если тотальная колоноскопия не была выполнена на дооперационном этапе, ее необходимо провести в течение 3-6 месяцев после резекции ободочной кишки.
Комментарии: МРТ малого таза позволяет определить локализацию, протяженность, глубину инвазии опухоли, оценить состояние регионарных лимфатических узлов. Протокол заключения МРТ малого таза при раке прямой кишки должен включать следующую информацию: размеры опухоли, глубину инвазии в стенку прямой кишки, минимальное расстояние от края опухоли до мезоректальной фасции, количество и размеры лимфатических узлов параректальной клетчатки, наличие МР-признаков их злокачественного поражения, наличие вовлечения мезоректальной фасции потенциально поражёнными лимфатическими узлами, наличие венозной инвазии, количество и размеры экстрафасциальных лимфатических узлов, наличие МР-признаков их злокачественного поражения; для рака нижнеампулярного отдела прямой кишки – наличие инвазии внутреннего сфинктера/межсфинктерного пространства/наружного сфинктера/мышц поднимающих задний проход.
Современные режимы МРТ с использованием диффузно-взвешенных изображений могут повысить информативность проводимого исследования. Внутривенное контрастирование не повышает информативность оценки распространённости опухоли [46]. Окончательное принятие решение о тактике лечения больных раком прямой кишки возможно только по результатам МРТ-исследования.
Комментарий: В 4-5% случаев встречаются синхронные образования, которые могут быть пропущены при пальпаторной ревизии на операции [15, 16]. Поэтому полное обследование толстой кишки рекомендуется выполнять всем пациентам до хирургического лечения, при технической невозможности – не позднее 3 месяцев после хирургического лечения. КТ-колонография имеет большую по сравнению с ирригоскопией чувствительность в выявлении полипов, особенно в проксимальных отделах толстой кишки [17].
Комментарий: КТ органов брюшной полости и грудной клетки является стандартом уточняющей диагностики при раке прямой кишки в большинстве развитых стран. На практике данные исследования могут быть отчасти заменены УЗИ органов брюшной полости и рентгенографией грудной клетки в двух проекциях у пациентов с небольшой местной распространенностью опухолевого процесса).
2.5 Иная диагностика
Уровень убедительности рекомендаций A (уровень достоверности доказательств – Ia)
1) Подозрение на синдром Линча. Выполняется тестирование на мутации в генах MLH1, MSH2, MSH6, PMS2:
2) Подозрение на семейный аденоматоз – тестирование на мутацию гена АРС:
3) Подозрение на наличие аттенуированной формы семейного аденоматоза, MYH–ассоциированный полипоз – тестирование на мутацию АРС, мутацию MYH – пациенты, у которых выявлено более 10 полипов толстой кишки, но с отрицательным анализом на мутацию АРС:
Уровень убедительности рекомендаций B (уровень достоверности доказательств – IIb)
Комментарии: За исключением MYH–ассоциированного полипоза и синдрома Блума, все наследственные синдромы, связанные с развитием колоректального рака, носят аутосомно-доминантный характер. При наличии яркого семейного анамнеза злокачественных заболеваний пациентам с исключённым семейным аденоматозным полипозом и синдромом Линча показана консультация генетика для потенциального выявления более редких заболеваний: синдромов Пейтца–Егерса, Ли–Фраумени, Блума, Коудена, ювенильного полипоза, олигодонтии и колоректального рака [2].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – IV)
3. Лечение
Комментарии: по показаниям дополнительно проводится адъювантная/неоадъювантная лучевая, химиолучевая или химиотерапия.
Комментарии: Особенность – благоприятный прогноз (5-летняя выживаемость более 90%) и возможность применения органосохранных и функционально-щадящих способов лечения с высокой эффективностью.
Показания к проведению органосохранного лечения:
Комментарии: При исходной возможности выполнения R0 резекции метастазов рака прямой кишки в печень или лёгкие, а также при переходе метастатического поражения этих органов в резектабельное состояние в процессе химиотерапевтического лечения проведение хирургического лечения в объёме R0 может обеспечить 5-летнюю выживаемость у 30-50 % пациентов. Все больные с изолированным метастатическим поражением печени/лёгких на долечебном этапе должны обсуждаться совместно с торакальными хирургами/хирургами-гепатологами.
Хирургическое вмешательство в объеме R0 необходимо выполнять, как только метастазы станут резектабельными. Пролонгация химиотерапии может приводить к повышению частоты токсических поражений печени, а также к «исчезновению» части метастазов, что затрудняет их идентификацию хирургом во время резекции. Радиочастотная аблация (РЧА) метастазов в печень или стереотаксическое лучевое воздействие может применяться как дополнение к резекции для достижения радикальности вмешательства, так и самостоятельно при невозможности хирургического лечения. Добавление моноклональных антител к химиотерапии не показано при резектабельных метастазах, так как может ухудшать отдаленные результаты. В то же время при потенциально резектабельных очагах, когда в случае объективного ответа есть шанс выполнить R0/R1 резекцию, их применение оправдано). При близком расположении метастатических очагов в печени к магистральным структурам, высоком риске их прогрессирования и перехода в нерезектабельное состояние на первом этапе лечения, по решению консилиума, возможно хирургическое вмешательство на печени (при условии отсутствия симптомов со стороны первичной опухоли). Для остальных пациентов тактика лечения зависит от исходной стадии cTN.
Комментарии: Тактика лечения зависит от исходной резектабельности метастатических очагов. Наилучших результатов возможно добиться при достижении негативного края резекции [22,62]. Операцию в объеме R0 необходимо выполнять, как только метастазы станут резектабельными. Пролонгация химиотерапии может приводить к повышению частоты токсических поражений печени, а также к “исчезновению” части метастазов, что затрудняет их идентификацию хирургом во время резекции. При наличии симптомной первичной опухоли (угрозе кишечной непроходимости/кровотечения) на первом этапе проводится хирургическое удаление первичной опухоли с лимфодиссекцией. Радиочастотная аблация метастазов в печень или стереотаксическое лучевое воздействие может стать как дополнением к резекции печени для достижения радикальности вмешательства, так и самостоятельным методом при невозможности хирургического лечения [23]. Внутриартериальная химиотерапия остается экспериментальным методом и не рекомендована к рутинному применению в первой линии терапии.
Комментарии: При исходной возможности выполнения R0 резекции метастазов рака прямой кишки в печень или лёгкие, а также при переходе метастатического поражения этих органов в резектабельное состояние в процессе химиотерапевтического лечения проведение хирургического лечения в объёме R0 может обеспечить 5-летнюю выживаемость у 30-50 % пациентов. Альтернативой данному подходу является проведение периоперационной (около 3 мес. терапии FOLFOX или XELOX до резекции печени и столько же после нее) химиотерапии. При распространённом опухолевом процессе в печени, делающем невозможным/сомнительным выполнение R0–резекции, показано проведение максимально активной терапии для перевода этих метастазов в резектабельные. Обычно применяют двойные комбинации химиопрепаратов (FOLFOX, XELOX, FOLFIRI) с возможным добавлением (принципы лечения указаны выше) МКА. Другой возможной опцией повышения резектабельности является применение «тройной» комбинации FOLFOXIRI, к которой возможно добавление МКА, однако более высокая токсичность режима требует осторожности при его назначении. При проведении периоперационной химиотерапии общая продолжительность химиотерапевтического лечения должна составлять 6 месяцев.
Комментарии: альтернативой немедленному хирургическому лечению является проведение периоперационной системной химиотерапии (FOLFOX, XELOX). После 4-6 циклов выполняется одновременное или последовательное удаление метастазов и первичной опухоли, а после операции продолжается проводимая ранее химиотерапия до суммарной продолжительности 6 месяцев Добавление моноклональных антител к химиотерапии при резектабельных метастазах в печень не показано, так как может ухудшать отдаленные результаты.
Комментарии: Риск проведения операции превышает риск, связанный с прогрессированием онкологического заболевания. Решение о наличии противопоказаний к хирургическому лечению может приниматься только на консилиуме с участием хирурга, терапевта, анестезиолога, реаниматолога. Больные данной группы подлежат паллиативному лекарственному лечению либо симптоматической терапии. Возможно стентирование опухоли или формировании разгрузочной кишечной стомы.
Комментарии: Даже если пациенту ранее проводилась лучевая терапия, необходимо рассмотреть вопрос о возможности дополнительного облучения или локального стереотаксического лучевого воздействия. Операцию выполняют через 6-8 недель после химиолучевой терапии. В случае невозможности проведения лучевой терапии и выполнения хирургического вмешательства проводят паллиативную химиотерапию.
Выбор лечебной тактики осуществляется на мультидисциплинарном консилиуме с участием хирурга-проктолога, гепатохирурга, лучевого терапевта и химиотерапевта, на основании результатов дооперационного обследования с определением клинической стадии заболевания.
3.1 Хирургическое лечение
Комментарии: в проведённых исследованиях использование механической подготовки кишечника не влияло на число осложнений, однако оно может выполняться, но на усмотрение оперирующего хирурга [27].
Комментарии: лапароскопические резекции прямой кишки имеют ряд преимуществ, включая раннюю реабилитацию пациентов, снижение частоты развития и выраженности спаечного процесса, меньшее использование опиоидных анальгетиков, снижение сроков госпитализации, меньший риск развития послеоперационных грыж 30.
Нижняя брыжеечная артерия должна быть лигирована непосредственно под местом отхождения левой ободочной артерии. Более высокая перевязка питающего сосуда не влияет на отдалённые результаты лечения, однако допускается, с раздельной высокой перевязкой нижней брыжеечной артерии и вены при необходимости мобилизации левого изгиба. При этом следует сохранять преаортальное и нижнее брыжеечное вегетативные нервные сплетения. Рутинное выполнение расширенной аорто-подвздошно-тазовой лимофодиссекции не рекомендуется. При выполнении тотальной мезоректумэктомии (локализация опухоли ниже 10 см от края ануса) рекомендуется формировать превентивную коло- или илеостому на усмотрение оперирующего хирурга. После тотальной мезоректумэктомии операция может завершаться формированием тазового толстокишечного резервуара или анастомоза «бок-в-конец» для улучшения функциональных результатов лечения.
Выполнение экстралеваторной экстирпации прямой кишки показано пациентам с подтверждённым МРТ врастанием опухоли в висцеральную фасцию или мышцы тазового дна.
Комментарии: У пациентов с кровотечением и перфорацией, вызванными раком прямой кишки, показано выполнение оперативного вмешательства с соблюдением принципов тотальной мезоректумэктомии. Предпочтение следует отдавать формированию временной или постоянной кишечной стомы. В отдельных случаях, при условии наличия в клинике должного опыта и оборудования, разрешение непроходимости возможно путём стентирования с последующей подготовкой пациента к плановому хирургическому или комбинированному лечению.
3.2. Комбинированное лечение
Комментарии: Лучевая терапия РОД 2 Гр, СОД 44 Гр на зону регионарного метастазирования. СОД 54 Гр на первичную опухоль. Лечение ежедневно, 5 раз в неделю, фотонами 6-18 МэВ на фоне химиотерапии фторпиримидинами. При технической доступности возможно дополнение курса лучевой терапии использованием локальной гипертермии после СОД 16 Гр 2 раза в неделю с интервалом 72 часа при температуре 41-43 0 С в течение 60 минут, всего 4-5 сеансов. Хирургическое вмешательство проводится через 6-8 недель после завершения химиолучевой терапии. Объём облучения на зону регионарного метастазирования должен включать пресакральные, параректальные, обтураторные, внутренние подвздошные, нижние брыжеечные лимфоузлы. Начинается дистанционная лучевая терапия с объемного 3D–планирования и выполняется по технологии конформной лучевой терапии. Предлучевая топометрическая подготовка включает в себя выполнение КТ и МРТ исследований, на основании чего формируется план облучения. Точность воспроизведения условий лучевой терапии контролируется с помощью системы портальной визуализации. Возможно проведение лучевой терапии на протонных ускорителях энергией 70-250 МэВ с использованием протонных комплексов.
Добавление в режимы химиолучевой терапии оксалиплатина, иринотекана и моноклональных антител не улучшает результаты.
При местно-распространенных неоперабельных опухолях (сТ4N0-2) на первом этапе обязательно проводится одновременная химиолучевая терапия (50-54 Гр по 2 Гр за фракцию на фоне терапии фторпиримидинами. Хирургическое вмешательство проводится через 6-8 недель после завершения химиолучевой терапии в случае объективного ответа. Возможные варианты химиотерапии представлены в таблице 3.
Таблица 3 – Режимы фторпиримидинов, применяемые в одновременной химиолучевой терапии рака прямой кишки.