злокачественное образование легкого код по мкб 10
Диагностика и лечение рака лёгких
В РФ рак лёгкого занимает ведущую позицию в структуре онкологических заболеваний. Мужчины болеют чаще, чем женщины. Заболевание обычно диагностируется на поздней стадии опухолевого процесса. Раннюю диагностику опухолевых заболеваний лёгких проводят в Юсуповской больнице.
Рентгенологи выполняют исследование, используя цифровые аппараты экспертного класса, обладающие высокими разрешающими способностями. Применение инновационных диагностических процедур позволяет установить точный диагноз при наличии малейшего объёмного образования в лёгких. Ранняя терапия новейшими химиотерапевтическими препаратами, современные оперативные методики, применяемые онкологами Юсуповской больницы, позволяют значительно увеличить пятилетнюю выживаемость пациентов, у которых выявлен рак лёгких.
Причины
Рак лёгкого – злокачественная опухоль, которая формируется вследствие неконтролируемого деления эпителиальных клеток слизистой оболочки мелких и крупных бронхов. Известны следующие факторы, повышающие риск развития злокачественной опухоли лёгких:
Канцерогены (курение табака, вдыхание промышленной пыли);
Хроническое воспаление бронхов.
Точной причины рака лёгких не установлено. Заболевание может развиться под воздействием нескольких опухолевых агентов.
В зависимости от локализации опухоли различают следующие виды рака лёгких:
Центральный – формируется в крупных бронхах вплоть до сегментарных отделов;
Периферический – образуется в конечных бронхах, на периферии лёгкого.
Морфологи считают гистологическую классификацию рака лёгкого условной, поскольку течение той или иной опухоли может отличаться от предполагаемой клинической картины. Несмотря на это, онкологи выделяют следующие формы злокачественных новообразований лёгких:
Наиболее распространён такой гистологический вид рака лёгких, как аденокарцинома. Она под микроскопом имеет форму железистых образований с отчётливыми контурами, которые происходят из конечных отделов дыхательной системы. Чаще встречается у женщин. Характеризуется медленным течением, рано даёт множественные метастазы.
Плоскоклеточный рак состоит из видоизменённых эпителиальных клеток трахеобронхиального дерева. Опухоль формируется медленно и поздно даёт метастазы.
Наиболее опасная и злокачественная опухоль – мелкоклеточный рак. Новообразование развивается из патологически измененных клеток плоского эпителия. Онкологи считают, что основная причина этой опухоли – курение табака. При своевременной диагностике мелкоклеточного рака прогноз благоприятный.
Недифференцированный рак состоит из крупных опухолевых клеток, не имеющих чёткой дифференцировки. Прогноз при выявлении этого вида злокачественной опухоли наиболее неблагоприятный.
Мезотелиома плевры встречается довольно редко. Опухоль развивается из плевральных оболочек. Заболевание лечится с помощью оперативного вмешательства.
Симптомы
Клиническая картина рака лёгких зависит от места расположения опухоли, её размеров и наличия метастазов. К онкологам Юсуповской больницы следует обращаться немедленно при появлении следующих симптомов:
Боль в грудной клетке;
Беспричинная потеря массы тела.
У больных раком лёгких возникают вторичные признаки онкологического заболевания: незначительное повышение температуры тела, апатия, вялость, утрата трудоспособности. В 15% случаев рак лёгких протекает бессимптомно. Его выявляют случайно при прохождении пациентом профилактического обследования с помощью флюорографии.
При прогрессировании рака легких и развитии метастазов у больных отмечается появление:
слабости в руках и ногах;
неврологических симптомов (например, головокружений);
пожелтения кожных покровов лица и белков глаз.
В распоряжении клиники онкологии Юсуповской больницы имеется компьютерная техника последнего поколения, новейшие приборы и роботизированные системы от ведущих фирм – производителей медицинской техники, что позволяет выявить даже мельчайшую опухоль.
Диагностика
Диагностика рака лёгких на ранних стадиях заболевания – достаточно сложная задача, поскольку результаты исследований в некоторых случаях отражают не развитие злокачественной опухоли, а других заболеваний (бронхита, пневмонии).
Один из основных методов обнаружения рака лёгких – рентгенологическое исследование. Рентгенографию в Юсуповской больнице проводят с помощью цифровых аппаратов экспертного класса. Для уточнения диагноза рентгенологи используют компьютерную томографию (КТ). Для того чтобы определить стадию опухолевого процесса, проводят позитронно-эмиссионную компьютерную томографию (ПЭТ-КТ). Этот метод исследования особо эффективен в диагностике рака Пенкоста. Его применяют для того, чтобы оценить возможность выполнения радикального оперативного вмешательства.
С помощью бронхоскопии врачи Юсуповской больницы выявляют карциному, выступающую в просвет бронхов, инфильтрацию стенок бронха опухолью или их сдавливание новообразованием. В ходе исследования врач вводит в трахею и бронхи пациента гибкую трубку, оснащённая объективом. Благодаря ему врач имеет возможность произвести визуальный осмотр слизистой оболочки бронхиального дерева. При наличии подозрительного участка он производит биопсию – забор образцов тканей для гистологического исследования. Эндоскопическое бронхологическое обследование при планировании оперативного вмешательства позволяет определить предполагаемый объём и характер резекции лёгкого, возможность проведения реконструктивных бронхопластических операций.
Если, несмотря на проведенные исследования, у онколога остаются сомнения о характере опухоли, пациенту проводят диагностическую торакоскопию или торакотомию со срочной биопсией образцов биологического материала из поражённого участка лёгкого и близлежащих лимфатических узлов.
В диагностически неясных случаях торакальные хирурги проводят резекцию фрагмента легкого, в котором локализуется опухоль, или лобэктомию с выполнением срочного гистологического исследования. При подтверждении злокачественного характера новообразования врачи индивидуально подбирают оптимальный вариант оперативного вмешательства.
Лечение
Онкологи Юсуповской больницы применяют все известные сегодня методы лечения рака лёгких:
При наличии показаний проводят комбинированное лечение. Выбор тактики зависит стадии опухолевого процесса и общего состояния пациента. Оперативные вмешательства выполняют больным немелкоклеточными формами рака. Хирурги клиники онкологии удаляют опухоль с фрагментами лёгкого или проводят удаление лёгкого и регионарных лимфатических узлов. На исход оперативного вмешательства влияют следующие факторы:
Оперативные вмешательства выполняют торакальные онкологические хирурги, которые имеют большой опыт лечения больных раком лёгких.
Лучевая терапия проводится с использованием новейшего оборудования ведущих мировых производителей. Проводится облучение поражённого участка лёгких и путей оттока лимфы, по которым могут метастазировать атипичные клетки.
В ходе химиотерапевтического лечения в организм пациента вводят лекарства, которые избирательно подавляют рост патологических клеток и при этом минимально воздействуют на здоровые ткани и органы пациента. Для химиотерапии врачи Юсуповской больницы используют эффективнейшие лекарственные средства, которые обладают минимальным количеством побочных эффектов.
Для того чтобы пройти обследование при наличии симптомов, позволяющих заподозрить наличие рака лёгких, записывайтесь на приём к онкологу Юсуповской больницы, позвонив по телефону. Специалисты контакт-центра подберут удобное вам время приёма ведущего специалиста в области патологии дыхательной системы. Пациенты клиники онкологии имеют возможность пройти сложные исследования в клиниках-партнёрах Юсуповской больницы.
Рак легких
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
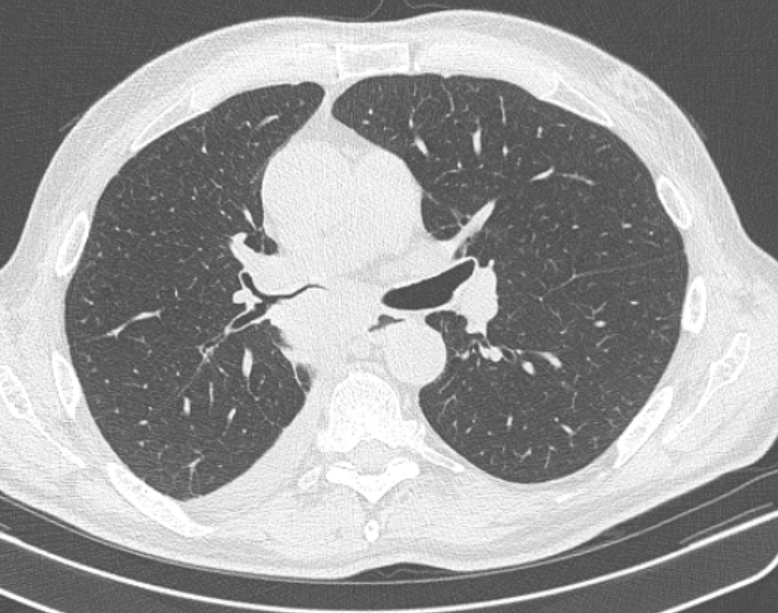
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
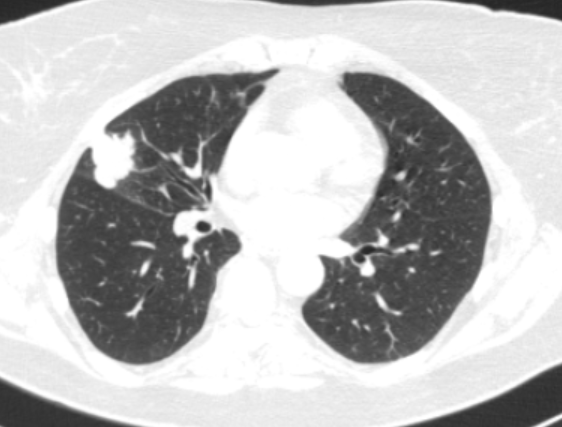
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Рак легкого
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Гистологическая классификация (ВОЗ, 2004)
| Легкие | PUL |
| Кости | OSS |
| Печень | HEP |
| Головной мозг | BRA |
| Лимфоузлы | LYM |
| Костный мозг | MAR |
| Плевра | PLE |
| Брюшина | PER |
| Надпочечники | ADR |
| Кожа | SKI |
| Другие | OTH |
Диагностика
Дифференциальный диагноз
Лечение
Мелкоклеточный рак
Неоадъювантная химиотерапия до сих пор считается экспериментальным методом лечения. Тем не менее неоадъювантная химиотерапия приводит к снижению клинической стадии у 40-60% пациентов, а к полному патологическому ответу у 5-10% больных. Как выяснилось неоадъювантная химиотерапия лучше переносится, чем адъювантная: три полноценных курса химиотерапии способны перенести более 90% пациентов, в то время как адъювантная химиотерапия назначается только 45-60% больным.
Полагаясь на современные знания, неоадъювантная химиотерапия должна быть представлена, по крайней мере, тремя циклами платиносодержащего режима. Как и при распространенном немелкоклеточном раке легких наиболее предпочтительным режимом химиотерапии является дуплет из цисплатина и препарата третьего поколения. Предоперационная химиотерапия должна рассматриваться у пациентов с IIIA-N2 стадией заболевания.
Все больные немелкоклеточным раком получают дистанционную лучевую терапию (конвекциональную или комформную) на область первичного очага и зоны регионарного метастазирования. Для проведения лучевого лечения обязательно учитывается качество излучения, локализация и размеры полей.
Объем облучения определяется размерами и локализацией опухоли и зоной регионарного метастазирования и включает опухоль + 2 см тканей за пределами ее границ и зону регионарного метастазирования.
Интервал между курсами 21 день.
Платиносодержащие режимы в комбинации с винорельбином, гемцитабином, таксанами, иринотеканом или пеметрекседом при неплоскоклеточном варианте увеличивают продолжительность жизни, улучшают качество жизни и контролируют симптомы у пациентов с удовлетворительным соматическим статусом.
Однако больные, получающие третью, или четвертую линии ХТ, редко достигают объективного улучшения, который обычно бывает очень коротким при значительной токсичности. Для этих больных единственно правильным методом лечения является симптоматическая терапия.
Эрлотиниба гидрохлорид значительно увеличивает выживаемость больных НМРЛ, независимо от физического состояния, пола, возраста, предыдущей потери веса тела, отношения к курению, количества ранее полученных схем и их эффективности, длительности заболевания, ослабленным, и пожилым больным.
В связи с тем, что 80% типичных карциноидов легких экспрессируют рецепторы соматостатина, сцинтиграфия с использованием изотопов к рецепторам соматостатина может быть высоко информативной.
Для выявления первичных очагов и метастазов карциноидов тимуса рекомендуется выполнять КТ или МРТ с внутривенным контрастированием. Сцинтиграфия с использованием изотопов к рецепторам соматостатина является дополнительным методом.
Госпитализация
Показания для госпитализации с указанием типа госпитализации: плановая.
Информация
Источники и литература
Информация
Организационные аспекты внедрения протокола
Критерии оценки для проведения мониторинга и аудита эффективности внедрения протокола:
1. Процент вновь выявленных пациентов со злокачественным новообразованием легких, получающих начальное лечение в течение двух месяцев после начала заболевания = (Количество пациентов, с установленным диагнозом рака легких, получающих начальное лечение в течение двух месяцев после начала заболевания/Все пациенты с впервые установленным диагнозом рака легких) х 100%.
2. Процент онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения = (Количество онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения/Количество всех больных раком легких после проведения оперативного лечения, которым требуется проведение химиотерапии) х 100%.
3. Процент рецидивов рака легких у пациентов в течение двух лет = (Все пациенты с рецидивами рака легких в течение двух лет/Все прооперированные пациенты с диагнозом рака легких) х 100%.
Результаты внешнего рецензирования: положительное решение.
Рак легкого
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Рак легкого – опухоль эпителиального происхождения, развивающаяся в слизистой оболочке бронха, бронхиол и слизистых бронхиальных желез. [1,2,3,4,5] (УД-А)
Код протокола:
Сокращения, используемые в протоколе:
Дата разработки/пересмотра протокола: 2015 год
Категория пациентов: взрослые.
Пользователи протокола: онкологи, хирурги, терапевты, врачи общей практики, пульмонологи, фтизиатры.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ [6] (УД-А):
КЛАССИФИКАЦИЯ РАКА ЛЕГКОГО ПО TNM [6] (УД-А)
Определение распространения первичной опухоли (Т)
Поражение регионарных лимфатических узлов (N)
Отдаленные метастазы (М)
М0 – нет отдаленных метастазов
М1 – есть отдаленные метастазы
М1a – отдельный опухолевый узел (узлы) в другом легком; опухоль с узелками на плевре или злокачественным плевральным либо перикардиальным выпотом (3)
М1b – отдаленные метастазы
Примечание: (1) Редкую, поверхностно распространяющуюся опухоль любого размера, которая растет в проксимальном направлении к главным бронхам и инвазивный компонент, который ограничен стенкой бронха, классифицируют как T1а.
(2) Опухоли с такими характеристиками классифицируют как T2a, если они имеют размер не более 5 см или если размер не может быть определен, и как T2b, если размер опухоли более 5 см, но не более 7 см.
(3) Большинство плевральных (перикардиальных) выпотов при раке легкого обусловлены опухолью. Однако у некоторых пациентов множественные микроскопические исследования плевральной (перикардиальной) жидкости оказываются отрицательными в отношении элементов опухоли, при этом жидкость также не является кровью или экссудатом. Эти данные, а также клиническое течение указывают на то, что подобный выпот не связан с опухолью и его следует исключить из элементов стадирования, а такой случай классифицировать как М0.
G – гистопатологическая дифференцировка
GХ – степень дифференцировки не может быть определена
G1 – высокодифференцированная
G2– умереннодифференцированная
G3 – низкодифференцированная
G4 – недифференцированная
pTNM патологическая классификация
pT, pN и pM категории соответствуют T, N и M категориям.
pN0 – гистологическое исследование удаленных лимфатических узлов корня легкого и средостения должно обычно включать 6 или более узлов. Если лимфатические узлы не поражены, то это классифицируется как pN0, даже если количество исследованных узлов меньше обычного.
Отдаленные метастазы
Категории M1 и pM1 могут быть далее определены согласно следующим обозначениям
| Легкие | PUL | Костный мозг | MAR |
| Кости | OSS | Плевра | PLE |
| Печень | HEP | Брюшина | PER |
| Головной мозг | BRA | Надпочечники | ADR |
| Лимфоузлы | LYM | Кожа | SKI |
| Другие | OTH |
R классификация
Отсутствие или наличие остаточной опухоли после лечения описывается символом R:
RX – наличие остаточной опухоли не может быть оценено,
R0 – нет остаточной опухоли,
R1 – микроскопическая остаточная опухоль,
R2 – макроскопическая остаточная опухоль.
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· Сбор жалоб и анамнеза;
· Общее физикальное обследование;
· Рентгенография органов грудной клетки (2 проекции);
· Компьютерная томография органов грудной клетки и средостения;
· Фибробронхоскопия диагностическая;
· Цитологическое исследование;
· Гистологическое исследование.
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· УЗИ надключичных и шейных лимфатических узлов;
· Ультразвуковая диагностика комплексная (печень, желчный пузырь, поджелудочная железа, селезенка, почек);
· Фиброэзофагоскопия;
· Пункционная/аспирационная биопсия под УЗ контролем;
· Отрытая биопсия увеличенных надключичных и шейных лимфатических узлов (при наличии увеличенных лимфоузлов);
· Магниторезонансная томография органов грудной клетки с контрастированием;
· Компьютерная томография головного мозга;
· Позитронно-эмиссионная томография (ПЭТ) + компьютерная томография всего тела.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
· Общий анализ крови;
· Биохимический анализ крови (белок, креатинин, мочевина, билирубин, АЛТ, АСТ, глюкоза крови);
· Коагулограмма (протромбиновый индекс, фибриноген, фибринолитическая активность, тромботест);
· Общий анализ мочи;
· Рентгенография органов грудной клетки (2 проекции);
· Компьютерная томография органов грудной клетки и средостения;
· Фибробронхоскопия диагностическая;
· УЗИ надключичных, подмышечных лимфатических узлов;
· Спирография;
· Электрокардиографическое исследование;
· ЭХО кардиография ( после консультации кардиолога пациентам 50 лет и старше, так же пациенты моложе 50 лет при наличии сопутствующей патологии ССС).
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
· Магниторезонансная томография органов грудной клетки с контрастированием;
· УЗИ надключичных и шейных лимфатических узлов;
· Ультразвуковая диагностика комплексная (печень, желчный пузырь, поджелудочная железа, селезенка, почек);
· Пункционная/аспирационная биопсия под УЗ контролем;
· Фиброэзофагоскопия;
· Отрытая биопсия увеличенных надключичных и шейных лимфатических узлов (при наличии увеличенных лимфоузлов);
· Цитологическое исследование;
· Гистологическое исследование.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии постановки диагноза
жалобы и анамнез
клинические проявления в зависимости от стадии и локализации:
· кашель с мокротой или без
· наличие или отсутствие прожилок крови в мокроте (кровохарканье)
· одышка при физической нагрузке
· слабость
· потливость по ночам
· субфебрильная температура
· похудание.
Анамнез: симптомы рака легкого неспецифичны, поэтому характерны для многих заболеваний органов дыхания. Именно поэтому диагностика во многих случаях оказывается не своевременной. Опухоль в начальной стадии протекает бессимптомно ввиду отсутствия болевых окончаний в лёгочной ткани. Когда опухоль прорастает бронх, появляется кашель, вначале сухой, затем со светлой мокротой, иногда с примесью крови. Возникает гиповентиляция сегмента лёгкого и затем его ателектаз. Мокрота становится гнойной, что сопровождается повышением температуры тела, общим недомоганием, одышкой. Присоединяется раковая пневмония. К раковой пневмонии может присоединиться раковый плеврит, сопровождающийся болевым синдромом. Если опухоль прорастает блуждающий нерв, присоединяется осиплость ввиду паралича голосовых мышц. Поражение диафрагмального нерва вызывает паралич диафрагмы. Прорастание перикарда проявляется болями в области сердца. Поражение опухолью или её метастазами верхней полой вены вызывает нарушение оттока крови и лимфы из верхней половины туловища, верхних конечностей, головы и шеи. Лицо больного становится одутловатым, с цианотичным оттенком, набухают вены на шее, руках, грудной клетке.
Физикальное обследование
· ослабление дыхания на стороне поражения
· осиплость голоса (при прорастании опухоли блуждающий нерв)
· одутловатость лица, с цианотичным оттенком, набухшие вены на шее, руках, грудной клетке (при прорастании опухоли верхнюю полую вену)
Лабораторные исследования
· Цитологическое исследование (увеличение размеров клетки вплоть до гигантских, изменение формы и количества внутриклеточных элементов, увеличение размеров ядра, его контуров, разная степень зрелости ядра и других элементов клетки, изменение количества и формы ядрышек);
· Гистологическое исследование (крупные полигональные или шиповидные клетки с хорошо выраженной цитоплазмой, округлыми ядрами с четкими ядрышками, с наличием митозов, клетки располагаются в виде ячеек и тяжей с или без образования кератина, наличие опухолевых эмболов в сосудах, выраженность лимфоцитарно-плазмоцитарной инфильтрации, митотическая активность опухолевых клеток).
Показания для консультации специалистов:
· Консультация кардиолога (пациентам 50 лет и старше, так же пациенты моложе 50 лет при наличии сопутствующей патологии ССС);
· Консультация невропатолога (при сосудистых мозговых нарушениях, в том числе инсультах, травмах головного и спинного мозга, эпилепсии, миастении, нейроинфекционных заболеваниях, а также во всех случаях потери сознания);
· Консультация гастроэнтеролога (при наличии сопутствующей патологии органов ЖКТ в анамнезе);
· Консультация нейрохирурга (при наличии метастазов в головной мозг, позвоночник);
· Консультация эндокринолога (при наличии сопутствующей патологии эндокринных органов).
· Консультация нефролога – при наличии патологии со стороны мочевыделительной системы.
· Консультация фтизиатра – при подозрении на туберкулез легкого.
Дифференциальный диагноз
Дифференциальный диагноз
Нозологическая форма
Клинические проявления
Лечение
Цели лечения:
· Ликвидация опухолевого процесса;
· Достижение стабилизации или регрессия опухолевого процесса;
· Продление жизни пациента.
Тактика лечения:
Немелкоклеточный рак
Мелкоклеточный рак
Медикаментозное лечение:
Химиотерапия:
Существует несколько видов химиотерапии, которые отличаются по цели назначения:
· неоадъювантная химиотерапия опухолей назначается до операции, с целью уменьшения неоперабельной опухоли для проведения операции, а так же для выявления чувствительности раковых клеток к препаратам для дальнейшего назначения после операции.
· адъювантная химиотерапия назначается после хирургического лечения для предотвращения метастазирования и снижения риска рецидивов.
· лечебная химиотерапия назначается для уменьшения метастатических раковых опухолей.
В зависимости от локализации и вида опухоли химиотерапия назначается по разным схемам и имеет свои особенности.
Показания к химиотерапии:
· цитологически или гистологически верифицированные ЗНО средостения;
· при лечении нерезектабельных опухолей;
· метастазы в других орагнах или регионарных лимфатических узлах;
· рецидив опухоли;
· удовлетворительная картина крови у пациента: нормальные показатели гемоглобина и гемокрита, абсолютное число гранулоцитов – более 200, тромбоцитов – более 100000;
· сохраненная функция печени, почек, дыхательной системы и ССС;
· возможность перевода неоперабельного опухолевого процесса в операбельный;
· отказа пациента от операции;
· улучшение отдаленных результатов лечения при неблагоприятных гистотипах опухоли (низкодифференцированный, недифференцированный).
Противопоказания к химиотерапии:
Противопоказания к химиотерапии можно разделить на две группы: абсолютные и относительные.
Абсолютные противопоказания:
· гипертермия >38 градусов;
· заболевание в стадии декомпенсации (сердечно-сосудистой системы, дыхательной системы печени, почек);
· наличие острых инфекционных заболеваний;
· психические заболевания;
· неэффективность данного вида лечения, подтвержденная одним или несколькими специалистами;
· распад опухоли (угроза кровотечения);
· тяжелое состояние больного по шкале Карновского 50% и меньше
Относительные противопоказания:
· беременность;
· интоксикация организма;
· активный туберкулез легких;
· стойкие патологические изменения состава крови (анемия, лейкопения, тромбоцитопения);
· кахексия.
Наиболее эффективные схемы полихимиотерапии:
Немелкоклеточный рак:
Платиносодержащие схемы:
Паклитаксел 175 мг/м 2 в 1-й день за 3 часа
Цисплатин 80 мг/м 2 в 1-й день
Паклитаксел 135–175 мг/м 2 внутривенно в течение 3 часов в 1-й день
Карбоплатин 300 мг/м 2 внутривенно в течение 30 минут после введения паклитаксела в 1-й день
Доцетаксел 75 мг/м 2 в 1-й день
Цисплатин 75 мг/м 2 в 1-й день
Доцетаксел 75 мг/м 2 в 1-й день
Карбоплатин АИС – 5 в 1 день
Гемцитабин 1000 мг/м 2 в 1; 8-й дни
Цисплатин 80 мг/м 2 в 1-й день
Гемцитабин 1000 мг/м 2 в 1; 8-й день
Карбоплатин – 5 в 1 день
Пеметрексед 500мг/ м 2 в 1-й день
Цисплатин 75 мг/м 2 в 1-й день
Винорелбин 25-30 мг/м 2 в 1; 8-й день
Цисплатин 80-100 мг/м 2 в 1-й день
Цисплатин 60 мг/м 2 в 1-й день
Этопозид 120 мг/м 2 в 1–3-й дни
Циклофосфамид 500 мг/м 2 в 1-й день
Доксорубицин 50 мг/м 2 в 1-й день
Цисплатин 50 мг/м 2 в 1-й день
Винорелбин 25 мг/м 2 в 1-й и 8-й дни
Цисплатин 30 мг/м 2 в 1–3-й дни
Этопозид 80 мг/м 2 в 1–3-й дни
Иринотекан 90 мг/м 2 в 1-й и 8-й дни
Цисплатин 60 мг/м 2 в 1-й день
Интервал между курсами 3 недели
Митомицин 10 мг/м 2 в 1-й день
Винбластин 5 мг/м 2 в 1-й день
Цисплатин 50 мг/м 2 в 1-й день
Митомицин 10 мг/м 2 в 1-й день
Ифосфамид (+ месна) 2,0 г/м 2 в 1, 2, 3, 4, 5-й день
Цисплатин 75 мг/м 2 в 1-й день
Интервал между курсами 2-3 недели
Паклитаксел 135–175 мг/м 2 внутривенно в течение 3 часов в 1-й день
Навельбин 20-25 мг/м 2 в 1; 8-й день
Доцетаксел 75 мг/м 2 в 1-й день
Винорелбин 20-25 мг/м 2 в 1; 8-й день
Акутивные режимы химиотерапии НМРЛ
Цисплатин 60 мг/м 2 в 1-й день
Этопозид 120 мг/м 2 в 1–3-й дни
Интервал между курсами 21 день
Паклитаксел 135–175 мг/м 2 внутривенно в течение 3 часов в 1-й день
Карбоплатин 300 мг/м 2 внутривенно в течение 30 минут после введения паклитаксела в 1-й день
Интервал между курсами 21 день
Гемцитабин 1000 мг/м 2 в 1; 8-й день
Цисплатин 80 мг/м 2 в 1-й день
Интервал между курсами 21 день
Гемцитабин 1000 мг/м 2 в 1; 8-й день
Карбоплатин АИС – 5 в 1 день
Интервал между курсами 21 день
Винорелбин 25-30 мг/м 2 в 1; 8-й день
Цисплатин 80-100 мг/м 2 в 1-й день
Интервал между курсами 21 – 28 день
Паклитаксел 175 мг/м 2 в 1-й день за 3часа
Цисплатин 80 мг/м 2 в 1-й день
Интервал между курсами 21 день
Доцетаксел 75 мг/м 2 в 1-й день
Цисплатин 75 мг/м 2 в 1-й день
Интервал между курсами 21 день
Доцетаксел 75 мг/м 2 в 1-й день
Карбоплатин АИС – 5 в 1 день
Интервал между курсами 21 день
Пеметрексед 500мг/ м 2 в 1-й день
Цисплатин 75 мг/м 2 в 1-й день
Интервал между курсами 21 день
Химиотерапия в зависимости от морфологических вариантов НМРЛ
Для аденокарциномы и бронхоальвеолярного рака легкого в 1-й линии химиотерапии преимущество имеют схемы пеметрексед + цисплатин или паклитаксел + карбоплатин с бевацизумабом или без него. Для лечения плоскоклеточного рака легкого рекомендованы гемцитабин + цисплатин, доцетаксел + цисплатин, винорелбин + цисплатин.
Длительность химиотерапии НМРЛ
На основе анализа публикаций о длительности лечения больных НМРЛ ASCO дает следующие рекомендации:
1. При проведении первой линии химиотерапия должна быть прекращена в случаях прогрессирования болезни или неэффективности лечения после 4 циклов.
2. Лечение может быть прекращено после 6 циклов даже у больных, у которых отмечен эффект.
3. При более длительном лечении увеличивается токсичность без какой-либо пользы для больного.
Индукционная (неадъювантная, предоперационная) и адъювантная (послеоперационная) химиотерапия НМРЛ
Активность различных индукционных режимов ХТ (гемцитабин+цисплатин, паклитаксел+карбоплатин, доцетаксел+цисплатин, этопозид+цисплатин) при НМРЛ стадии IIIА N1-2 равна 42-65%, при этом у 5-7% больных отмечается патоморфологически доказанная полная ремиссия, а радикальную операцию удается выполнить у 75-85% пациентов. Индукционная химиотерапия описанными выше режимами проводиться, как правило, 3 циклами с интервалом 3 недели. Проведенный в 2014 году большой мета-анализ 15 рандомизированных контролируемых исследований (2358 больных с IА-IIIА стадиями НМРЛ) показал, что предоперационная химиотерапия повышала общую выживаемость, снижая риск летального исхода на 13%, что увеличивало 5-летнюю выживаемость на 5% (с 40% до 45%). Увеличивалась также выживаемость без прогрессирования и время до появления метастазов.
Адъювантная химиотерапия. По данным Американского общества клинической онкологии, адъювантная ХТ на основе цисплатина может быть рекомендована при IIА, IIБ и IIIА стадиях НМРЛ. При стадиях IА и IБ НМРЛ адъювантная химиотерапия не показала преимуществ в увеличении выживаемости по сравнению с одной операцией и поэтому при этих стадиях не рекомендуется.
Поддерживающая терапия
Поддерживающая терапия может быть рекомендована пациентам, которые отвечали на 1-ю линию химиотерапии, а также больным с общим состоянием по шкале ECOG-WHO 0-1 бал. При этом пациентам нужно предложить выбор:
· или проведение поддерживающей терапии
· или наблюдение до прогрессирования
Поддерживающая терапия может проводиться тремя вариантами:
1. той же схемой комбинированной терапии, которая проводилась в первой линии;
2. одним из препаратов, который был в комбинированной схеме (пеметрексед, гемцитабин, доцетаксел);
3. таргетным препаратом эрлотинибом.
Поддерживающая терапия проводиться до прогрессирования заболевания и лишь затем назначается 2-я линия химиотерапии.
Увеличение общей выживаемости отмечено только при использовании пеметрексед. Пеметрексед в дозе 500мг/м 2 1 раз в 21 день показан в монорежиме для поддерживающей терапии пациентов с местнораспространенным или метастатическим немелкоклеточным раком легкого, у которых нет прогрессии заболевания после 4 циклов терапии первой линии с препаратами платины. Пеметрексед рекомендован в поддерживающей терапии как по типу «переключение», так и по типу «продолжение».
Лучшие результаты достигаются при использовании алимты при неплоскоклеточном раке, и гемцитабин при плоскоклеточном раке с хорошим общим состоянием пациента (0-1 бал), эрлотиниб – у больных с мутациями EGFR.
Выбор линии химиотерапии
Пациентам с клиническим или рентгенологическим прогрессированием после первой линии химиотерапии, независимо от назначения поддерживающего лечения, с PS 0-2 должна быть предложена вторая линия химиотерапии.
В настоящее время для второй линии химиотерапии НМРЛ Международной ассоциацией по изучению рака легкого и Управлением по контролю за качеством пищевых продуктов и лекарственных средств США (FDA) рекомендованы пеметрексед, доцетаксел, эрлотиниб. Для второй линии ХТ могут быть использованы так же этопозид, винорелбин, паклитаксел, гемцитабин в монотерапии, а также в комбинации с платиновыми и другими производными, если они не применялись в первой линии лечения.
Третья линия ХТ. При прогрессировании болезни после второй линий ХТ больным может быть рекомендовано лечение эрлотинибом и гефитинибом (при плоскоклеточном раке легкого и при мутации EGFR) ингибитор тирозинкиназы EGFR. Это не исключает возможности использования для третьей или четвертой линии других цитостатиков, которые больной ранее не получал (этопозид, винорелбин, паклитаксел, неплатиновые комбинации). Однако больные, получающие третью, или четвертую линии ХТ, редко достигают объективного улучшения, которые обычно бывает очень коротким при значительной токсичности. Для этих больных единственно правильным методом лечения является симптоматическая терапия.
Эрлотиниб 150мг. Схема использования – 150мг/сутки внутрь в качестве 1-й линии местно-распространенного или метастатического НМРЛ с активной мутацией EGFR, либо в качестве поддерживающей терапии пациентов, у которых нет признаков прогрессирования заболевания после 4-х курсов ПХТ первой линии с препаратами платины, а также во 2-й линии после неэффективности предыдущего режима ПХТ.
Новые достижения в лекарственной терапии НМРЛ связаны с идентификацией нового белка EML-4-ALK, который присутствует в 3-7% НМРЛ и взаимно исключает мутации KRAS и EGFR. Препарат Кризотиниб – является ALK-киназным ингибитороим. Пр наличии мутаций ALK эффективность кризотиниба составляет более 50-60%. При наличии ALK перестройки, кризотиниб следует рассматривать в качестве терапии 2-й линии, поскольку крупномасштабное исследование фазы III, сравнивающее кризотиниб с доцетакселом или пеметрекседом продемонстрировало значительные преимущества в отношении частоты объективного ответа и выживаемости без прогрессирования для кризотиниба [уровень доказательности I, A, ESMO 2014]. Кризотиниб является новым целевым препаратом, селективно ингибирующим тирозинкиназы ALK, MET и ROS. За счет подавления ALK-гибридного белка блокируется передача сигналов в ядро клеток, что приводит к остановке роста опухоли или к ее уменьшению. Кризотиниб показан пациентам с местно-распространенным или метастатическим НМРЛ, у которых обнаружена патологическая экспрессия гена киназы анапластической лимфомы (ALK). В 2011 году кризотиниб получил разрешение FDA США для лечения местно-распространенного или метастатического НМРЛ при наличии мутации ALK. Одновременно был разрешен и FISH-тест для определения даного вида мутации. Препарат с 2014 года разрешен к применению на территории РК.
Мелкоклеточный рак (МРЛ):
ЕР
Цисплатин 80 мг/м 2 в 1-й день
Этопозид 100 мг/м 2 в 1–3-й дни
1 раз в 3 нед
ЕС
Этопозид 100 мг/м 2 в 1–3-й дни
Карбоплатин AUC 5-6 в 1 день
IP
Иринотекан 60 мг/м 2 в 1, 8 и 15-й дни
Цисплатин 60 мг/м 2 в 1-й день
1 раз в 3 нед
IС
Иринотекан 60 мг/м 2 в 1, 8 и 15-й дни
Карбоплатин AUC 5-6 в 1 день
1 раз в 3 нед
САV
Циклофосфамид 1000 мг/м 2 в 1-й день
Доксорубицин 50 мг/м 2 в 1-й день
Винкристин 1,4 мг/м 2 в 1-й день
1 раз в 3 нед
СDЕ
Доксорубицин 45 мг/м 2 в 1-й день
Циклофосфамид 1000 мг/м 2 в 1-й день
Этопозид 100 мг/м 2 в 1,2,3-й или 1, 3, 5-й дни
1 раз в 3 нед
СОDЕ
Цисплатин 25 мг/м 2 в 1-й день
Винкристин 1 мг/м 2 в 1-й день
Доксорубицин 40 мг/м 2 в 1-й день
Этопозид 80 мг/м 2 в 1-3-й день
1 раз в 3 нед
Паклитаксел 135 мг/м 2 в 1-й день за 3ч
Карбоплатин АUC 5-6 в 1-й день
1 раз в 3–4 недели
Доцетаксел 75 мг/м 2 в 1-й день
Цисплатин 75 мг/м 2 в 1-й день
1 раз в 3 недели
Гемцитабин 1000 мг/м 2 в 1; 8-й день
Цисплатин 70 мг/м 2 в 1-й день
1 раз в 3 недели
Доксорубицин 60 мг/м 2 в 1-й день
Циклофосфамид 1 г/м 2 в 1-й день
Винкристин 1,4 мг/м 2 в 1-й день
Метотрексат 30 мг/м 2 в 1-й день
Винкристин 1,4 мг/м 2 в 1-й день
Ифосфамид 5000 мг/м 2 в 1-й день
Карбоплатин 300 мг/м 2 в 1-й день
Этопозид 180 мг/м 2 в 1; 2-й день
Циклофосфамид 1000 мг/м 2 в 1-й день
Доксорубицин 60 мг/м 2 в 1-й день
Метотрексат 30 мг/м 2 в 1-й день
Темозоломид 200 мг/м 2 в 1-5 день
Цисплатин 100 мг/м 2 в 1день
Топотекан 2 мг/м 2 в 1-5 день и при MTS головного мозга МРЛ
Интервал между курсами 3 недели
Вторая линия химиотерапии МРЛ
Несмотря на определенную чувствительность МРЛ к химио- и лучевой терапии. У большинства больных отмечается «рецидив» заболевания, и в этих случая выбор дальнейшей лечебной тактики (химиотерапия 2-й линии) зависти от ответа пациентов на 1-ю линию лечения, интервала времени, прошедшего после его окончания и от характера распространения (локализация метастазов).
Принято различать больных с «чувствительным» рецидивом МРЛ (имевших полный или частичный ответ от первой линии химиотерапии и прогрессирование опухолевого процесса не ранее 3 месяцев после окончания терапии) и больных с «рефрактерным» рецидивом, прогрессировавших в процессе химиотерапии или менее чем через 3 месяца после ее окончания.
Критерии для оценки прогноза и выбора тактики лечения МРЛ
| Прогрессирование заболевания во время лечения | Рефрактерная форма |
| Рецидив в течение 2-3 месяцев от начала лечения | Резистентная форма |
| Рецидив после 3 месяцев от начала лечения | Чувствительная форма |
При чувствительном рецидиве рекомендуется повторное применение терапевтического режима, который был эффективен ранее. Для больных с рефрактерным рецидивом целесообразно применение противоопухолевых препаратов или их комбинаций, не использовавшихся в предыдущей терапии.
Тактика лечения «рецидивирующего» МРЛ
| Чувствительные формы МРЛ: Рецидив > 3 мес. после окончания 1-й линии лечения | Реиндукционная терапия с использование 1-й линии САV Топотекан Этопозид внутрь |
| Рефрактерные формы МРЛ: лечение без эффекта или рецидивов | Моно- или комбинированная химиотерапия препаратами, не использованными в 1-й линии |
При чувствительных формах МРЛ при рецидивах применяется реиндукционная терапия с использованием той же схемы химиотерапии, которая была в 1-й линии. Для 2-й линии химиотерапии назначается схема САV или топотекан. Схема САV, как уже указывалось выше, ранее была схемой 1-й линии химиотерапии МРЛ, которая и сейчас может быть рекомендована для 1-й линии в случаях необходимости оказания «срочной» помощи больному, с выраженной одышкой и синдромом сдавления верхней полой вены или при наличии противопоказаний к использованию платиновых препаратов. В настоящее время схема САV стала 2-й линией лечения МРЛ.
Больные с резистентной формой МРЛ могут также получать 2-ю линию химиотерапии. Хотя объективный эффект при этом достигается у небольшого процента больных. Химиотерапия может привести к стабилизации и/или замедлению темпа прогрессирования.
Третья линия химиотерапии МРЛ
Эффективность 3-й линии химиотерапии распространенного МРЛ остается неизвестной. Больные в 3-й линии могут получать паклитаксел, гемцитабин, ифосфамид, как в монотерапии так и в комбинации с цисплатином или карбоплатином.
Таргетная терапия МРЛ
Многие таргетные препараты были изучены при МРЛ (иматиниб, бевацизумаб, сорафениб, эверолимус, эрлотиниб, гефитиниб), однако не один из них не изменил клинические подходы и возможности терапии этого заболевания и не привел к увеличению жизни пациентов.
Хирургическое вмешательство.
Хирургическое вмешательство, оказываемое на амбулаторном уровне: не проводится.
Хирургическое вмешательство, оказываемое на стационарном уровне:
Радикальная операция является методом выбора в лечении больных с I–II стадиями и операбельных больных с IIIa стадией рака легкого.
Стандартными операциями являются лобэктомия, билобэктомия или пневмонэктомия с удалением всех пораженных и непораженных лимфатических узлов корня легкого и средостения с окружающих их клетчаткой на стороне поражения (расширенные операции) и выполняются комбинированные операции (удаление пораженных опухолью участков соседних органов и средостения). При солитарных и единичных (до 4-х образований) метастатических образованиях целесообразно выполнять операции методом прецизионной техники (прецизионная резекция).
Все выполняемые операции на легких должны обязательно сопровождаться лимфодиссекцией, включающий в себя: бронхопульмональные, бифуркационные, паратрахеальные, парааортальные, параэзофагальные и лимфоузлы легочной связки (расширенная лоб-, билобэктомия и пневмонэктомия).
Объем оперативного вмешательства определяется степенью распространения и локализацией опухолевого поражения. Поражение в пределах паренхимы одной доли или локализация проксимального края карциномы на уровне сегментарных бронхов или дистальных отделов долевого и главного бронха является основанием для выполнения лобэктомии, билобэктомии и пневмонэктомии.
Примечание. При опухолевом поражении устья верхнедолевого и промежуточного бронха правого легкого, реже левого легкого должны: выполнятся реконструктивно-пластические операции. При вовлечении в процесс устья главных бронхов, бифуркации или нижней трети трахеи справа должны выполняться также реконструктивно-пластические операции.
Адъювантная терапия
Радикально оперированным больным немелкоклеточным раком легкого с метастазами в медиастинальные лимфоузлы в послеоперационном периоде проводится адъювантная лучевая терапия на область средостения и корень противоположного легкого в суммарной дозе 40 Гр (2 Гр за фракцию, 20 фракций) + полихимиотерапия.
Радикально оперированным пациентам с мелкоклеточным раком легкого в послеоперационном периоде проводятся курсы адъювантной полихимиотерапии.
Лечение рецидивов и метастазов рака легкого:
· Хирургическое
При послеоперационном рецидиве рака или единичных внутрилегочных метастазах (до 4-х образований) при удовлетворительном общем состоянии и лабораторных показателях показана повторная операция.
· Химиолучевое
I. Рецидив в средостении и надключичных лимфоузлах
При рецидиве в средостении и надключичных лимфоузлах проводится паллиативная лучевая или химиолучевая терапия. Программа лучевой терапии зависит от предшествующего лечения. Если на предыдущих этапах лучевой компонент не использовался, то проводится курс лучевой терапии по радикальной программе по одной из вышеописанных методик в зависимости от морфологической формы опухоли. Если на предыдущих этапах лечения использовалась лучевая терапия в том или ином объеме, речь идет о дополнительной лучевой терапии, эффект которой может быть реализован только при подведении доз не менее 30–40 Гр. Дополнительный курс лучевой терапии проводится РОД 2 Гр, СОД до 30–60 Гр в зависимости от сроков после завершения предыдущего облучения + полихимиотерапия.
II. Метастазы в головном мозгу
Одиночные метастазы в головном мозгу могут быть удалены с последующим его облучением. При невозможности хирургического удаления проводится облучение головного мозга.
Начинать лучевую терапию следует только при отсутствии признаков повышения внутричерепного давления (осмотр окулиста, невропатолога). Облучение проводится на фоне дегидратации (маннитол, сармантол, мочегонные средства), а также кортикостероидов.
Сначала облучается весь головной мозг в РОД 2 Гр, СОД 20 Гр, затем прицельно на зону метастаза РОД 2 Гр, СОД 40 Гр + полихимиотерапия.
III. Второй метахронный рак легкого или метастазы в легком
Одиночный опухолевый узел в легком, появившийся после радикального лечения, при отсутствии других признаков прогрессирования следует рассматривать как второй метахронный рак легкого, подлежащий, по возможности, хирургическому удалению. При множественных образованиях проводится химиолучевое лечение.
IV. Метастатическое поражение костей
Проводится локальное облучение зоны поражения. При поражении позвоночника в облучаемый объем дополнительно включают по одному соседнему здоровому позвонку. При локализации метастатического поражения в шейном и грудном отделах подводится РОД 2 Гр, СОД 40 Гр при длине поля облучения свыше 10 см. При поражении других костей скелета СОД составляет 60 Гр с учетом толерантности окружающих нормальных тканей.
Эффект от проведенного лечения оценивается по критериям классификации RECIST:
Полный эффект – исчезновение всех очагов поражения на срок не менее 4х недель;
Частичный эффект – уменьшение очагов на 30% и более;
Прогрессирование – увеличение очага на 20%, или появление новых очагов;
Стабилизация – нет уменьшения опухоли менее чем 30%, и увеличение более чем на 20%.
Другие виды лечения.
Лучевая терапия может применяться как самостоятельно, так и в комбинации с полихимиотерапией
Виды лучевой терапии:
· конвекциональная
· комформная
Показания к лучевой терапии:
· радикальное хирургическое лечение не показано в связи с функциональным состоянием
· при отказе больного от хирургического лечения
· при неоперабельности процесса
Противопоказания к лучевой терапии:
· наличие распада в опухоли
· постоянное кровохарканье
· наличие экссудативного плеврита
· тяжелые инфекционные осложнения (эмпиема плевры, абсцедирование в ателектазе)
· активная форма туберкулеза легких
· сахарный диабет III стадии
· сопутствующие заболевания жизненно важных органов в стадии декомпенсации (сердечно-сосудистой системы, легких, печени, почек)
· острые воспалительные заболевания
· повышение температуры тела свыше 38°С
· тяжелое общее состояние больного (по шкале Карновского 40% и менее)
Методика лучевой терапии по радикальной программе немелкоклеточного рака легкого:
Все больные немелкоклеточным раком получают дистанционную лучевую терапию на область первичного очага и зоны регионарного метастазирования. Для проведения лучевого лечения обязательно учитывается качество излучения, локализация и размеры полей. Объем облучения определяется размерами и локализацией опухоли и зоной регионарного метастазирования и включает опухоль + 2 см тканей за пределами ее границ и зону регионарного метастазирования.
Верхняя граница поля соответствует яремной вырезке грудины. Нижняя граница: при опухоли верхней доли легкого – на 2 см ниже бифуркации трахеи; при опухоли средней доли легкого и отсутствии метастазов в бифуркационных лимфатических узлах – на 4 см ниже бифуркации трахеи; при опухоли средней доли легкого и наличии метастазов в бифуркационных лимфатических узлах, а также при опухоли нижней доли легкого – верхний уровень диафрагмы.
При низкой степени дифференцировки эпидермоидного и железистого рака легкого дополнительно облучается шейно-надключичная зона на стороне поражения.
Лечение проводится в 2 этапа с интервалом между ними в 2-3 недели. На первом этапе РОД 2 Гр, СОД 40 Гр. На втором этапе облучение проводится с тех же полей (часть поля, включающая первичный очаг, может быть уменьшена соответственно уменьшению размеров первичной опухоли), РОД 2 Гр, СОД 20 Гр.
Методика химиолучевой терапии мелкоклеточного рака легкого:
Специальное лечение больных мелкоклеточным раком легкого начинается с курса полихимиотерапии. Через 1–5 дней (в зависимости от состояния больного) проводится дистанционная лучевая терапия с включением в объем облучения первичной опухоли, средостения, корней обоих легких, шейно-надключичных зон с обеих сторон. Лучевой терапевт определяет технические условия облучения.
Дистанционная лучевая терапия осуществляется в 2 этапа. На 1-ом этапе лечение проводится РОД 2 Гр, 5 фракций, СОД 20 Гр. На 2-ом этапе (без перерыва) РОД 2 Гр, СОД 40 Гр.
С профилактической целью облучаются обе шейно-надключичные зоны с одного переднего поля с центральным блоком по всей длине поля для защиты хрящей гортани и шейного отдела спинного мозга. Лучевая терапия проводится РОД 2 Гр, СОД 40 Гр. При метастатическом поражении надключичных лимфатических узлов проводится дополнительное облучение зоны поражения с локального поля РОД 2 Гр, СОД 20 Гр.
После основного курса специального лечения проводятся курсы адъювантной полихимиотерапии с интервалом в 3 недели. Одновременно осуществляются реабилитационные мероприятия, включающие противовоспалительное и общеукрепляющее лечение.
Паллиативная лучевая терапия:
· Синдром сдавления верхней полой вены
1. При отсутствии выраженного затруднения дыхания и ширине просвета трахеи более 1 см лечение (при отсутствии противопоказаний) начинается с полихимиотерапии. Затем проводится лучевая терапия:
При немелкоклеточном раке легкого РОД 2 Гр, СОД 40 Гр. Через 3–4 недели решается вопрос о возможности продолжения лучевого лечения (РОД 2 Гр, СОД 20 Гр). При мелкоклеточном раке легкого лечение проводится непрерывно до СОД 60 Гр.
2. При выраженной одышке и ширине просвета трахеи менее 1,0 см лечение начинают с лучевой терапии РОД 0,5–1 Гр. В процессе лечения при удовлетворительном состоянии больного разовую дозу увеличивают до 2 Гр, СОД 50–60 Гр.
· Отдаленные метастазы
I вариант. При удовлетворительном состоянии больного и наличии единичных метастазов проводится лучевая терапия на зоны первичного очага, регионарного метастазирования и отдаленных метастазов + полихимиотерапия.
II вариант. При тяжелом состоянии больного, но не менее 50% по шкале Карновского (см приложение 1) и наличии множественных отдаленных метастазов проводится лучевая терапия локально на зоны наиболее выраженного поражения с целью купирования одышки, болевого синдрома + полихимиотерапия.
Паллиативная помощь:
· При выраженном болевом синдроме лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
· При наличии кровотечения лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися кровотечением», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
Другие виды лечения, оказываемые на амбулаторном уровне: лучевая терапия
Другие виды лечения, оказываемые на стационаром уровне: лучевая терапия.
Паллиативная помощь:
· При выраженном болевом синдроме лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися хроническим болевым синдромом», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
· При наличии кровотечения лечение осуществляется в соответствии с рекомендациями протокола «Паллиативная помощь больным с хроническими прогрессирующими заболеваниями в инкурабельной стадии, сопровождающимися кровотечением», утвержден протоколом заседания Экспертной комиссии по вопросам развития здравоохранения МЗ РК №23 от «12» декабря 2013 года.
Другие виды лечения, оказываемые на этапе скорой помощи: нет.
Дальнейшее ведение:
Диспансерное наблюдение за излеченными больными:
в течение первого года после завершения лечения – 1 раз каждые 3 месяца;
в течение второго года после завершения лечения – 1 раз каждые 6 месяцев;
с третьего года после завершения лечения – 1 раз в год в течение 5 лет.
Методы обследования:
· Общий анализ крови
· Биохимический анализ крови (белок, креатинин, мочевина, билирубин, АЛТ, АСТ, глюкоза крови)
· Коагулограмма (протромбиновый индекс, фибриноген, фибринолитическая активность, тромботест)
· Рентгенография органов грудной клетки (2 проекции)
· Компьютерная томография органов грудной клетки и средостения
Препараты (действующие вещества), применяющиеся при лечении
| Бевацизумаб (Bevacizumab) |
| Винбластин (Vinblastine) |
| Винкристин (Vincristine) |
| Винорелбин (Vinorelbine) |
| Гемцитабин (Gemcitabine) |
| Гефитиниб (Gefitinib) |
| Доксорубицин (Doxorubicin) |
| Доцетаксел (Docetaxel) |
| Иматиниб (Imatinib) |
| Иринотекан (Irinotecan) |
| Ифосфамид (Ifosfamide) |
| Карбоплатин (Carboplatin) |
| Кризотиниб (Crizotinib) |
| Митомицин (Mitomycin) |
| Паклитаксел (Paclitaxel) |
| Пеметрексед (Pemetreksed) |
| Темозоломид (Temozolomide) |
| Топотекан (Topotecan) |
| Циклофосфамид (Cyclophosphamide) |
| Цисплатин (Cisplatin) |
| Эверолимус (Everolimus) |
| Эрлотиниб (Erlotinib) |
| Этопозид (Etoposide) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для плановой госпитализации:
Наличие опухолевого процесса, верифицированного гистологически или/и цитологически. Операбельный рак легкого (I-III стадии).
Показания для экстренной госпитализации: нет.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
1. Карасаев Махсот Исмагулович – кандидат медицинских наук, РГП на ПХВ «Казахский научно – исследовательский институт онкологии и радиологии», руководитель центра торакальной онкологии.
2. Баймухаметов Эмиль Таргынович – доктор медицинских наук, РГП на ПХВ «Казахский научно – исследовательский институт онкологии и радиологии», врач центра торакальной онкологии.
3. Ким Виктор Борисович – доктор медицинских наук, РГП на ПХВ «Казахский научно – исследовательский институт онкологии и радиологии», руководитель центра нейроонкологии.
4. Абдрахманов Рамиль Зуфарович – кандидат медицинских наук, РГП на ПХВ «Казахский научно – исследовательский институт онкологии и радиологии», заведующий дневным стационаром химиотерапии.
5. Табаров Адлет Берикболович – клинический фармаколог, РГП на ПХВ «Больница медицинского центра Управление делами Президента Республики Казахстан», начальник отдела инновационного менеджмента.
Указание конфликта интересов: нет
Рецензенты: Кайдаров Бахыт Касенович – доктор медицинских наук, профессор, заведующий кафедрой онкологии РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова»;
Указание условий пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Оценка общего состояния больного с использованием индекса Карновского