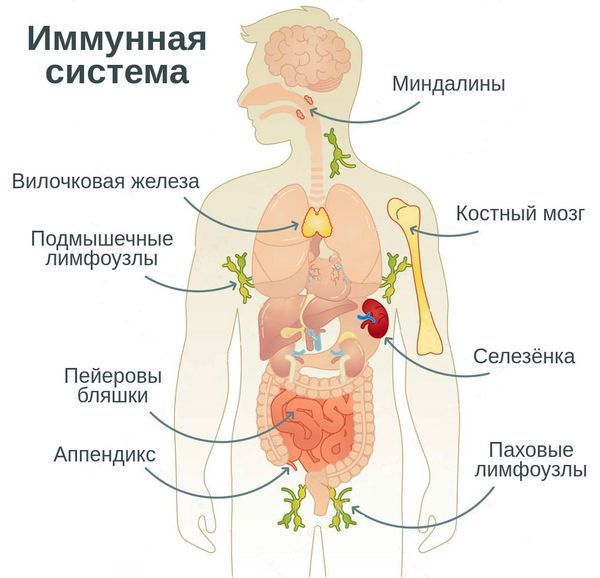
вторичное иммунодефицитное состояние мкб 10 код
Что такое вторичный иммунодефицит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычковой Е.Ю., остеопата со стажем в 22 года.
Определение болезни. Причины заболевания
Вторичный иммунодефицит формируется у людей старше 6 лет с исходно нормальным иммунитетом. До этого возраста происходит созревание иммунной системы, особенно полноценных механизмов противоинфекционной защиты, поэтому частое развитие инфекционных заболеваний у детей младше 6 лет не является признаком патологии.
Появление вторичного иммунодефицита обычно связано с воздействием окружающей среды или каких-либо других факторов, но у многих из пациентов можно выявить генетическую предрасположенность к нарушению иммунитета.
Иммунологически здоровый организм способен контролировать и предотвращать развитие инфекций и опухолевых процессов, то есть осуществлять иммунологический контроль внутренней среды.
Когда можно заподозрить вторичный иммунодефицит
Причины развития вторичных иммунодефицитных состояний:
Иммунодефицитные состояния у детей
Развитию иммунодефицита у детей, как и у взрослых, способствуют:
Дисбактериоз у матери является причиной дисбактериоза у ребёнка с последующим замедлением и неполноценным созреванием иммунной системы. Каждый курс антибиотикотерапии может усугубить это состояние.
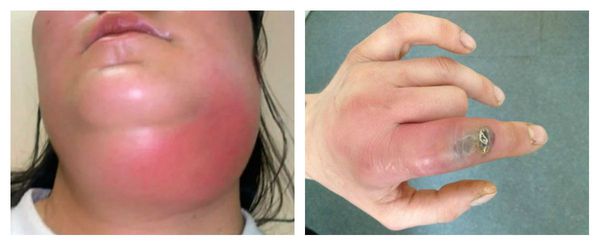
Проявления иммунодефицита зависят от степени его выраженности, они сопровождаются частыми ОРВИ с инфекционными осложнениями, эпизодами лихорадки, болезненностью, увеличением лимфоузлов, болью в животе, рвотой и нарушением стула.
Симптомы вторичного иммунодефицита
Как проявляется вторичный иммунодефицит
Клинические проявления вторичного иммунодефицита разнообразны. Очень часто на первый план выходят симптомы основного заболевания, которое привело к развитию иммунодефицита. Но основные проявления проблем с иммунитетом, которые указывают на необходимость иммунологического обследования, всё же присутствуют. К ним относятся:
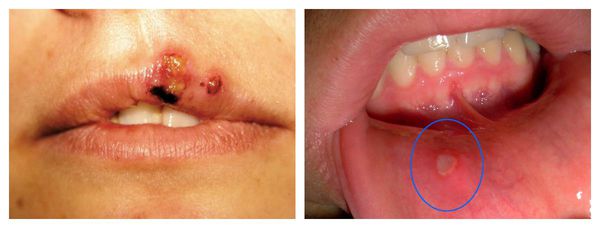
Все хронические инфекции и воспаления протекают на фоне ослабленной иммунной защиты. Поэтому любая хронизация инфекции будет указывать на несостоятельность иммунитета, который не может справиться с болезнью в ходе острого воспалительного процесса.
Патогенез вторичного иммунодефицита
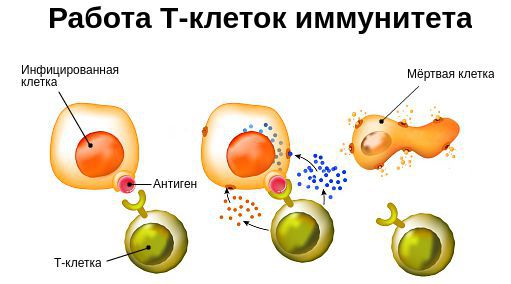
В течение жизни организм подвергается воздействию различных повреждающих факторов, вызывающих вторичный иммунодефицит. Они приводят к угнетению реакций клеточного иммунитета, снижению лейкоцитов и интерферонов — белков иммунной системы, которые вырабатываются лейкоцитами и иммунными клетками и блокируют распространение вируса. Вследствие этого появляются хронические инфекционно-воспалительные процессы, часто рецидивирующие.
Опухоли, возникающие в организме с ослабленной иммунной защитой, истощают иммунитет по мере своего роста, а проводимое лечение (операция, лучевая и химиотерапия) усугубляют возникший иммунодефицит. В этом случае страдает клеточное звено иммунитета:
Классификация и стадии развития вторичного иммунодефицита
По причине возникновения выделяют:
По форме вторичный иммунодефицит может быть:
По продолжительности выделяют два типа вторичного иммунодефицита:
По локализации основного дефекта различают:
Установить локализацию повреждения иммунной системы, основываясь только на симптомах, без лабораторного исследования иммунного статуса, практически невозможно: сходная клиническая картина может наблюдаться при разных типах вторичного дефицита. Например, склонность к вирусным инфекциям может встречаться как при Т-клеточном дефиците, так и при дефиците системы интерферонов.
Осложнения вторичного иммунодефицита
Вторичный иммунодефицит, развивающийся на фоне инфекции и/или воспаления, становится причиной тяжёлых жизнеугрожающих состояний. Без своевременной коррекции иммунитета патологический круг замыкается: течение основной болезни ухудшается.
Наиболее частыми осложнениями вторичного иммунодефицита являются тяжёлые инфекционные заболевания: пневмония, сепсис, абсцесс и флегмона. Их основные проявления: высокая температура и признаки воспаления. При пневмонии наблюдается одышка, кашель и боль в грудной клетке. Сепсис является жизнеугрожающим состоянием, он развивается при попадании в кровь инфекции, сопровождается системной воспалительной реакцией и полиорганной недостаточностью. При абсцессах и флегмоне в организме присутствует очаг гнойного воспаления с выраженной болью, отёком и гиперемией (покраснением).
Диагностика вторичного иммунодефицита
Диагноз «вторичный иммунодефицит» ставится на основании истории болезни, физикального обследования и оценки статуса иммунной системы.
Чтобы назначить эффективных мер по коррекции иммунитета, важно выявить факторы, которые поспособствовали развитию иммунодефицита. Поэтому на консультацию к врачу-иммунологу стоит принести все имеющиеся обследования, а врач будет очень подробно расспрашивать о перенесённых заболеваниях, проведённом лечении, операциях и образе жизни пациента.
Как распознать вторичный иммунодефицит
При подозрении на вторичный иммунодефицит врач назначает анализ крови и иммунограмму — иммунологические тесты, которые оценивают компоненты иммунной системы с точки зрения количества и качества.
Схема обследования различных звеньев иммунной системы (иммунограмма):
На вторичный иммунодефицит могут указывать как пониженные, так и повышенные показатели иммунограммы.
При подозрении на дисбаланс ключевых нутриентов (витаминов, микроэлементов и т. д.) врач-иммунолог может назначить исследования:
В своём заключении врач-иммунолог может указать «вторичный иммунодефицит» как основной или сопутствующий диагноз. Всё зависит от клинической картины.
Лечение вторичного иммунодефицита
Лечение пациента с вторичным иммунодефицитом проводится совместно с врачом, который курирует пациента по поводу основного заболевания. Задача врача-иммунолога заключается в подборе иммунокорригирующей терапии.
«Коррекция иммунитета» в данном случае подразумевает восстановление ослабленной иммунной защиты, исправление дисбаланса её компонентов и иммунных реакций, ослабление патологических иммунных процессов и подавление аутоиммунных реакций.
Лечение вторичного иммунодефицита начинают с определения и устранения его причины. Например, при нарушении иммунитета, вызванном инфекционно-воспалительным процессом, устраняются очаги хронического воспаления.
Если вторичный иммунодефицит возник в результате витаминно-минеральной недостаточности, то назначаются комплексы, содержащие дефицитные компоненты. Например, при истощении лимфоузлов и старении вилочковой железы назначают витамины В6. При обострении или начале аутоиммунных и лимфопролиферативных заболеваний показаны витамины Е.
Важными минералами для иммунной системы являются цинк, йод, литий, медь, кобальт, хром, молибден, селен, марганец и железо. Эти микроэлементы помогают активировать ферменты, которые участвуют в иммунных реакциях. К примеру, цинк предотвращает гибель клеток иммунной системы.
Заместительное лечение вторичного иммунодефицита
Заместительная терапия помогает предотвратить инфекции. Для этого применяют:
Иммунотропное лечение вторичного иммунодефицита
При остром инфекционном воспалении иммуностимуляторы позволяют:
При хроническом инфекционном воспалении иммуномодуляторы:
На степень эффективности иммунокоррекции влияет кратность приёма и стадия заболевания. Срок действия иммуномодуляторов зависит от характера препарата, показателей иммунного статуса и вида заболевания, вызвавшего вторичный иммунодефицит.
Устранение дефицита одного звена иммунитета может привести к компенсации другого звена, так как иммунная система работает по принципу взаимосвязанных модулей.
Может быть назначен как один иммуномодулятор, так и несколько, то есть их комбинация. При комбинированной иммунокоррекцией последовательно или одновременно принимают несколько модуляторов, обладающих разными механизмами действия. Таких иммуномодулирующих препаратов сейчас довольно много.
Показаниями для комбинированной иммунотерапии являются:
ВАЖНО: Самостоятельно назначать себе иммунокорректоры нельзя, так как их бесконтрольное применение может спровоцировать развитие вторичного иммунодефицита.
Прогноз. Профилактика
При вторичном иммунодефиците работа иммунной системы нарушена слабее, чем при первичном. В большинстве случаев выявляется несколько факторов, подавляющих иммунный ответ.
Прогноз определяется тяжестью основного заболевания. Например, если иммунодефицит возник из-за нехватки витаминов или нарушения режима труда и отдыха, он намного легче компенсируется, чем иммунодефицит, спровоцированный опухолевым процессом, сахарным диабетом или ВИЧ-инфекцией.
У детского организма отдельные звенья иммунной системы ещё незрелы: Т-лимфоциты только начинают «знакомиться» с различными инфекциями, поэтому ребёнок часто болеет ОРВИ. Со временем нарабатываются «клетки памяти». По мере взросления формируется широкий «репертуар» Т-лимфоцитов, способных распознавать и быстро запустить иммунный ответ, в связи с чем заболеваемость снижается.
С возрастом иммунная система стареет: в ответ на новые антигены участвует меньше Т-клеток, ухудшается кооперация между клетками иммунной системы, фагоциты хуже поглощают вирусы и мёртвые клетки. Поэтому многие инфекционно-воспалительные заболевания у пожилых людей протекают значительно тяжелее и чаще дают осложнения.
Первичная профилактика вторичного иммунодефицита заключается в ведении здорового образа жизни, сбалансированном питании, отказе от курения. Всё это позволяет предупредить развитие различных заболеваний.
Вторичная профилактика направлена на своевременное лечение инфекционных и общесоматических заболеваний.
Людям с вторичным иммунодефицитом нужны «особые условия», которые не позволят усугубить нарушение иммунитета. Пациентам следует:
Вакцинотерапия
Вакцинация проводится в соответствии с национальным календарем прививок. Перед введением вакцины нужно скомпенсировать иммунодефицит: пропить курс витаминов, минералов и иммуномодуляторов по назначению врача. Это позволит сформировать иммунный ответ на прививку и снизить риск осложнений.
Первичные иммунодефициты у детей (с преимущественной недостаточностью антител)
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Название протокола: Первичные иммунодефициты у детей (с преимущественной недостаточностью антител)
Код протокола:
Код(ы) МКБ-10:
D80Иммунодефициты с преимущественной недостаточностью антител
D80.0 Наследственная гипогаммаглобулинемия
D80.1 Несемейная гипогаммаглобулинемия
D80.3 Избирательный дефицит подклассов иммуноглобулина g
D80.8 Другие иммунодефициты с преимущественной недостаточностью антител
D80.9 Иммунодефицит с преимущественной недостаточностью антител неуточненный
D83 Общий вариабельный иммунодефицит
D83.0 Общий вариабельный иммунодефицит с преобладающими отклонениями от нормы в количестве и функциональной активности в-клеток
D83.8 Другие общие вариабельные иммунодефициты
D83.9 Общий вариабельный иммунодефицит неуточненный
Сокращения, обозначения используемые в протоколе:
| АЛТ – Аланинаминотрансфераза АСТ – Аспаратаминотрансфераза БАК – биохимический анализ крови ВВИГ – внутривенные иммуноглобулины ВИЧ – вирус иммунодефицита человека; ВОП – врач общей практики ВЭБ – вирус Эпштейна-Барра ГКС – глюкокортикостероиды КТ – компьютерная томография МКБ – международная классификация болезней НСГ – нейросонография головного мозга НСТ – нитросинего тетразолия ОАК – общий анализ крови; ПИД – первичный иммунодефицит СРБ – среактивный белок ТКИН – тяжелая комбинированная иммунологическая недостаточность УЗДГ – ультразвуковая допплерография сосудов головы и шеи УЗИ – ультразвуковое исследование внутренних органов; ЦМВ – цитомегаловирус ЦМВ – Цитомегаловирус ЦНС – центральная нервная система ЭКГ – электрокардиография. |
Дата разработки: 2015 год.
Категория пациентов: дети, подростки.
Пользователи протокола: педиатры, неонатологи, ВОП, инфекционисты, иммунологи, невропатологи, отоларингологи, гематологи.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация (1):
Используется международная классификация, принятая в 2006 г. Недостаточность гуморального иммунитета (50-60% всех первичных иммунодефицитов) – нарушение образования антител.
I. Недостаточность гуморального иммунитета – Первичный дефицит антителообразования (В-клеточные иммунодефициты):
· агаммаглобулинемия (сцепленная с Х-хромосомой агаммаглобулинемия);
· общий вариабельный иммунодефицит;
· селективный дефицит иммуноглобулинов А (дисиммуноглобулинемия);
· дефицит субклассов иммуноглобулина G
· транзиторная гипогаммаглобулинемия у детей (медленный иммунологический старт).
· синдром гипериммуноглобулинемии М
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· общий анализ крови с развернутой лейкоформулой;
· общий анализ мочи;
· биохимический анализ крови: (определение аланинаминотрансферазы, аспартатаминотрансферазы, общего белка, общего и прямого билирубина, мочевины, креатинина, глюкозы в сыворотке крови)
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· иммуноглобулины А,М,G.
· анализ крови на ВИЧ ИФА методом;
· определение группы крови и резус фактора;
· мазки из очагов инфекции;
· диагностическая флюорография органов грудной клетки (с 12 лет)/обзорная рентгенография грудной клетки.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне при экстренной госпитализации и по истечении сроков более 10 дней с момента сдачи анализов в соответствии с приказом МО:
· определение основных клеточных субпопуляций лимфоцитов методом проточной цитофлуориметрии, (СД3+, СД4+, СД8+, СД16+/56+, СД19+, СД20+, СД3+HLADR, CD3-HLADR), для выявления абсолютного и относительного дефицита Т и В- лимфоцитов;
Физикальное обследование:
Данные объективного осмотра:
· кожа и подкожные ткани: повреждения структуры волос/зубов, экзема, эритродермия новорожденных, альбинизм (частичный), бледная кожа, недержание пигмента, дистрофия ногтей, широкие кондиломы/моллюски, врожденная алопеция, витилиго, петехии (раннее развитие/хронические), натечник, телеангиэктазия, отсутствие потоотделения;
· полость рта: гингивостоматит (тяжелая форма), периодонтит, афты (рецидивирующие), гигантские язвы в полости рта, молочница, скученность зубов, конические резцы, гипоплазия эмали, стойкие молочные зубы;
· в области глаза: поражения сетчатки, телеангиэктазия;
· оценка параметров физического развития: снижение веса, задержка роста, непропорциональный рост и роста.
Неврологические признаки:
· атаксия;
· микроцефалия;
· макроцефалия.
Пальпация:
· отсутствие лимфатических узлов: шейных, подмышечных, паховых и миндалин зева.
· лимфаденопатия (чрезмерная);
· аспления, органомегалия (печень, селезенка).
| Дефицит антителообразования (В-клеточные иммунодефициты) | ||
| форма иммунодефицита | лабораторные показатели | генетическое обследование |
| Агаммаглобулинения с глубоким дефицитом или полным отсутствием В-клеток | CD19 | Ген XLA, μ –тяжелая цепь, λ5 легкая цепь, Igα, Igβ, BLNK, Btk |
| Общая вариабельная иммунная недостаточность | CD19, CD81, СД40, CD27, СД 28-В7, ИЛ-12 | Гены ICOS, TNFRSF13B, TACI, BAFF-R |
| Гипер-IgM синдромы со снижением содержания IgG, IgA и нормальным числом В-лимфоцитов | CD40L, AID, CD40, UNG,(CD154) | Гены XHGM, AICDA, UNG |
| Изолированный дефицит субклассов IgG | Субклассы IgG: IgG1, IgG2, IgG3, IgG4, | |
| Селективный дефицит IgA | Селективный IgA, в биологических жидкостях? ИЛ-5, ИЛ-10, CD40-CD40L | |
| Гипер-IgE синдром | — | STAT3, DOCK8, TYK2 |
Примечание: Молекулярно-генетическое исследование. Проводится при подозрении на конкретный иммунодефицит. В клетках крови пациента определяется наличие/отсутствие определенного генетического дефекта. Только после обнаружения такого дефекта диагноз первичного иммунодефицита считается подтвержденным
Инструментальные исследования (проводятся по показаниям с целью выявления осложнений первичных иммунодефицитов, для обоснования проведения противовоспалительной терапии и осмотра узкими специалистами):
· рентгенография грудной клетки в двух проекциях: по результатам данного обследования можно выявить увеличение грудных лимфатических узлов, обнаружить пневмонию или абсцесс, исключить опухоль, определить размеры вилочковой железы (аплазия/гипоплазия тимуса).
Консультации специалистов: все консультации узких специалистов проводятся по показаниям с учетом осложнений при ПИД.
· консультация окулиста – при наличии гнойного отделяемого из глаз, для выявления телеангиэктазии;
· консультация пульмонолога – при наличии хронического продуктивного кашля, симптомов затрудненного дыхания, стойких физикальных изменений в легких (постоянные хрипы или ослабление дыхания), кровохарканье.
· консультация отоларинголога при наличии рецидивирующих отитов, повторяющихся синуситов и выявления снижения слуха,
· консультация кардиолога – при наличии нарушений ритма сердца (стойкая тахикардия, брадиаритмия, аритмия), при уточнении генеза суставной патологии.
· консультация инфекциониста – при длительной гмпертермии, менингеальной симптоматики.· консультация гастроэнтеролога – при наличии повторяющихся болей в животе, диспепсических явлений, нарушения стула, упорной диареи, желудочно-кишечных кровотечений.
· консультация невропатолог – при наличии отеков, задержки мочи, изменениях в анализах мочи.
Дифференциальный диагноз
Рисунок 2. Алгоритм дифференциальной диагностики иммунодефицитов
Источник