ковид 19 какие органы поражает
Опасный признак: симптомы, по которым можно распознать COVID-19
Обнаружение у себя COVID-19, несмотря на опасность болезни, не должно становиться поводом для паники. При подозрении на заражение вирусом SARS-CoV-2 следует обратиться за консультацией на горячую линию или в поликлинику в дистанционном режиме, а при резком ухудшении состояния – в службу экстренной медицинской помощи.
Самые распространенные симптомы
Клинически COVID-19 может проявляться по-разному. В первую очередь это зависит от индивидуальных особенностей человека — возраста и наличия сопутствующих заболеваний, которые отягощают течение инфекции. У здоровых, молодых людей заболевание часто протекает в легкой форме или без каких-либо симптомов вовсе. Разницы в клинических проявлениях между мужчинами и женщинами при этом не наблюдается.
Чаще всего ранними признаками новой коронавирусной инфекции (COVID-19) являются симптомы типичной острой респираторной вирусной инфекции (ОРВИ), а именно:
О поражении легких может говорить одышка (наиболее частый симптом новой коронавирусной инфекции) из-за снижения насыщения эритроцитов кислородом (сатурация, SpO2) ниже 95%. Как правило, человек при этом быстро устает, испытывает головокружения, его преследует ощущение нехватки воздуха. Однако точно определить этот симптом можно только при помощи специального прибора — пульсоксиметра (рис. 1).

Важно! Коронавирусная болезнь и ОРВИ имеют много общих симптомов, в том числе — повышение температуры тела, кашель и головную боль. В то же время специфические проявления COVID-19 могут отсутствовать. Поэтому при первых признаках ОРВИ следует обратиться к врачу и пройти диагностику.
Иногда COVID-19 провоцирует конъюнктивит — воспаление слизистых оболочек глаза и век. Это проявляется их покраснением, ощущением «песка в глазах» и чрезмерным слезотечением, светобоязнью.
Реже заболевание сопровождается утратой аппетита, умеренной болью в животе, диареей (она встречается у 5-18% заболевших), тошнотой и рвотой.
Наиболее характерными признаками диареи при COVID-19 являются:
Специфические симптомы
Существует ряд симптомов, которые отличают COVID-19 от других заболеваний. Наиболее часто первым признаком, указывающим на развитие именно коронавирусной болезни, является утрата обоняния и вкуса. При этом больные отмечают, что еда становиться безвкусной, будто «резиновой». У молодых людей не из групп риска этот симптом может быть единственным. Если он появился, следует самоизолироваться, ограничив контакты с другими людьми во избежание распространения инфекции.
Еще один специфический симптом COVID-19 — так называемые «ковидные пальцы». Это пурпурно-красная кожная сыпь в виде папул, располагающаяся между пальцами верхних и (чаще) нижних конечностей. Внешне такие изменения могут быть похожи на термическое повреждение кожи (рис. 2). В некоторых наблюдениях сыпь сопровождается зудом и болью. Как правило, симптом наблюдается у детей и лиц молодого возраста.
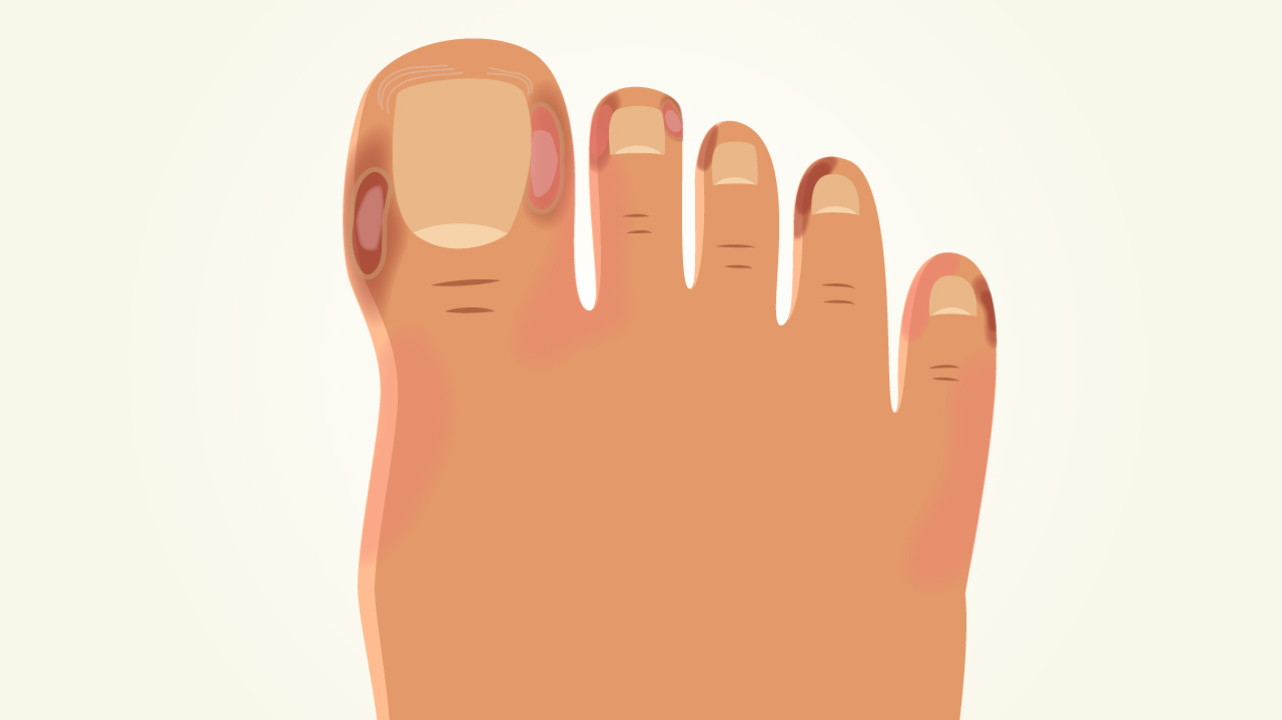
Редкие симптомы
Сравнительно редко при COVID-19 наблюдают расстройства психики. Как правило, они встречаются среди лиц старшего возраста, а также у людей с заболеваниями центральной нервной системы. Чаще всего это:
Также встречаются более тяжелые и редкие неврологические осложнения:
В некоторых случаях, на фоне заболеваний зубов, десен или неправильного прикуса, COVID-19 способствует осложнениям в виде:
Новые симптомы
В редких случаях кожные высыпания при COVID-19 возникают не только в межпальцевых промежутках. Аналогичные «ковидным пальцам» элементы сыпи могут наблюдаться на коже конечностей и тела.
Очаги беловатого или розоватого цвета сыпи, напоминающей крапивницу, могут формироваться на теле и ладонях. Также возможно возникновение высыпаний в виде небольших, плоских или выпуклых волдырей. Чаще всего все вышеупомянутые симптомы сохраняются не более 10 дней.
Течение COVID-19 у детей
Дети болеют COVID-19 значительно реже, чем взрослые, а клинические проявления у них менее выражены. Основными симптомами у детей являются (рис. 3):
Также наблюдаются характерные изменения вкуса и утрата обоняния.

В отличие от взрослых, у детей чаще встречаются расстройства желудочно-кишечного тракта в виде диареи, боли в животе, тошноты и рвоты. При этом нарушения работы ЖКТ в сочетании с лихорадкой у них часто являются единственными клиническими проявлениями коронавирусной болезни.
У детей на фоне инфицирования SARS-CoV-2 может развиваться мультисистемный воспалительный синдром, который считается аналогом «цитокинового шторма» у взрослых. Клинически он проявляется периодически возникающим повышением температуры тела до 38℃ и воспалительным поражением внутренних органов и систем, в том числе — дыхательной и сердечно-сосудистой систем, желудочно-кишечного тракта, почек, нервной системы, кожных покровов. В тяжелых случаях у детей наблюдают сепсис и полиорганную недостаточность, приводящие к смерти.
Что делать, если появились симптомы COVID-19?
При подозрении на развитие COVID-19, например — при контакте с больным человеком, необходимо придерживаться следующего порядка действий:
Заключение
Учитывая все еще неполное понимание COVID-19 учеными и медиками, стоит прислушиваться к своему телу и обращать внимание на все изменения, которые в нем происходят. Несмотря на то, что в большинстве случаев коронавирусная инфекция сопровождается довольно характерными клиническими признаками, например — утратой обоняния и вкуса, заболевание также может протекать в стертой или бессимптомной форме. Нужно быть внимательным и при первых подозрениях обратиться за консультацией к специалисту.
Последствия коронавируса: влияние на органы и психику. Последствия прививки
Не всегда отрицательный результат теста на коронавирус после выздоровления гарантирует такое же самочувствие, которое было до болезни. В большинстве случаев организм восстанавливается не сразу, а некоторые последствия после коронавируса могут остаться с пациентом на всю жизнь. Сколько времени нужно на восстановление после COVID-19 и какие осложнения после ковида самые распространённые — читайте в материале NEWS.ru.
Какие последствия после коронавируса для лёгких
Самый распространённый симптом при коронавирусе, а также жалоба после перенесённого заболевания — одышка. COVID-19 — это не простая респираторная инфекция. Коронавирус вызывает первичное преимущественное поражение дыхательных органов. То есть основное влияние болезни идёт на лёгкие, но кроме этого инфекция поражает в разной степени практически все органы и системы.
Заболевание протекает сложнее и дольше даже в сравнении с тяжёлой формой гриппа. Если для гриппа характерны несколько дней высокой температуры, затем несколько дней чуть повышенной, а потом наступает период выздоровления и полное восстановление, то коронавирус лечат в течение нескольких недель, притом течение болезни часто оказывается непредсказуемым. Чтобы восстановить лёгкие после заболевания, могут понадобиться месяцы терапии.
Самое распространённое осложнение после COVID-19 — выраженное изменение в лёгких, даже если в организме вируса уже нет и пациент выздоровел. Такое последствие коронавируса выявляют при помощи томографии. В подобных случаях пациенты нуждаются в дополнительном кислороде, который они получают в реабилитационных центрах или арендуют кислородный концентратор и восстанавливаются дома.
Что происходит при осложнении после ковида на лёгкие? На здоровой ткани образуются рубцы, которые препятствуют поступлению нужного количества кислорода и способствуют появлению избытка углекислого газа. В зависимости от степени поражения лёгких человек испытывает затруднённое дыхание. Восстановление функции респираторной системы — первостепенная задача, так как фиброзные изменения могут стать причиной развития тромбоза и других патологий.
При значительной площади поражения врач подбирает подходящую программу медикаментозного лечения, назначает дыхательную гимнастику для стимуляции работы лёгких и ускорения регенерации тканей, поддерживая работу органов дополнительным кислородом при необходимости.
Другие осложнения после ковида
Какие ещё осложнения могут возникнуть после ковида? Кроме органов дыхания вирус оказывает влияние на сердце, сосуды и ЦНС, в особенности на тех, кто тяжело перенёс болезнь. Переболевших в лёгкой форме могут беспокоить депрессивные состояния, слабость, потеря обоняния.
Нередко пациенты, переболевшие COVID-19, обращаются за помощью к невропатологу и психиатру, чтобы избавиться от тревоги, панических атак, острой бессонницы. Это обусловлено воздействием вируса на центральную нервную систему. Длиться такие последствия коронавируса могут несколько месяцев.
По словам врача-пульмонолога Александра Пальмана, доцента кафедры терапии Первого МГМУ им. Сеченова, трагические и смертельные осложнения возникают у тех, кто перенёс тяжёлую форму заболевания с поражением лёгких до 70–80%. Тяжёлые осложнения могут возникать по двум сценариям:
Непосредственное влияние вируса на тот или иной орган, ткань;
Защитная реакция организма на инфекцию, которую врачи называют цитокиновым штормом. Подобная реакция вызывает сильнейшее воспаление, которое повреждает органы.
Поэтому при лечении тяжелобольных пациентов применяют гормональные средства, подавляющие цитокиновый шторм. Для избежания тромботических осложнений схема лечения включает антикоагулянты, так как тромбозы при коронавирусе — частое явление, а они легко могут спровоцировать инсульт.
Вирус может оказывать прямое влияние даже на опорно-двигательный аппарат, и оно возникает не от того, что человек долго лежит при болезни. По словам врачей, не стоит недооценивать эту инфекцию, ведь она может повлиять на органы совершенно неожиданно и в широком спектре.
Как выявить последствия после коронавируса
Не всем пациентам нужно идти на полное обследование организма, чтобы выявить, какие осложнения после ковида остались и остались ли вообще? Тогда поликлиникам будет не до лечения больных. Но некоторые люди после COVID-19 действительно нуждаются в реабилитационных мерах для устранения последствий. В каком случае нужно обращаться за помощью после того, как вы переболели коронавирусом?
В первую очередь, это плохое самочувствие, ухудшение качества жизни, определённые жалобы, которые не дают вернуться к нормальной деятельности. Тогда необходимо обратиться к терапевту, если причина плохого самочувствия не ясна, или идти к специалисту узкого направления с конкретной жалобой. Врач должен определить направление исследования, выявить причину недуга и принять меры для реабилитации.
Последствия после прививки от коронавируса
Рассказывая о том, какие последствия коронавируса могут повлиять на жизнь человека в будущем, нельзя не сказать и об осложнениях после прививки от COVID-19. Прививочная кампания набирает обороты. Несмотря на ожесточённые споры сторонников за и против прививки от коронавируса, статистика вакцинации показывает, что привито уже около 30% населения мира.
Как действует вакцина, стоит ли опасаться последствий после прививки от коронавируса и есть ли способы обезопасить себя от осложнений, — расскажем далее.
Вакцина против коронавируса — последствия прививки
Введённый препарат знакомит иммунную систему с вирусом. В ответ на чужеродное вторжение в организме запускается иммунная защита. Поэтому самое первое последствие прививки от коронавируса — отёк и покраснение в области укола. Это местная реакция, она вызвана устремлением к месту введения вакцины клеток, задача которых — предотвратить распространение заболевания по организму.
Далее препарат с вирусом попадает в кровь. Естественная ответная реакция организма — «нагревание» тела для уничтожения врага, выработка антител для борьбы с ним, «запоминание» возбудителя, чтобы быстро его уничтожить при повторном попадании, не допуская развития болезни. Таким образом, у вакцинированного человека формируется стойкий иммунитет к COVID-19.
Когда повышается температура, появляется мышечная слабость, головная боль — это нормальная реакция. Насколько долго и как сильно будут проявлены такие последствия после прививки от коронавируса — зависит от конкретного организма. Одна и та же инфекция (притом любая) переносится разными людьми по-разному, поэтому сам препарат тут ни при чём. Зачастую после введения вакцины внешних проявлений и реакций не наблюдается.
Прививка от COVID-19: осложнения и противопоказания
Но не стоит путать реакцию на введение вакцины с осложнениями после прививки от ковида. Осложнение — это неожиданно тяжёлое состояние, которое возникло после введения препарата. К таким состояниям относятся анафилактический шок (резкое падение артериального давления, прекращение поступления кислорода к органам, тканям), возникновение судорог, энцефалита и других тяжёлых состояний.
Подобные реакции развиваются у тех, кто имеет противопоказания, но по какой-либо причине прошёл этап вакцинации. Нельзя делать прививку при наличии:
-
хронических патологий почек;
заболеваниях сердечно-сосудистой, эндокринной, кроветворной системы;
аутоиммунных нарушений;
выраженных патологий ЦНС;
сильных аллергических реакций при ранее вводимых прививках.
При наличии таких патологий есть большой риск осложнений после прививки от ковида. Нельзя вакцинироваться лицам, не достигшим 18 лет, людям старше 65, беременным. Недавно перенёсшим тяжёлую форму коронавируса с вакциной тоже лучше повременить, так как после болезни в организме повышенный уровень антител. От прививки их количество возрастёт ещё больше, что может вызвать бурную иммунную реакцию организма — цитокиновый шторм, о котором мы говорили выше.
Как подготовиться к прививке
Как подготовиться к вакцинации, чтобы снизить риск негативных последствий прививки от коронавируса:
-
внимательно отслеживайте своё самочувствие перед вакцинацией, отложите прививку при признаках недомогания, простуды;
избегайте контактов с заболевшими в течение двух недель перед прививкой;
за два дня перед вакцинацией сдайте анализ крови на антитела;
за две недели до прививки от коронавируса нельзя принимать иммуномодуляторы и иммуностимуляторы;
сообщите врачу перед прививкой обо всех препаратах, которые принимали в течение последних двух недель, в особенности стимулирующих иммунитет;
откажитесь от употребления алкоголя минимум за сутки, а лучше за три дня до прививки;
не нужно принимать антигистаминные препараты, они могут негативно повлиять на формирование иммунного ответа.
При отсутствии противопоказаний и соблюдении рекомендаций риск побочных эффектов минимален. Зная о том, какие последствия могут возникнуть после коронавируса, при отсутствии противопоказаний к прививке многие не сомневаются в необходимости вакцинации, а в целом — это остаётся личным делом каждого.
Автор фото: Сергей Лантюхов
304 [TIMESTAMP_X] => 2019-10-28 10:43:57 [IBLOCK_ID] => 21 [NAME] => URL исходной статьи [ACTIVE] => Y [SORT] => 500 [CODE] => source_url [DEFAULT_VALUE] => [PROPERTY_TYPE] => S [ROW_COUNT] => 1 [COL_COUNT] => 30 [LIST_TYPE] => L [MULTIPLE] => N [XML_ID] => 304 [FILE_TYPE] => [MULTIPLE_CNT] => 5 [TMP_ID] => [LINK_IBLOCK_ID] => 0 [WITH_DESCRIPTION] => N [SEARCHABLE] => N [FILTRABLE] => N [IS_REQUIRED] => N [VERSION] => 1 [USER_TYPE] => [USER_TYPE_SETTINGS] => [HINT] => [PROPERTY_VALUE_ID] => 462537 [VALUE] => https://news.ru/health/posledstviya-koronavirusa-vliyanie-na-organy-i-psihiku-posledstviya-privivki/ [DESCRIPTION] => [VALUE_ENUM] => [VALUE_XML_ID] => [VALUE_SORT] => [
NAME] => URL исходной статьи [
Ссылка на публикацию: news.ru
Код вставки на сайт
Последствия коронавируса: влияние на органы и психику. Последствия прививки
Не всегда отрицательный результат теста на коронавирус после выздоровления гарантирует такое же самочувствие, которое было до болезни. В большинстве случаев организм восстанавливается не сразу, а некоторые последствия после коронавируса могут остаться с пациентом на всю жизнь. Сколько времени нужно на восстановление после COVID-19 и какие осложнения после ковида самые распространённые — читайте в материале NEWS.ru.
Какие последствия после коронавируса для лёгких
Самый распространённый симптом при коронавирусе, а также жалоба после перенесённого заболевания — одышка. COVID-19 — это не простая респираторная инфекция. Коронавирус вызывает первичное преимущественное поражение дыхательных органов. То есть основное влияние болезни идёт на лёгкие, но кроме этого инфекция поражает в разной степени практически все органы и системы.
Заболевание протекает сложнее и дольше даже в сравнении с тяжёлой формой гриппа. Если для гриппа характерны несколько дней высокой температуры, затем несколько дней чуть повышенной, а потом наступает период выздоровления и полное восстановление, то коронавирус лечат в течение нескольких недель, притом течение болезни часто оказывается непредсказуемым. Чтобы восстановить лёгкие после заболевания, могут понадобиться месяцы терапии.
Самое распространённое осложнение после COVID-19 — выраженное изменение в лёгких, даже если в организме вируса уже нет и пациент выздоровел. Такое последствие коронавируса выявляют при помощи томографии. В подобных случаях пациенты нуждаются в дополнительном кислороде, который они получают в реабилитационных центрах или арендуют кислородный концентратор и восстанавливаются дома.
Что происходит при осложнении после ковида на лёгкие? На здоровой ткани образуются рубцы, которые препятствуют поступлению нужного количества кислорода и способствуют появлению избытка углекислого газа. В зависимости от степени поражения лёгких человек испытывает затруднённое дыхание. Восстановление функции респираторной системы — первостепенная задача, так как фиброзные изменения могут стать причиной развития тромбоза и других патологий.
При значительной площади поражения врач подбирает подходящую программу медикаментозного лечения, назначает дыхательную гимнастику для стимуляции работы лёгких и ускорения регенерации тканей, поддерживая работу органов дополнительным кислородом при необходимости.
Другие осложнения после ковида
Какие ещё осложнения могут возникнуть после ковида? Кроме органов дыхания вирус оказывает влияние на сердце, сосуды и ЦНС, в особенности на тех, кто тяжело перенёс болезнь. Переболевших в лёгкой форме могут беспокоить депрессивные состояния, слабость, потеря обоняния.
Нередко пациенты, переболевшие COVID-19, обращаются за помощью к невропатологу и психиатру, чтобы избавиться от тревоги, панических атак, острой бессонницы. Это обусловлено воздействием вируса на центральную нервную систему. Длиться такие последствия коронавируса могут несколько месяцев.
По словам врача-пульмонолога Александра Пальмана, доцента кафедры терапии Первого МГМУ им. Сеченова, трагические и смертельные осложнения возникают у тех, кто перенёс тяжёлую форму заболевания с поражением лёгких до 70–80%. Тяжёлые осложнения могут возникать по двум сценариям:
Непосредственное влияние вируса на тот или иной орган, ткань;
Защитная реакция организма на инфекцию, которую врачи называют цитокиновым штормом. Подобная реакция вызывает сильнейшее воспаление, которое повреждает органы.
Поэтому при лечении тяжелобольных пациентов применяют гормональные средства, подавляющие цитокиновый шторм. Для избежания тромботических осложнений схема лечения включает антикоагулянты, так как тромбозы при коронавирусе — частое явление, а они легко могут спровоцировать инсульт.
Вирус может оказывать прямое влияние даже на опорно-двигательный аппарат, и оно возникает не от того, что человек долго лежит при болезни. По словам врачей, не стоит недооценивать эту инфекцию, ведь она может повлиять на органы совершенно неожиданно и в широком спектре.
Как выявить последствия после коронавируса
Не всем пациентам нужно идти на полное обследование организма, чтобы выявить, какие осложнения после ковида остались и остались ли вообще? Тогда поликлиникам будет не до лечения больных. Но некоторые люди после COVID-19 действительно нуждаются в реабилитационных мерах для устранения последствий. В каком случае нужно обращаться за помощью после того, как вы переболели коронавирусом?
В первую очередь, это плохое самочувствие, ухудшение качества жизни, определённые жалобы, которые не дают вернуться к нормальной деятельности. Тогда необходимо обратиться к терапевту, если причина плохого самочувствия не ясна, или идти к специалисту узкого направления с конкретной жалобой. Врач должен определить направление исследования, выявить причину недуга и принять меры для реабилитации.
Последствия после прививки от коронавируса
Рассказывая о том, какие последствия коронавируса могут повлиять на жизнь человека в будущем, нельзя не сказать и об осложнениях после прививки от COVID-19. Прививочная кампания набирает обороты. Несмотря на ожесточённые споры сторонников за и против прививки от коронавируса, статистика вакцинации показывает, что привито уже около 30% населения мира.
Как действует вакцина, стоит ли опасаться последствий после прививки от коронавируса и есть ли способы обезопасить себя от осложнений, — расскажем далее.
Вакцина против коронавируса — последствия прививки
Введённый препарат знакомит иммунную систему с вирусом. В ответ на чужеродное вторжение в организме запускается иммунная защита. Поэтому самое первое последствие прививки от коронавируса — отёк и покраснение в области укола. Это местная реакция, она вызвана устремлением к месту введения вакцины клеток, задача которых — предотвратить распространение заболевания по организму.
Далее препарат с вирусом попадает в кровь. Естественная ответная реакция организма — «нагревание» тела для уничтожения врага, выработка антител для борьбы с ним, «запоминание» возбудителя, чтобы быстро его уничтожить при повторном попадании, не допуская развития болезни. Таким образом, у вакцинированного человека формируется стойкий иммунитет к COVID-19.
Когда повышается температура, появляется мышечная слабость, головная боль — это нормальная реакция. Насколько долго и как сильно будут проявлены такие последствия после прививки от коронавируса — зависит от конкретного организма. Одна и та же инфекция (притом любая) переносится разными людьми по-разному, поэтому сам препарат тут ни при чём. Зачастую после введения вакцины внешних проявлений и реакций не наблюдается.
Прививка от COVID-19: осложнения и противопоказания
Но не стоит путать реакцию на введение вакцины с осложнениями после прививки от ковида. Осложнение — это неожиданно тяжёлое состояние, которое возникло после введения препарата. К таким состояниям относятся анафилактический шок (резкое падение артериального давления, прекращение поступления кислорода к органам, тканям), возникновение судорог, энцефалита и других тяжёлых состояний.
Подобные реакции развиваются у тех, кто имеет противопоказания, но по какой-либо причине прошёл этап вакцинации. Нельзя делать прививку при наличии:
-
хронических патологий почек;
заболеваниях сердечно-сосудистой, эндокринной, кроветворной системы;
аутоиммунных нарушений;
выраженных патологий ЦНС;
сильных аллергических реакций при ранее вводимых прививках.
При наличии таких патологий есть большой риск осложнений после прививки от ковида. Нельзя вакцинироваться лицам, не достигшим 18 лет, людям старше 65, беременным. Недавно перенёсшим тяжёлую форму коронавируса с вакциной тоже лучше повременить, так как после болезни в организме повышенный уровень антител. От прививки их количество возрастёт ещё больше, что может вызвать бурную иммунную реакцию организма — цитокиновый шторм, о котором мы говорили выше.
Как подготовиться к прививке
Как подготовиться к вакцинации, чтобы снизить риск негативных последствий прививки от коронавируса:
-
внимательно отслеживайте своё самочувствие перед вакцинацией, отложите прививку при признаках недомогания, простуды;
избегайте контактов с заболевшими в течение двух недель перед прививкой;
за два дня перед вакцинацией сдайте анализ крови на антитела;
за две недели до прививки от коронавируса нельзя принимать иммуномодуляторы и иммуностимуляторы;
сообщите врачу перед прививкой обо всех препаратах, которые принимали в течение последних двух недель, в особенности стимулирующих иммунитет;
откажитесь от употребления алкоголя минимум за сутки, а лучше за три дня до прививки;
не нужно принимать антигистаминные препараты, они могут негативно повлиять на формирование иммунного ответа.
При отсутствии противопоказаний и соблюдении рекомендаций риск побочных эффектов минимален. Зная о том, какие последствия могут возникнуть после коронавируса, при отсутствии противопоказаний к прививке многие не сомневаются в необходимости вакцинации, а в целом — это остаётся личным делом каждого.
