конъюнктивит при ковиде на какой день
Конъюнктивит при коронавирусе: первые признаки, какие симптомы при ковиде? Как лечить?
В международном медицинском сообществе отметили, что конъюнктивит может быть новым симптомом коронавируса. Он не включен в протокол ВОЗ (Всемирной Организации Здравоохранения), однако уже есть немало случаев, когда единственным признаком инфекции было воспаление слизистой глаз.
Коронавирусный конъюнктивит в качестве нового симптома Covid-19 стал одной из самых обсуждаемых новостей в последние дни. Несколько медицинских учреждений уже диагностировали его с момента начала пандемии, однако теперь его наличие подтверждено официально.
Вначале о нем предупредили сотрудники групп здравоохранения США. Но ни Центры по контролю и профилактике заболеваний (CDC), ни ВОЗ не внесли конъюнктивит в перечень симптоматики Sars-CoV-2.
На каком этапе возникает
Конъюнктивит чаще всего бывает одним из первых признаков заражения наряду с повышением температуры. В первые 4 дня может также появиться сухой кашель, слабость и ломота в теле. Некоторые больные жалуются на расстройство пищеварения и потерю обоняния.
Бывшие пациенты ощущали одышку на 5-6 день, и это же время у многих было пиковым, когда симптоматика была наиболее выраженной. На 8-9 сутки развивается дыхательная недостаточность, если болезнь протекает в тяжелой форме.
Начиная с 12 дня, температура снижается, состояние улучшается, и спустя 2-3 недели наступает полное выздоровление.
Кашель врачи называют вторичным симптомом, и даже после выписки из больницы он может продолжаться какое-то время.
Как протекает
Конъюнктивит – это одна из наиболее распространенных глазных болезней в мире. В обычных условиях он не представляет опасности и достаточно быстро проходит даже без лечения.
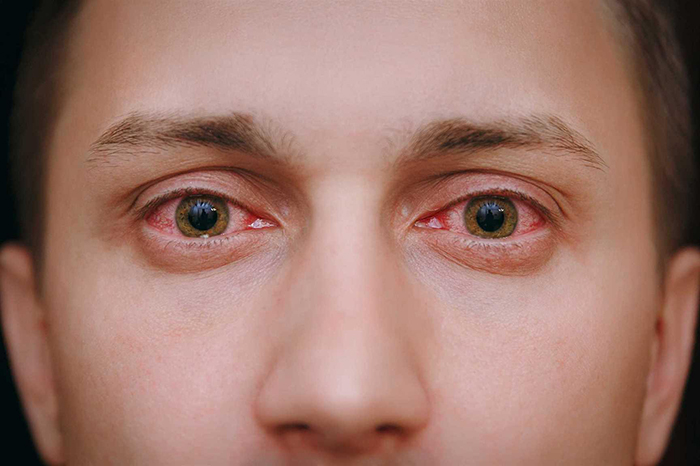
При конъюнктивите воспаляется тонкая слизистая оболочка, покрывающая глазные яблоки и веки изнутри. Воспалительный процесс вызывает расширение мелких капилляров, из-за которого глаза у человека становятся красными.
Клиническая картина включает несколько признаков:
Перечисленные симптомы обусловлены поражением сетчатки и зрительного нерва. Врачи предостерегают, что почти любое воспаление способно приводить к ухудшению зрения. Причины могут быть разными: отечность, изменение состава слезной жидкости, спазм глазных мышц. Но в данном случае острота зрения полностью обратима.
Изменения на фоне Covid-19 возможны и в глазном дне, но их связь с новым штаммом достоверно пока не установлена. Sars-CoV-2 еще мало изучен, и какие-либо выводы делать рано.
Стоит отметить, что отрицательное влияние на глаза оказывает не только сам вирус, но и определенные препараты, которыми его лечат. Это, в первую очередь, противомалярийное лекарство Гидроксихлорохин, клинические испытания которого ВОЗ приостановила из-за токсичности.
Результаты исследований показали, что Гидроксихлорохин провоцирует развитие изменений в центре сетчатки, то есть нарушает остроту зрения и аккомодацию – способность глаз приспосабливаться к смене расстояния, на котором располагается предмет.
В итоге может появиться светобоязнь, а при длительном лечении – ретинопатия (повреждение внутренней оболочки глаз). Но подобные осложнения возникали спустя несколько месяцев после постоянного приема. Тем не менее, раньше терапия Гидроксихлорохином всегда проводилась под наблюдением окулиста.
Причины
В настоящее время конъюнктивит относится к симптомам Ковида, но он может начаться и по многим другим причинам – бактериального, грибкового, аллергического, аутоиммунного и травматического происхождения.
У взрослых воспаление глазных склер бывает на фоне хронического блефарита, синдрома сухого глаза и воспаления слезных мешков (дакриоцистита). У детей оно часто встречается при отитах, синуситах и других патологиях носоглотки.
Офтальмологическая Академия США сделала заявление на основе данных медицинских групп. В нем говорится о том, что конъюнктивит при коронавирусе является его новым признаком.
Согласно выдвинутой теории, молекулы, посредством которых происходит передача инфекции, оседают на слизистой глаз. А попадают они туда вместе с воздухом, содержащим мельчайшие капли назальных выделений вирусоносителя.
Вирусные частицы – вирионы – способны сохранять свою жизнеспособность в воздухе и на разных поверхностях. В зависимости от типа внешней среды длительность жизненного цикла может достигать недели и больше.
Другими словами, речь идет не только о прямой передаче инфекции. Следует учитывать и опосредованное попадание вирионов к здоровым людям, которые могут заносить их в организм, потрогав грязными руками лицо. Поэтому среди рекомендаций по профилактике есть как тщательное мытье рук, так и дезинфекция предметов.
Принимая во внимание данный аспект, медицинскому персоналу рекомендовано носить защитные очки при работе с больными, а не только маску для защиты органов дыхания. То есть новый симптом внес коррективы в профилактические меры и сделал их более строгими.
Согласно имеющимся данным, коронавирусный конъюнктивит наблюдается у 5-7% пациентов.
Что говорят врачи
Если начался конъюнктивит, то он может серьезно влиять на остроту зрения. Взрослым лучше не садиться за руль, пока не пройдет воспаление.
По словам медиков, слизистые оболочки глаз являются благоприятной средой для Sars-CoV-2, так как его кислотность РН идентична РН слезной жидкости. Вот почему при попадании в глаза вирус задерживается там.
У больных с конъюнктивитом диагностировать Ковид можно путем забора биоматериала прямо со слизистой глаз. Обычно ПЦР-тест делают на основе назальной слизи, взятой из носоглотки.
Новая коронавирусная инфекция поражает, как правило, «слабые места»: если у пациента неважно работают почки, то она ударит по ним, ослабленные сосуды могут стать причиной инсульта. Так же и с глазами – если есть проблемы, то болезнь может привести к развитию глазной патологии.
Конъюнктивит у детей
Дети могут пострадать от синдрома Кавасаки, при котором воспаляются глаза, появляется сыпь, и увеличиваются лимфатические узлы. В группе риска находятся новорожденные и дети до пятилетнего возраста.
Синдром Кавасаки – это опасное состояние, способное приводить к образованию аневризм, тромбозов, разрывам сосудов. Его симптомы включают:
Диагностическими критериями, позволяющими определить данный синдром, являются лихорадка на протяжении минимум трех дней, наличие сыпи и конъюнктивита при условии подтвержденного Covid-19 либо имевшего место контакта с зараженным человеком.
Специфического лечения синдрома Кавасаки нет, но лечат его иммуноглобулинами и гормонами. Однако даже после выздоровления детей следует наблюдать еще в течение 5 лет.
Лечение
В лечении конъюнктивита применяются противовирусные, антибактериальные и иммуномодулирующие препараты местного действия. Терапевтическая схема определяется врачом с учетом типа возбудителя, остроты процесса и наличия осложнений.
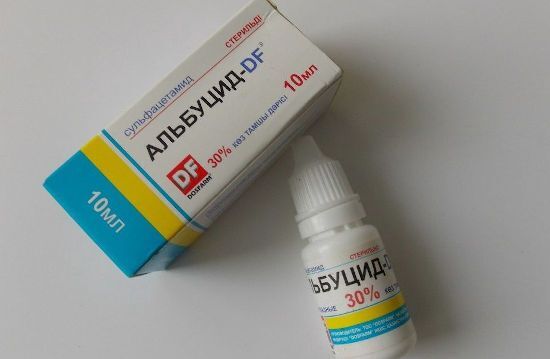
Самым популярным и эффективным средством против воспаления склер инфекционной природы является Альбуцид. Этот раствор закапывают в глаза для уничтожения патогенных микроорганизмов.
Действующее вещество Альбуцида – сульфацетамид, антибиотик широкого спектра действия. Обладает противомикробным и бактериостатическим эффектом, то есть подавляет способность патогенов к размножению.
Покраснение глаз – первый симптом ковида?
Одна из медсестер, осуществляющих уход за пожилыми, Челси Эрнест, вспоминает:
«У многих больных можно было видеть одну схожую черту – у них были покрасневшие, как будто от аллергии, глаза. При этом белок глаз не был красным. Создавалось впечатление, что под глазами какие-то странные красные тени».
«У некоторых пациентов красные глаза были единственным симптомом, на который они жаловались. Что самое страшное, эти люди попадали в больницу, а потом умирали», – вспоминает женщина.
Однако такое наблюдение не доказывает, что покраснение глаз – это очевидный симптом болезни. Нельзя отрицать возможность такого явления, но оно не распространено повсеместно.
Доктор Сонал Тули, клинический представитель Американской офтальмологической академии, рассказывает: «В настоящее время недостаточно данных, чтобы уверенно сказать, что верный симптом COVID-19 – это красная тень вокруг глаз, при этом сам белок глаз по-прежнему белый».
Центры по контролю и профилактике заболеваний не включают покрасневшие глаза в список симптомов коронавируса.
Конъюктивит и коронавирус
Американская офтальмологическая академия считает, что конъюнктивит или покраснение глаз возникает у достаточно малого процента больных –1–3%. Занести вирус в глаза легче легкого – стоит лишь дотронуться до глаз грязными руками.
В случае, когда человек обращается по поводу конъюнктивита к врачу, то у него может быть диагностирован коронавирус, если помимо этого есть и прочие симптомы – жар, кашель и одышка.
Исследование конъюнктивита и COVID-19
Имеется пара исследований, где рассматривался вопрос вероятной связи между воспалением конъюнктивы и коронавирусом.
Журнал Journal of Medical Virology опубликовал итоги исследования, в котором рассматривались случаи 30 пациентов из Китая, которые попали в больницу с диагнозом «коронавирус». При этом сам вирус был найден в выделениях глаз только одного из больных. Ученые подозревают, что при попадании на конъюнктиву, вирус вызывает воспаление – конъюнктивит. Вирусная нагрузка в своей массе приходится на слизистые оболочки.
Результаты второго исследования появились на страницах британского издания New England Journal of Medicine. Воспаление конъюнктивы обнаружили у девяти из 1099 пациентов с COVID-19. Это составляет лишь 0,8% от всего числа больных опасным вирусом.
Еще одно исследование было опубликовано в JAMA Ophthalmology, в конце марта 2020 года. Среди 38 пациентов из Китая с ковидом, у 12 были симпотомы, схожие с конъюнктивитом. У одного из больных конъюнктивит стал первым симптомом болезни.
Беря во внимание эти настораживающие данные, группа офтальмологов предупреждает, что пациенты с конъюнктивитом «вполне могут быть больны именно коронавирусом». Иногда офтальмологи и оптометристы первыми сталкиваются с инфицированными COVID-19, когда те приходят к ним с жалобами на проблемы с глазами.
Специалисты из детской больницы Rady в Сан-Диего поясняют, что наиболее частая причина конъюнктивита – это следствие попадания в организм вируса. От вирусного конъюнктивита страдают сразу оба глаза. Болезнь длится от пяти до семи дней и основные жалобы пациентов – это:
Если вы испытываете эти симптомы, вам показаться окулисту. Доктор Крис Стэнсбери, окулист из компании West Virginia Eye Consultants, уточняет:
«Не стоит сразу обращаться в скорую помощь, потому что там существует риск того, что вы будете иметь контакт с людьми, у которых действительно есть коронавирус. Офтальмолог сможет определить, какого рода у вас конъюнктивит – вирусный, бактериальный или это аллергия. На основании полученных выводов вам будет назначено соответствующее лечение».
Перед тем, как отправляться к офтальмологу, запишитесь на прием. В связи с пандемией в расписании и условиях приема могли произойти изменения. Иногда есть возможность получить консультацию специалиста онлайн или при помощи телемедицины.
Воспаление конъюнктивы заразно
Обратите внимание, что обычный конъюнктивит довольно заразен. Согласно информации, полученной из детской больницы Сан-Диего, заразиться можно при контакте с выделениями из глаз, в которых имеется вирус или бактерии. Как всегда во всем виноваты грязные руки: потрогал инфицированный глаз – и есть вероятность распространить заразу дальше.
Именно поэтому, как и в случае с ковидом, важно часто мыть руки и не трогать глаза. Никогда не трогайте личные вещи того, кто болен конъюнктивитом – косметику для глаз, полотенца, мочалки, оборудование для контактных линз и глазные капли.
Источник: Есть ли связь между красными глазами и коронавирусом?
Глаза и коронавирусная инфекция
16 декабря 2020
По статистике, около 30% пациентов, переболевших COVID-19, жаловались на дискомфорт в глазах и различные расстройства зрения. В большинстве случаев эта проблема сохранялась на протяжении до 2 недель.
Конъюнктивит при коронавирусной инфекции развивается за счет проникновения вирусных частиц через слизистые оболочки глаз, которые являются «входными воротами» для вируса. Поэтому в общих рекомендациях по профилактике распространения COVID-19 сказано: нельзя прикасаться грязными руками к лицу, а также тереть глаза. Лучшим средством защиты глаз при данной инфекции являются очки, которые будут плотно прилегать к лицу, а также тщательная гигиена рук.
Часто признаки вирусного конъюнктивита появляются за несколько дней до острой иммунной реакции организма в виде повышения температуры тела. Уже после этого возникает общая слабость, боли в мышцах, нарушение обоняния.
Общая клиническая картина поражения глаз включает в себя: покраснение глаз, светобоязнь, слезотечение, рези в глазах, ощущение сухости, чувство соринки, зуд, жжение, затуманенность, снижение остроты зрения. Чаще всего коронавирусная инфекция поражает оба глаза и клиническая картина в обоих глазах развивается одинаково.
В группу риска попадают маленькие дети и пожилые люди, которые не всегда ответственно соблюдают правила личной гигиены. Увлекшись интересной игрой, дети часто прикасаются к лицу, трут глаза. Также высока вероятность заболеть тем, кто по роду своей деятельности вынужден контактировать с большим количеством людей. При сильном кашле, чихании возрастает вероятность распространения инфицированной слюны на несколько метров.
Слизистая оболочка глаза страдает от проникновения в нее коронавирусной инфекции — в ней развивается мощный воспалительный процесс, который может затронуть роговицу и сетчатку глаза.
Одним из способов профилактики проникновения в глаза коронавирусной инфекции является промывание слизистой глаз изотоническим раствором хлорида натрия (капли «Окусалин»). При первых признаках явного воспаления глаз следует незамедлительно обратиться к офтальмологу.
Соблюдайте правила личной гигиены, берегите себя и будьте здоровы!
Заметки офтальмолога. Как коронавирус влияет на здоровье глаз?
Взаимосвязь коронавируса со здоровьем глаз пока только изучается, но некоторые выводы уже кажутся логичными.
Интересными особенностями, которые заметили офтальмологи, делится заведующий медицинским центром «ЛОДЭ-Офтальмология» Юрий Тоболевич.
— На данный момент считается, что глаз не является органом-мишенью для COVID-19. Но есть проблемы, которые появляются в качестве осложнений или сопутствующих факторов. Поговорим о некоторых из них.
1. Так как глаз имеет слизистую оболочку, вирус может проникнуть через нее в организм. Всемирная организация здравоохранения внесла конъюнктивит — воспаление слизистой оболочки глаза, вызванное аллергической реакцией или инфекцией, — в список редких симптомов COVID-19.
По данным Ассоциации Американских Офтальмологов, только у 1 из 30 пациентов были клинические проявления конъюнктивита, хотя у остальных 29 человек был обнаружен SARS-CoV-2 в отделяемом из конъюнктивы, что было подтверждено методом ПЦР. Предполагается, что это связано с отсутствием репликации вируса в конъюнктиве.
2. Коронавирус повреждает эндотелий, то есть клетки, которые выстилают внутреннюю поверхность сосуда. Страдают мелкие и средние сосуды, в том числе и в глазу. Поэтому часто встречаются васкулиты — группа системных заболеваний, поражающих стенки сосудов, — особенно у людей, предрасположенных к этому. В группе риска пациенты с сахарным диабетом, ревматоидным артритом.
Сказать, что васкулит возникает абсолютно у всех больных коронавирусом, конечно, нельзя. Такое осложнение могут провоцировать и вирусы группы герпеса. Болезнь проявляется снижением зрения на фоне внезапно появившихся плавающих точек перед глазами, тумана.
3. Другим, более частым проявлением инфекции, отмечают развитие ДВС-синдрома (синдром диссеминированного внутрисосудистого свертывания). Он опасен тем, что может провоцировать как тромбообразование, так и, наоборот, кровоизлияние.
Синдром не является специфичным маркером COVID-19, но при коронавирусе он встречается намного чаще, чем при других вирусных инфекциях. Клиническое проявление тромбоза сосудов сетчатки — это резкое снижение остроты зрения. Иногда предвестником становятся красные пятна или вспышки перед глазами. Эффективность лечения зависит от того, насколько быстро оно начато после подтверждения диагноза.
Если в глазах поплыли мошки и/или появился розоватый туман, это повод обратиться к офтальмологу. Возможно, дело в гемофтальме — кровоизлиянии в глазу. Эта проблема может саморазрешиться: гемофтальм может рассосаться. Но если объем крови, пролитый в стекловидное тело, большой, а восстановление длительное, то в патологический процесс может вовлечься сетчатка. Под воздействием сгустков крови она может надорваться, что приведет к отслойке сетчатки. Поэтому не затягивайте с визитом к врачу, особенно если симптомы развиваются на фоне резкого снижения зрения. Современная офтальмохирургия решит проблему, но важно не упустить драгоценное время.
Чтобы устранить ДВС-синдром, в лечении COVID-19 прописывают антикоагулянты прямого действия. Эта мера просто необходима, чтобы не образовывались тромбы. Но длительный прием может приводить к кровоизлияниям. Принимать препараты нужно обязательно, но намного важнее время обратиться к специалисту.
4. Грозным последствием генерализованной инфекции (когда болезнь разносится лимфо-гематогенным путем) может быть воспаление всей сосудистой оболочки глаза – увеит. Встречается это осложнение очень редко.
При увеите «поломка» сосудов настолько серьезна, что вместе с плазмой крови в глаз начинают проникать осколки клеток и инфекционные агенты. Погибая, все эти частички образуют гной в полости стекловидного тела. Опасные последствия такого процесса — тракционная отслойка сетчатки или «выгорание» сетчатки (воспалительные процессы). В половине случаев единственный шанс сохранить зрение — хирургическое вмешательство.
5. Иногда проблемы возникают уже после того, как коронавирусная инфекция прошла. Есть такое понятие, как центральный серозный хориоретинит — когда из-за «поломки» сосудов вытекшая плазма крови формирует небольшую отслойку сетчатки в центральной зоне.
Как правило, это удел молодых, чаще женщин. Осложнение может наблюдаться после любой инфекции, обычно через 2–3 недели. Проявляется эта проблема снижением остроты зрения и ощущением, будто между глазом и изображением капля воды или стекло, покрытое дождем. Диагноз помагает поставить оптическая сканирующая томография сетчатки (ОСТ).
6. Некоторые последствия коронавируса нельзя назвать прямыми. Они возникают как сопутствующие факторы, а провокатором выступает измененный стиль жизни.
Из-за пандемии многие перешли на удаленную работу. Движений стало меньше, а времени, проведенного перед мониторами и с различными гаджетами, — намного больше. Из-за этого глаза перенапрягаются. Врачи чаще наблюдают спазм аккомодации — спазм цилиарной мышцы, который возникает при длительной фокусировке глаз на близких предметах. По той же причине увеличилось количество жалоб на синдром сухого глаза — хроническое двустороннее поражение конъюнктивы и роговицы, при котором сокращается количество выделяемой слезы и нарушается стабильность прекорнеальной слезной пленки.
Сюда же можно отнести и масочный синдром (конъюнктивит + «сухой глаз»). Вне зависимости от материала маски, выдыхаемый воздух, отталкиваясь от препятствия, меняет траекторию и может попадать прямиком в глаза. Вместе с воздухом с ткани сбиваются частицы пыли и различные микроорганизмы. Попадая в глаза, они могут вызывать раздражение.
Как защитить глаза?
На данный момент все проблемы глаз, которые проявляются на фоне коронавирусной инфекции или могут быть хотя бы минимально связаны с этой болезнью, активно изучаются. Пока можно лишь выдвигать определенные предположения, но, уверен, впереди офтальмологию ждет еще много открытий в этой области.
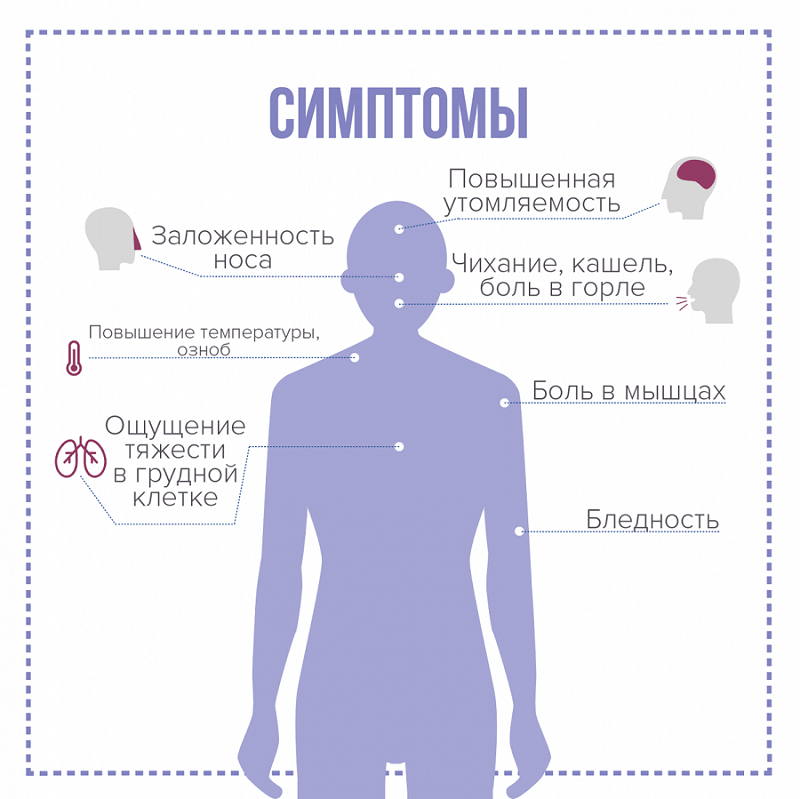
Симптомы коронавируса
SARS-CoV-2 – это вид коронавируса, который является причиной COVID-19. Одна из главных сложностей состоит в том, что очень часто – коронавирус без симптомов, а если симтоматика и есть, высока вероятность на первом этапе её маскировки под другие заболевания: грипп, пневмонию, парагрипп, ангину, респираторно-синцитиальные, риновирусные инфекции.
Коронавирус без симптомов
Бессимптомными больными считаются пациенты, у которых в мазках замечен SARS-CoV-2, но нет других признаков болезни.
Разница в данных возникает потому, что в разных странах (и в разные периоды) тестируется разное количество людей на коронавирус. Чем более активно тестируются люди, тем больше бессимптомных носителей и переносчиков выявляется.
Также «разбежка» в цифрах связана с тем, что в одних странах бессимптомных носителей вируса включают в статистику заболевших COVID, в других нет. А иногда подход к положению вещей меняется, и соответственно график заболевших COVID может начинать идти в ту, или иную сторону.
Также в некоторых странах, например, в Казахстане долгое время существовала двойная статистика: отдельно считали тех, кто непосредственно заболел, и тех, кто является носителем, но не имеет признаков заболевания. Контроль за первой группой был более строгим, за второй налажено санитарно-эпидемические меры были слабее. Но затем ряд таких стран всё-таки пришли к выводу, что и лица с симптомами, и лица без них должны учитываться одинаково.
Другой вопрос, что первые требуют серьёзного лечения, вторые – только фиксации (подход как к контактирующим с носителями вируса лицам) и принятия соответствующих мер (самоизоляции). И нельзя сказать однозначно, одинаковую или разную опасность носители с симптоматикой и без имеют для окружающих. Ведь передача коронавирусной инфекции возможна не только при кашле, чихании, но и через мелкие капли, выделяемые из полости рта, носа при разговоре, дыхании. При этом, если человек, являющийся носителем вируса, но не имеющий симптомов находится в тесном, плохо проветриваемом помещении с другим, шанс заразиться всегда выше. Не исключена и передача вируса предметы. Хотя по этому поводу у учёных – много споров.
Какой процент бессимптомных носителей коронавируса в Беларуси, на данный момент неизвестно. И получить эти данные становится всё сложней, ведь если в начале эпидемии ПЦР-тестирование проводили не только у лиц с симптомами, но и у всех выявленных контактов первого уровня, то с середины ноября 20-го года контакты 1-го уровня на ПЦР-тестирование отправляются только при наличии респираторных признаков. Эти признаки определяются на основании самостоятельной оценки своего состояния, опроса врача, при необходимости – измерения им уровня кислорода в крови пульсикометром (сатурации), осмотра горла.
В России, кстати, ситуация схожая. Из постановления главы Роспотребнадзора от 16 ноября 2020-го года следует, что граждане, контактировавшие с больными коронавирусом, теперь могут покидать самоизоляцию через 14 дней без прохождения теста на COVID-19.
Правда, данные можно получить ещё и на основании исследования выборки лиц, у которых выработались антитела. Но и тут не всё однозначно. Нет ещё точных данных, сколько они сохраняются в организме.
Какой инкубационный период заражения коронавирусом?
Инкубационный период заражения при коронавирусе в большинстве случаев – до 10 дней. В первую волну принято было считать – до 14 суток. В некоторых отдельных случаях инкубационный период длится около 20 дней.
Наивысший шанс заразиться от человека, который является носителем коронавируса, но до момента распознавания болезни – 1-2 дня, а также от человека, который болеет COVID-19 1-й-4-й день. 95% больных таким образом, укладываются в диапазон от двух до шести дней. Во время инкубационного периода SARS—CoV—2 никак себя не проявляет.
Также сложность состоит в том, что, если коронавирус – без симптомов, сложно дать объективную оценку, какой день заболевания является первым.
Кстати, если сравнивать инкубационный период коронавирусной инфекции и гриппа, то у последнего – инкубационный период меньше. В последнем случае в большинстве случаев он длится сутки-двое.
Более и менее распространённые симптомы
Самые распространённые симптомы, с которых начинается заболевание – респираторные (лихорадка, кашель, боль в горле). Болезнь легко на первых порах спутать с гриппом, ангиной, ОРЗ.
Если болезнь быстро прогрессирует, сразу же добавляется одышка (ощущение нехватки воздуха, сложности сделать глубокий вдох), боль в груди.
Более редкими являются симптомы дерматологического характера (высыпания на теле, слизистых), тошнота, рвота, диарея, кровохаркание, нестерпимая головная боль.
Также не самыми распространёнными у заболевших коронавирусом, но относящимися к его симптомам, являются наблюдается набухание вен, синюшность кожных покровов, скачки артериального давления.
Рассмотрим при этом, какие из этих симптомов появляются первыми, как меняется симптоматика по дням, есть ли отличия проявления симптоматики у взрослых и детей, о чём нужно помнить, если пропало обоняние.
Какой первый симптом коронавируса?
Первым дать о себе знать могут разные симптомы. Но, как правило, это респираторные проявления.
Среди первых симптомов коронавируса и аносмия – потеря обоняния. При этом, как и респираторные признаки, потерю обоняния или вкуса нельзя назвать прямым «индикатором» СOVID-19. Эти же симптомы присущи неврологическим больным (например, этот признак распространён у страдающих болезнью Альцгеймера). А в ряде случаев это и вовсе не признак патологии, а признак старения (чаще – у мужчин). Правда, если до 2020-го года на него не обращали особого внимания, то при массировании информации о том, что это симптом коронавируса, многие на этом стали акцентироваться. Также потерю обоняния часто испытывают люди с перенесенными травмами головы, полипами в носу.
При этом некоторых заболевших беспокоит только потеря обоняния, утомляемость. Такую аудиторию относят к пациентам с легкими симптомами коронавируса.
Симптомы коронавируса без температуры
Без температуры коронавирус чаще бывает у детей, чем у взрослых. При этом на фоне отсутствия температуры у пациента может наблюдаться весь симптоматический спектр, как и у температурного больного. Начиная от боли в горле, и вплоть до кашля, сильных болей в мышцах, выраженной слабости (разбитости).
При этом, если у взрослых выражены симптомы коронавируса без температуры, возможны два кардинально противоположных «сценария».
Нередко температура при COVID отсутствует у ослабленных пожилых людей. Гипотермия у них часто вызвана регулярным применением препаратов для лечения заболеваний сердечно-сосудистых заболеваний.
Среди людей, которые болеют вирусными инфекциями без температуры, также встречается много страдающих патологиями щитовидной железы. И причина этому или сама неправильная работа щитовидной железы, или приём препаратов, направленных на коррекцию её функции.
Также гипотермия нередко наблюдается у аллергиков, которые регулярно вынуждены принимать антигистаминные препараты, и у лиц, недавно перенесших любые бактериальные инфекции и длительное время лечившихся антибиотиками. Причём, это могли быть как инфекции дыхательных путей, так и, например, мочеполовой системы.
При том, что у ослабленных пожилых людей болезнь может протекать без высокой температуры, у них часто присутствует затрудненное дыхание, у многих – расстройства движений и речи (в этом случае симптоматика СOVID близка по симптоматике к инсульту, а у некоторых носителей SARS-CoV-2 этот штамм и является провокатором инсульта).
Симптомы коронавируса у детей
Около 20% детей, которые являются носителями SARS-CoV-2, никак не замечают у себя это заболевание.
У большинства детей ковид протекает в лёгкой форме, как простуда: температура повышается, но не критично, или заболевание проходит и вовсе без неё, есть утомляемость, небольшой кашель, патологических изменений в легких нет.
При умеренной степени тяжести есть поражение лёгких (пневмония), но нет одышки. При тяжёлом течении болезни практически во всех случаях температура выше 35%, проблемы с лёгкими – серьёзные (сложно дышать, кашель – мучительный), кожа начинает синеть. У многих добавляются проблемы с желудком, кишечником. Они дают знать о себе поносом, рвотой.
Симптомы коронавируса у грудничков
Сложнее всего – с симптоматикой у грудничков. Ведь они не могут сказать, что их беспокоит, что болит. Часть симптомов легко «списать» на режущиеся зубки, кишечные колики: повышенная плаксивость, беспокойство, проблемы с засыпанием.
При этом, например, та же интенсивность кишечных колик – это характерный признак коронавируса в младенческом возрасте.
Респираторные проявления чаще всего сводятся к покраснению горла, заложенности носа, покашливанию, при этом у большинства грудников нет проблем с дыханием.
У ряда младенцев, особенно если болезнь имеет тяжелое течение колик – сильная лихорадка и многократная рвота.
Симптомы коронавируса у дошкольников и школьников
У детей дошкольного и школьного возраста симптоматика часто смазанная. Многие симптомы, на первый взгляд – «типичная простуда». Но за ней может скрываться именно коронавирус. Поэтому ребятам, у которых появились даже первые признаки «простуды», – першение в горле, насморк, рекомендуется не ходить в школу, детский сад.
Также наблюдения показывают две тенденции:
Ковид на коже
Кроме характерных симптомов у ряда носителей SARS-CoV-2, переболевших СOVID замечены также дерматологические симптомы. Чаще всего это бугры красного и фиолетового цвета, покраснения на коже.
Дерматологические проблемы могут дать о себе знать, как на первом этапе болезни, так и когда болезнь уже развилась. Если речь идёт только о покраснениях, сыпи, то они походят за 2 недели, если образовались бугры, то они могут оставаться на коже несколько месяцев.
У некоторых заболевших COVID на месте бугров начинает слезать кожа.
Пятна больше характерны для детей, подростков, молодёжи, волдыри – для лиц среднего возраста, а ливедо – для пожилых.
Дерматологические проявления при коронавирусной инфекции чаще всего связаны с гиперэкспрессией противовоспалительных цитокинов (пептидных молекул), которые ответственны за передачу сигналов между клетками. Фактически происходит «разбалансировка» воспалительного ответа организма. Но некоторые высыпания возникают на фоне постоянного потоотделения при высокой температуре. Также возможны инфекционно-аллергические поражения кожи.
Стоматологические проблемы
Среди симптомов, на которые первое время не обращали внимание, но затем замеченных у достаточно широкого числа пациентов с коронавирусом, – и экзантема, то есть сыпи на слизистых. Как правило, в ротовой полости.
По самому наличию сыпи во рту нельзя судить, что у пациента – коронавирус. При этом, если этот признак есть, а других симптомов нет, нельзя исключать, что это не ковид.
Хотя во многих случаях за сыпью во рту может стоять классический энтеровирусный везикулярный стоматит. Это тоже инфекционное заболевание, но требующее своего лечения.
У ряда заболевших при коронавирусе во рту появляются язвы, красные бугорки, которые могут точечно начинать кровоточить.
Тромбоэмболия
Ещё одно распространённое явление, которое важно рассмотреть, говоря о симптоматике – это тромбоэмболия. С неё встречаются многие пациенты с умеренной и тяжелой формой протекания коронавируса.
О серьёзных последствиях тромбоэмболии знают многие. О том, как она себя проявляет далеко не все.
Среди характерных признаков тромбоэмболии:
Однако опять-таки эти симптомы нельзя считать прямым сигналом о COVID-19. Кроме коронавируса к тромбоэмболии приводят травмы, варикозная болезнь ног, наличие катетера, заболевания, связанные с нарушением сердечного ритма, злокачественные образования, длительный постельный режим, хирургическое вмешательство с большой кровопотерей. Также среди факторов риска – пожилой возраст, приём контрацептивов и беременность.
У ряда пациентов тромбоэмболия – не симптом, а осложнение. Чаще всего, это опять-таки бывает у пожилых людей, беременных. Кроме того, уязвимыми являются лица с дыхательной и сердечной недостаточностью, а также те, у кого коронавирус нарушил эндотелий кровеносных сосудов (монослой эпителиальных клеток сосудов).
Туннельное сознание, панические атаки
Среди признаков коронавируса у лиц с тяжелой формой течения болезни – и туннельное сознание. Человек не может ни на чём сконцентрироваться. Он сосредоточен только на болезни и страхах вокруг неё. Он фокусируется не на выздоровлении, «здесь и сейчас», а навязчиво ищет причину, как он заболел, возможны суицидальные мысли.
Среди психических проявлений коронавируса – панические атаки. Женщины страдают от панических атак в два раза чаще, чем мужчины.
Паническая атака – это не просто ощущение тревоги, а выраженный страх, который сопровождается рядом физически неприятных ощущений. Среди них – повышенная потливость, дрожание пальцев (тремор), тошнота, расстройство стула, боль в груди.
Наиболее информативные данные, что это симптом ковид или классическая паническая атака позволяет получить тест (мазок), но есть и ряд других признаков. Роль играет то, впервые ли наблюдаются такие признаки, сколько длится паническая атака. Если это истинная паническая атака, а не симптом COVID, то через минут 15 после начала приступа человека начинает «отпускать», особенно если при этом делать глубокие вдохи.
При COVID же такое упражнение чаще всего не помогает. Ведь причина – в нехватке воздуха, угнетении дыхательной функции, и справиться с атакой в этом случае помогает только насыщение легких кислородом.
Головные боли
У 8% заболевших СOVID замечены головные боли. Их интенсивность достаточно сильная, если параллельно даже нет высокой температуры.
Как правило, обычные спазмолитики, болеутоляющие типа немисулида, анальгина при болях, возникших от COVID, мало помогают.
Нет при таких болях и других типичных признаков для других патологий (например, головокружения, как при гипертонии, вегетососудистой дистонии). Впрочем, природа головных болей при ковиде, как раз тоже, сосудистого характера. Вирус негативно влияет на эндотелиальные клетки сосудов. Возникают проблемы с притоком крови. Существенно сужается просвет сосудов. Головная боль в этом случае – сигнал о недостатке кислорода. И если этот дефицит восполнить, то решается проблема с головной болью.
Кстати, при вскрытии патологоанатомами тел умерших от коронавируса, и микрофотографировании мозга видны резко суженные кровеносные сосуды и признаки воспаления. Сосуд становится не способным качественно снабдить головной мозг кровью.
А ещё, как показывает практика, около 1% головных болей в момент пандемии и вовсе ложные. Мнительные люди испытывают головные боли, читая новости о коронавирусе, слыша вести, что коронавирусом заболел из их знакомых (даже, если контакта с ним не было).
Чувство разбитости
Несмотря на то, что одним из симптомов коронавируса является разбитость, это понятие очень «абстрактное» и многие его трактуют по-разному.
Для кого-то разбитость – это просто усталость, для кого-то же физическая невозможность оторвать голову от подушки.
Первый вариант характерен для лёгких форм заболевания, второй, при более тяжёлых, когда есть изменения на уровне обмена веществ, или сильная интоксикация на фоне постоянно высокой температуры.
Конъюнктивит при COVID
У одних пациентов с COVID конъюнктивит – ярко-выраженный, у других нет и никаких следов его признаков.
Чаще всего признаки конъюнктивита есть у тех лиц, у которых проникновение вируса в организм произошло именно через глаза. Вот почему так полезны не только маски, но и защитные очки, щитки.
Все виды конъюнктивитов визуально схожие. Особенно сложно отличить разные виды вирусного конъюнктивита (конъюнктивит вирусный – не обязательно, вызванный штаммом коронавируса). Но вот вирусный конъюнктивит от бактериального можно отличить даже без анализов.
В поле внимания – отделяемое из глаз. При бактериальном оно – плотное белое, жёлтое, а при вирусном – водянистое.
Также стоит обратить внимание на околоушные лимфоузлы. При вирусном конъюнктивите лимфатические узлы в большинстве случаев при прощупывании болезненны.
Расстройства речи и движений
Расстройства речи и движений при коронавирусе может наблюдаться при тяжёлых формах болезни и прямом попадании вируса в мозг.
Диагнозом в этом случае является COVID-19-ассоциированная некротическая геморрагическая энцефалопатия.
Симптоматика у неё похожа с геморрагической энцефалопатией, вызванной штаммами вируса Коксаки А, гриппа H1N1.
Частота слов в речи изменяется, возникают персеверации – повторения отдельных слов и даже фраз, некоторые фразы начинают «сглатываться», начинаются ошибки в падежах, порядке слов в предложении, возникают проблемы с артикуляцией мышц (человеку становится сложно даже в медленном темпе повторить простую скороговорку. Также нарушается координация движений.
Симптомы коронавируса по дням
Если заболевание – с симптомами, то оно протекает по определённым фазам. И каждой фазе больше характерна своя симптоматика.
1-4 день – 1 фаза. В это фазе чаще всего о себе заявляют следующие признаки: температура, боли в мышцах, боль в горле, сухой кашель. Если организм поддаётся лечению, то за 1-й фазой может начаться улучшение. Или человек выздоравливает, или еще на протяжении недели-полторы наблюдается вялотекущая простуда – чаще без высокой температуры, но с «заложенным» горлом, лёгким кашлем, усталостью.
5-10 день – 2-я фаза. Если же организм не справляется с болезнью, то на 5-6-й день начинается новая фаза, для которой характерна нехватка воздуха, развитие пневмонии. Если своевременно принять меры, в том числе, обеспечить пациенту кислородную поддержку, к 10-му дню болезни дыхательную недостаточность удаётся победить. Как правило кислородная поддержка назначается при изменении сатурации и показателях уровня кислорода ниже 94-90%. В больницах Беларуси подачу кислорода в нос через канюлю проводят, как правило при показателях уровня кислорода менее 93%.
Неприятный момент состоит в том, что на 4-й день некоторые пациенты начинают считать, что идут на поправку (критерий – кашель стал не сухим, а мокрым). Но мокрый кашель – не всегда значит здоровое откашливание. В ряде случаев появление мокроты – результат накопления жидкости в альвеолах, и за ним как раз и следует нарушение кислородного обмена. Вот почему за временным облегчением на 5-й день может последовать ухудшение, и 2-я фаза тогда неизбежна.
Если у пациента нарушается водно-электролитный баланс, то на 5-10 день также могут появляться судороги, спазмы в области желудочно-кишечного тракта, бессонница.
10-12 день – 3 фаза. На 10-12-й день у большинства пациентов температура приходит в норму, но боли в мышцах, чувство нехватки воздуха могут оставаться. Дыхательная функция при этом у одних пациентов восстанавливается, у других одышка остаётся ещё главным спутником.
13-20-й день – 4 фаза. В этой фазе симптомы остаются, как правило, у пациентов с тяжелым течением болезни. В этот момент высок риск того, что могут появиться осложнения со стороны сердца, почек, сердца.
Со стороны почек – это, например, падение диуреза (объёма мочи), заторможенность сознания, со стороны сердца – воспаление сердечной мышцы. Если у пациента слабая печень, есть хронические заболевания этого органа, то высоки риски их обострения.
При этом важно понимать, что у разных пациентов возможны разные «сценарии» развития болезни. Бывают такие случаи, когда коронавирусная инфекция – бессимптомная, но затем, уже после того как у человека сформировались антитела, развивается пневмония. Это не типичный вариант, но он также имеет место.
Варианты протекания болезни
Заболевание по своему протеканию может быть относительно лёгким, средне-тяжёлым и тяжелым.
В каких случаях обратиться к врачу?
Группы риска
В особой группе риска:
Как повлиять на симптоматику COVID дыхательной гимнастикой?
Уменьшить ряд симптомов (если заболевание не имеет тяжелую форму) или увеличить скорость лечения при тяжелых формах заболевания помогают и упражнения, которые направлены на оптимизацию обмена воздуха в альвеолах лёгких.
Хороший результат дают упражнения, основанные на быстрых коротких вдохах воздуха через нос и пассивном выдохе.
Кроме того, что упражнения насыщают организм кислородом, улучшается циркуляция крови, в порядок приводится лимфоотток. Также дыхательная гимнастика полезна для борьбы с воспалительными процессами. Оптимальный вариант – около 30-40 вдохов, 3-6 секунд отдыха и цикличное повторение упражнений 3-4 раза. Лучше всего делать упражнения в хорошо проветриваемом помещений натощак, или если чувствуется сильная разбитость, через 1,5-2 часа после приёма пищи.
Противопоказанием для выполнения дыхательной гимнастики является гипертензия. Упражнения способны еще больше «нагнать» артериальное давление.
Меры профилактики коронавируса
Выводы
Соблюдайте санитарно-гигиенические правила, в случае появления симптоматики – сразу обращайтесь к врачу, не поддавайтесь панике.