код по мкб инфицированная мозоль стопы
Мозоли и омозолелости
Содержание
Определение и общие сведения [ править ]
Реакция кожи в виде гиперкератоза в ответ на ее длительное механическое раздражение.
Этиология и патогенез [ править ]
При патогистологии выявляется утолщение рогового слоя, иногда с более выраженным паракератозом.
Клинические проявления [ править ]
Чаще наблюдаются профессиональные омозолелости вследствие регулярного трения или давления инструментами (землекопы, лесорубы) на кожу. На ладонях за счет выраженного гиперкератоза формируются роговые бляшки желтоватого цвета с размытыми границами, гладкой или шероховатой поверхностью. Могут образовываться болезненные трещины. Утолщение рогового слоя кожи (омозолелость) отличается от мозоли отсутствием центрального стержня. Омозолелости бытового характера встречаются реже, в основном у мусульман в виде симметрично расположенных участков гиперкератоза на коже стоп в области латеральных лодыжек из-за их ежедневного травмирования во время совершения молитв в мечети или дома.
Мозоли и омозолелости: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Дифференциальную диагностику проводят с ограниченными ладонноподошвенными кератозами, возникающими в зрелом, а не в детском возрасте.
Кератодермия Бушке-Фишера развивается в возрасте 15-30 лет и клинически характеризуется множественными плоскими полушаровидными очажками ороговения округлых или овальных очертаний, расположенными по всей поверхности ладоней и подошв, а не только в местах давления.
Мозоли и омозолелости: Лечение [ править ]
Рекомендуются теплые мыльно-содовые ванночки, после которых накладывают повязки с мазями, содержащими 10% салициловую или молочную кислоту, механическое удаление роговых масс, смягчающие кремы с витамином А.
Другие болезни кожи и подкожной клетчатки (L80-L99)
Дерматоз папулезный черный
Сливной и сетчатый папилломатоз
Клиновидная мозоль (clavus)
Фолликулярный кератоз вследствие недостаточности витамина A (E50.8†)
Ксеродермия вследствие недостаточности витамина A (E50.8†)
Исключены: дерматит гангренозный (L08.0)
Язва, вызванная гипсовой повязкой
Примечание. Для нескольких локализаций с разными стадиями присваивается только один код, указывающий наивысшую стадию.
Исключена: декубитальная (трофическая) язва шейки матки (N86)
При необходимости идентифицировать лекарственное средство, вызвавшее поражение, используют дополнительный код внешних причин (класс XX).
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
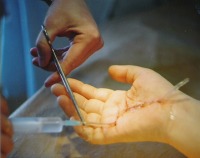
Мозольный абсцесс – это ограниченный гнойный процесс в коже или подкожной клетчатке, возникающий вследствие проникновения гноеродной флоры из кожных трещин или содержимого мозоли. Нередко состоит из двух связанных гнойников – поверхностного и глубокого. Обычно образуется на ладонной поверхности кисти. Может распространяться по межфасциальным пространствам с формированием флегмоны. Проявляется дергающими болями, отеком, покраснением, симптомами общей интоксикации. Диагностируется на основании характерной клинической картины. Лечение хирургическое – вскрытие и дренирование абсцесса на фоне антибиотикотерапии.
МКБ-10
Общие сведения
Мозольный абсцесс (подмозольный абсцесс, намин) – распространенная патология, которая в подавляющем большинстве случаев поражает кисти рук, редко стопы. Преимущественно диагностируется у взрослых пациентов трудоспособного возраста. Обычно возникает у людей тяжелого физического труда. Женщины страдают реже мужчин. Патологии наиболее подвержены землекопы, садовники и кочегары. Среди спортсменов заболевание чаще всего выявляется у гребцов. В летний период абсцессы на фоне мозолей нередко диагностируются у дачников.
Причины
Мозольный абсцесс провоцируется стафилококками, реже – стрептококками, протеями и другими микроорганизмами. В ряде случаев в ходе микробиологического исследования выявляется смешанная флора. Специалисты выделяют две основные причины воспаления тканей кисти:
Эндогенными предрасполагающими факторами, увеличивающими вероятность развития мозольного абсцесса, являются пожилой возраст, нарушения иммунитета, недостаток питания, авитаминозы, переохлаждение, локальные нарушения кровообращения. К числу экзогенных факторов риска следует отнести нарушение правил использования инструментов и техники безопасности, недостаточную гигиену, работу в условиях обильного загрязнения.
Патогенез
Микроорганизмы попадают в трещины или мозольную жидкость, откуда проникают в подлежащие ткани. В результате действия стафилококковой гиалуронидазы, некротоксина, лейкоцидина в тканях быстро появляется очаг деструкции, формируется полость, заполненная жидким гнойным содержимым. Вокруг полости образуется пиогенная мембрана, которая состоит из грануляционной ткани, не дает гною проникнуть за пределы полости и продуцирует воспалительный экссудат.
Отличительной особенностью патологии является частое образование абсцессов в виде песочных часов или запонки, то есть, в форме двух сообщающихся полостей – поверхностной и глубокой. Давление в полостях нарастает. Из-за значительной плотности кожи гной не может прорваться наружу, поэтому после разрушения участка пиогенной мембраны проникает вглубь тканей с развитием флегмоны кисти.
Симптомы мозольного абсцесса
Заболевание начинается внезапно. В зоне поражения возникают постепенно нарастающие боли. Болевой синдром усиливается при движениях, опускании руки вниз. Мозольное содержимое становится мутным. На коже вокруг мозоли образуется очаг гиперемии. Поскольку ткани на ладони очень плотные, отек появляется не в области воспаления, а на тыле кисти. Функция пальца нарушается. Температура тела поднимается до субфебрильных цифр.
Через 2-3 дня формируется гнойник. Боль становится дергающей, пульсирующей, лишает ночного сна. Отечность нарастает. Снижается функциональность всей кисти, палец принимает вынужденное положение умеренного сгибания. Движения ограничены, болезненны. До прорыва гноя в окружающие ткани гипертермия незначительная или умеренная, отмечается некоторое ухудшение общего состояния. При исследовании пуговчатым зондом максимальная болезненность определяется в проекции мозоли в основании пальца.
При прорыве гноя вглубь тканей отек еще больше увеличивается, рука приобретает подушкообразный вид. Естественные складки сглаживаются, пальцы раздвигаются в стороны. Боли распространяются по всей кисти. Состояние пациента ухудшается. Температура достигает фебрильных цифр, гипертермия сопровождается слабостью, разбитостью, ознобами.
Осложнения
При распространении инфекции по лимфатическим путям возникает лимфангит, лимфаденит, при поражении подсухожильных и подапоневротических клетчаточных пространств – флегмона предплечья. При генерализации гнойного процесса развивается сепсис, представляющий угрозу для жизни больного.
Диагностика
Обычно пациенты с мозольным абсцессом обращаются к гнойному хирургу амбулаторно. При развитии осложнений диагностика осуществляется после экстренной госпитализации в стационар. Постановка диагноза не представляет затруднений и не требует проведения инструментальных исследований. План обследования включает:
Дифференциальная диагностика абсцесса проводится с другими гнойными процессами в области кисти. Важной частью обследования является исключение осложнений и точное определение распространенности процесса для выбора оптимальной тактики лечения.
Лечение мозольного абсцесса
При выявлении признаков сформировавшегося гнойника показано немедленное вскрытие, которое в зависимости от состояния больного может производиться в поликлинике или в условиях хирургического отделения. Возможны следующие вмешательства:
Руку фиксируют с помощью косыночной повязки. Рекомендуют сохранять возвышенное положение конечности. Назначают антибактериальные препараты. Вначале проводят перевязки с гипертоническим раствором, после очищения раны накладывают мазевые повязки. Продолжительность периода нетрудоспособности при неосложненном мозольном абсцессе составляет 3-4 дня, при осложненном – до нескольких недель.
Прогноз и профилактика
При отсутствии осложнений прогноз мозольного абсцесса благоприятный, функция конечности полностью восстанавливается. При образовании затеков и возникновении флегмоны в исходе может наблюдаться ограничение движений. Профилактика включает соблюдение техники безопасности и правил работы с инструментами, применение защитных рукавиц, своевременную обработку мозолей.
Мозоль
Мозоль — это локальное утолщение поверхностных слоев кожи, возникающее под воздействием давления или трения чаще всего на кистях и ступнях. Различают сухие и мокрые мозоли. Последние выглядят как обычные ранки и требуют соответствующего лечения. Сухие мозоли представляют собой плотные ограниченные участки омертвевшей кожи. Регулярная обработка сухой мозоли при проведении педикюра или маникюра и ношение специальных защитных средств, как правило, приводит к ее постепенному уменьшению и исчезновению. Лишь в некоторых случаях необходимо хирургическое лечение мозоли.
МКБ-10
Общие сведения
Обычно дерматология сталкивается с проблемой мозоли при развитии осложнений в виде инфицирования или в случаях, когда длительные попытки пациента избавиться от мозоли не привели к желаемым результатам. Большинство мозолей проходят при регулярном удалении слоев огрубевшей кожи с их поверхности. Эту процедуру обычно проводят в кабинетах маникюра и педикюра.
Причины мозоли
При постоянном трении или давлении на определенном участке кожи происходит интенсивное омертвение ее поверхностных слоев. При этом отмершие клетки эпидермиса не успевают отслаиваться и удаляться с поверхности кожи. В результате происходит наслоение и уплотнение омертвевшего эпидермиса с образованием мозоли. При повышенной потливости пот размягчает омертвевшую кожу и образуется мягкая мозоль. Под слоем утолщенного эпидермиса может скапливаться лимфа, что приводит к появлению водяной мозоли.
Образование мозоли на кистях связано с постоянным трением кожи рук о рукоятку инструмента (молоток, стамеска), садового инвентаря (тяпка, секатор), спортивного снаряда (перекладина, брусья, теннисная ракетка) или музыкального инструмента (у скрипачей, гитаристов и др.). Мозоль может возникать на коже локтей и коленей.
На ступнях мозоль чаще всего возникает из-за неудобной и слишком узкой обуви. Так туфли на высоком каблуке вызывают сдавление переднего отдела стопы, слишком тонкая подошва увеличивает нагрузку на свод стопы, а грубые внутренние швы обуви могут оказывать дополнительное трение. Постоянное трение определенных участков кожи стопы с образованием мозоли может быть обусловлено неправильной походкой или занятием спортом (бегуны, лыжники). Часто мозоли бывают связаны с различными заболеваниями и деформациями стопы: бурсит или артрит суставов стопы, деформирующий остеоартроз, плоскостопие, молоткообразные пальцы стопы, пяточная шпора.
Симптомы мозоли
Твердая мозоль представляет собой плотное ограниченное утолщение кожи желтоватого или желто-серого цвета немного возвышающееся над поверхностью кожного покрова. Твердая мозоль отличается малой чувствительностью и сама по себе обычно не вызывает боли. Болевой синдром обусловлен надавливанием на мозоль при работе с инструментом или ходьбе, при сдавлении тесной обувью.
Мягкая мозоль имеет вид открытой ранки и характеризуется выраженной болезненностью. Водяная мозоль или водянка представляет собой содержащий серозную жидкость пузырь. При вскрытии пузыря образуется ранка, прикрытая сверху остатками омертвевшей кожи пузыря.
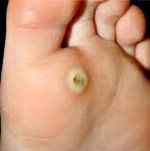
Отдельно выделяют стержневую мозоль. Чаще всего такие мозоли образуются на коже подушечек в области III и IV межпальцевых промежутков. Они могут встречаться на тыльной стороне пальцев и изредка на подошве. Стержневая мозоль — это сухая мозоль, имеющая глубоко уходящий под кожу корень. В центре мозоли имеется отверстие, из которого видна его «шляпка». Обычно образование стержневой мозоли происходит на месте проникновения под кожу мелкого камешка или занозы.
Осложнения
При неправильном лечении мозоли, ее срезании, образовании на ее поверхности трещин может произойти инфицирование. Проникающие при этом в мозоль микроорганизмы вызывают ее воспаление, что проявляется покраснением, отеком и выраженной болезненностью мозоли. Без должного лечения происходит размягчение мозоли и при надавливании на нее начинает выделяться гной. Воспалительный процесс с мозоли может распространяться на окружающие ткани с развитием мозольного абсцесса или флегмоны, на кости стопы с возникновением остеомиелита, на синовиальные оболочки и суставы стопы.
Диагностика мозоли
Диагностировать мозоль по характерному внешнему виду совсем не трудно. Необходимо отличать мозоль от заусенец, воспалительных изменений в суставах плюсневых костей, болезни Мортона, генетически обусловленного повышенного ороговения кожи. Некоторые бородавки, особенно подошвенные, по внешнему виду могут напоминать мозоль. Отличительным признаком является большая чувствительность бородавки и возникновение болезненности при ее прокручивании, в то время как мозоль болит при надавливании.
Если пациент обратился на консультацию дерматолога, то врач обязательно должен выяснить, с чем связано образование мозоли. Для этого он будет расспрашивать пациента про его работу, хобби, спортивные и другие увлечения, характер обуви, которую он обычно носит. При локализации мозоли на стопе врач проведет осмотр, направленный на выявление деформаций и заболеваний стопы, при необходимости направит пациента к подологу, ревматологу или ортопеду. Важное значение имеет наличие у пациента таких заболеваний как сахарный диабет, неврит, облитерирующий эндартериит, варикозная болезнь с хронической венозной недостаточностью. При выявлении в анамнезе таких заболеваний для определения наиболее адекватной тактики лечения мозоли требуется консультация соответственно эндокринолога, невролога, сосудистого хирурга или флеболога.
Лечение мозоли
Как правило, не сопровождающаяся болевым синдромом мозоль не требует лечения. При возникновении боли необходимо устранить фактор ее вызывающий: узкую обувь, трение о рукоятку инструмента и т. п. Смягчить трение и давление на мозоль, возникающие при ходьбе, помогают специальные защитные подкладки для мозоли. Такую подкладку можно сделать самостоятельно. Из мягкой и достаточно толстой ткани вырезают круг с отверстием в центре. Круг прикладывают так, чтобы в центральном отверстии была мозоль. Если мозоли находятся под пальцами ног, используют специальную плюсневую подкладку, изготовленную из войлока, резины или мягкого пластика. При расположении мозоли на пальцах применяют прокладоки между пальцами, рукава и чехлы для пальцев. Разделяющие пальцы прокладки устраняют их трение друг о друга. Рукава и чехлы, которые одеваются на пальцы, защищают их боковую поверхность и кончики.
В случае сухой мозоли обработку мозоли проводят в салонах красоты как отдельную процедуру или в ходе выполнения педикюра или маникюра. Для этого применяют специальные размягчающие мозоль составы, салициловую кислоту, аппаратный педикюр. Мягкие мозоли и вскрывшиеся водянки обязательно обрабатывают антисептиками с наложением защитной повязки, которую фиксируют пластырем.
При выявлении деформаций стопы по возможности проводится ортопедическое лечение. В случае сопутствующей патологии, приводящей к нарушению иннервации или кровоснабжения в области мозоли, лечение должно проводиться совместно с соответствующим специалистом. Если консервативные методы лечения мозоли не приносят результата, необходимо ее удаление. Может быть проведена криодеструкция мозоли, ее удаление лазером, электрокоагуляция, удаление радиоволновым методом или хирургическое иссечение.
Профилактика образования мозоли
Профилактические мероприятия, направленные на предупреждение образования мозоли, состоят в ношении мягкой, достаточно свободной обуви с хорошей подошвой; применении защитных перчаток при работе с инструментами, наколенников и других защитных средств на места, подвергающиеся постоянному трению. Правильный уход за кожей кистей и стоп, регулярное применение смягчающих кремов, обработка пемзой участков повышенного ороговения кожи также способствует предупреждению образования мозолей.
Открытые раны конечностей и суставов конечностей не осложненные
Общая информация
Краткое описание
Рана – это дефект кожных покровов, внутренних органов, слизистых оболочек и подлежащих к ним тканей, развившийся в результате механического, физического, химического и биологического воздействия, а также вследствие расстройств кровоснабжения и иннервации [1].
Соотношение кодов МКБ-10 и МКБ-9: см. Приложение 1
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи общей практики, фельдшера и врачи скорой неотложной помощи, хирурги, травматологи-ортопеды, комбустиологи, нейрохирурги, ангиохирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Уровни доказательства эффективности
А – результаты многочисленных рандомизированных клинических исследований или мета-анализа
В – результаты одного рандомизировнного клинического исследования или крупных нерандомизированных исследований
С – Общее мнение экспертов и /или результаты небольших исследований, ретроспективных исследований, регистров.
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация: [1].
По числу: одиночные, множественные.
По локализации: головы, шеи, груди, живота, верхних и нижних конечностей и др.
По виду повреждений: мягких тканей, костей, сосудов, нервов, внутренних органов, комбинированные ранения.
По обстоятельствам получения: случайные (бытовые, производственные), операционные и боевые.
По глубине: поверхностные, парциальные (частично-глубокие) и глубокие.
По характеру повреждения тканей
— от внешних воздействий:
· механические;
· физические:
а) лучевые;
б) термические (холодовые и от воздействия высоких температур);
в) от воздействия электрического тока.
· химические;
· биологические:
а) бактериальные;
б) вирусные;
в) грибковые;
г) паразитарные;
д) смешанные;
· сочетанные.
— от внутренних воздействий:
· в результате нарушения кровообращения;
· в результате нарушения иннервации;
· вследствие других патологических процессов (распада опухолей, аутоиммунных заболеваний и др.).
По виду ранящего агента: колотые, резаные, рваные, ушибленные, рубленые, размозженные, укушенные, скальпированные, огнестрельные.
По характеру раневого канала: слепые, сквозные, тангенциальные (касательные).
По внешнему виду (цвету): черная, желтая или серая, красная, белая или розовая.
По степени раневой экссудации: мало-, средне- и высокоэкссудирующие.
По отношению к полостям тела: проникающие (с повреждением и без повреждения внутренних органов) и непроникающие.
По форме раневой полости: плоская, глубокая.
По форме раны: линейная, округлая, овальная и др., с неровными контурами, циркулярная (для конечностей).
По размерам раны: небольшая (до 50 кв.см), средних размеров (50-200 кв.см), обширная (большая) – свыше 200 кв.см.
По степени контаминации: условно чистые (некоторые операционные раны), бактериально загрязненные (все случайные, боевые и некоторые операционные) и инфицированные (гнойные).
По длительности течения раневого процесса: острые и хронические.
По характеру течения раневого процесса: осложненные и неосложненные.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ**
Диагностические критерии
Жалобы:
· боли в ране конечности и области сустава;
· отек мягких тканей в области повреждения;
· нарушение двигательной функции в конечности и суставе.
Анамнез:
· наличие механического воздействия, режущих и острых предметов, падения, столкновения с транспортными средствами, движущими механизмами в быту, на производстве, в общественных местах, во время спортивных занятий, в учебных заведениях.
Физикальное обследование:
· вынужденное положение конечности;
· отек в области конечности и сустава;
· наличие раны, кровоподтека и гематомы;
· дефекты кожных покровов травматического генеза.
Лабораторные исследования: нет
Инструментальные исследования: нет.
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ**
Диагностические критерии на стационарном уровне**:
Жалобы:
· боли в ране конечности и области сустава;
· отек мягких тканей в области повреждения;
· нарушение двигательной функции в конечности и суставе.
Анамнез:
· наличие механического воздействия, режущих и острых предметов, падения, столкновения с транспортными средствами, движущими механизмами в быту, на производстве, в общественных местах, во время спортивных занятий, в учебных заведениях.
Физикальное обследование:
· вынужденное положение конечности;
· отек в области конечности и сустава;
· наличие раны, кровоподтека и гематомы;
· дефекты кожных покровов травматического генеза.
Лабораторные исследования:
· ОАК;
· ОАМ;
· бактериальное исследование ран (по показаниям).
Инструментальные исследования:
по показаниям – рентгенография, УЗИ, вульнография (контрастное исследование раны)
Диагностический алгоритм: (схема) 
Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ;
· рентгенография конечности и сустава (по показаниям);
Перечень дополнительных диагностических мероприятий:
· пункция сустава (по показаниям);
· УЗИ сустава (по показаниям)
· определение группы крови;
· определение резус-фактора;
· определение глюкозы крови по показаниям (сахарный диабет и т.п.);
· определение времени свертываемости;
· определение длительности кровотечения;
· биохимический анализ крови (по показаниям).
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Амоксициллин (Amoxicillin) |
| Ампициллин (Ampicillin) |
| Ванкомицин (Vancomycin) |
| Гентамицин (Gentamicin) |
| Диклофенак (Diclofenac) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Клавулановая кислота (Clavulanic acid) |
| Парацетамол (Paracetamol) |
| Прокаин (Procaine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефуроксим (Cefuroxime) |
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ**
Тактика лечения:
Немедикаментозное лечение:
· наложение асептической повязки, раневых покрытий.
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Перечень основных лекарственных средств:
Местноанестезирующие препараты:
· прокаин.
Антибиотики:
· по показаниям (цефазолин, ампициллин, амоксициллин, гентамицин)
Нестероидные противовоспалительные средства:
· кетопрофен;
· парацетамол.
Перечень дополнительных лекарственных средств:
· вакцинация против столбняка (по показаниям);
· вакцинация против бешенства (при укушенных ранах).
Показания для консультации специалистов: нет.
Профилактические мероприятия
Профилактика травматизма:
· соблюдение правил техники безопасности в быту и на производстве;
· соблюдение правил дорожного движения;
· соблюдение мер по профилактике уличного травматизма;
· создание безопасной среды на улице, в быту и на производстве (гололедица, установление дорожных знаков и.т.д.);
· проведение информационно-разъяснительной работы среди населения о мерах профилактики травматизма.
Мониторинг состояния пациента**:
ведение первичной медицинской документации (медицинская карта стационарного больного форма №003/у, медицинская карта амбулаторного пациента форма 025/у).
Индикаторы эффективности лечения
· остановка кровотечения;
· заживление раны.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Диагностические мероприятия:
· сбор жалоб и анамнеза, физикальное обследование.
Медикаментозное лечение:
· обезболивание – трамадол, тримеперидин, кеторолак.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ**
Тактика лечения**
При наличии колотых, резаных, размноженных или посттравматических обширных ран конечностей и суставов определяется тактика оперативного лечения:
— поверхностная рана – обработка, санация, наложение первичного кожного шва;
— глубокая рана с повреждением мягко-тканных структур – первичная хирургическая обработка (рассечение, иссечение, восстановление поврежденных структур, дренирование и наложение кожного шва, иммобилизация, противовоспалительная и антибактериальная терапия);
— обширные скальпированные и размноженные раны – первичная хирургическая обработка раны и раневого дефекта, санация, первичная или отсроченная пластика дефекта кожного покрова, восстановление поврежденных структур, дренирование, кожные швы, иммобилизация, противовоспалительная и антибактериальная терапия, трансфузионная терапия (по показаниям).
Немедикаментозное лечение
Режим – постельный или свободный.
Диета – стол №15, наложение повязок и раневых покрытий.
Медикаментозное лечение (по показаниям)
Перечень основных лекарственных средств:
| № | Препарат, формы выпуска | Дозирование | Длительность применения | Уровень доказательности |
| Опиоидные анальгетики | ||||
| 1 | Трамадол | |||
Перечень дополнительных лекарственных средств:
| № | Препарат | Дозирование | Длительность применения | Уровень доказательности |
| Местноанестезирующие препараты: | ||||
| 1 | Прокаин | 0,25%,0,5%, 1%, 2%. Не более 1 грамма. | 1 раз при поступлении пациента в стационар или при обращении в амбулаторно-поликлиническую службу | В |
| Антибиотики (с целью профилактики ИОХИВ) | ||||
| 1 | Цефазолин | 2 г. в/в | 1 раз за 15-30 минут до операции; при хирургических операциях продолжительностью 2 часа и более – дополнительно 1 г во время операции и 1 г через 6-8 часов после операции. | A |
| 3 | Амоксициллин/клавулановая кислота | 1,2г | 1 раз за 15-30 минут до операции однократно или не более 24ч | А |
| 4 | Цефуроксим | 1,5г | 1 раз за 15-30 минут до операции однократно или не более 24ч | |
| 5 | Ванкомицин (при наличии MRSA или аллергии на b-лактамные антибиотики) | 2 г. | 1 раз за 30-60 минут до операции однократно. | А |
Хирургическое вмешательство
Цель проведения вмешательства: восстановление целостности кожных покровов, раневых дефектов и поврежденных анатомических структур.
Показания для проведения вмешательства:
· отрытые раны верхних конечностей;
· открытые раны нижних конечностей;
· открытые раны суставов;
· открытые раневые дефекты кожных покровов;
· травматическая отслойка кожи.
Противопоказания для проведения вмешательства: нет.
Методика проведения вмешательства:
· ПХО (первичная хирургическая обработка раны) и ВХО (вторичная хирургическая обработка раны);
· свободная аутодермопластика расщепленным кожным лоскутом;
· пластика полнослойным кожным лоскутом на питающей ножке методом ротации.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация нейрохирурга (при повреждении нерва и сочетанной травме головного мозга);
· консультация хирурга (при ранении в области грудной клетки и живота);
· консультация сосудистого хирурга (при повреждении сосудов);
· консультация терапевта (при обострении сопутствующих заболеваний терапевтического профиля);
· консультация эндокринолога (при наличии эндокринной патологии).
Показания для перевода в отделение интенсивной терапии и реанимации:
· наличие жизни угрожающего состояния, требующее проведения интенсивной терапии и реанимации.
Индикаторы эффективности:
· остановка кровотечения;
· восстановление кожи и поврежденных анатомических структур;
· заживление раны.
Госпитализация
Показания для плановой госпитализации:
· длительно незаживающие раны конечностей и суставов.
Показания для экстренной госпитализации:
· острое механическое, физическое, химическое или биологическое повреждение кожных покровов и подлежащих к ним тканей конечностей и суставов, наличие глубоких, обширных ран с повреждением мышц, сухожилий, сосудов конечностей и суставов, требующих восстановления поврежденных структур.
Информация
Источники и литература
Информация
| MRC-scale | Medical Research Council Paralysis |
| VAK | вакуум терапия отрицательным давлением |
| VAK | вакуум терапия |
| АЛТ | Аланинаминотрансфераза |
| АО | акционерное общество |
| АСТ | Аспартатаминотрансфераза |
| ДПС | дренажно-промывная система |
| НИИТО | Научно-исследовательский институт травматологии и ортопедии |
| НПВС | нестероидные противовоспалительные средства |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| УВЧ терапия | ультравысокочастотная терапия |
| ЭКГ ИОХИВ | Электрокардиограмма Инфекции области хирургического вмешательства |
Список разработчиков:
1) Баймагамбетов Шалгинбай Абыжанович – доктор медицинских наук, ассоциированный профессор РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии», заместитель директора по клинической работе.
2) Балгазаров Серик Сабыржанович – кандидат медицинских наук РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии» заведующий отделением гнойной травматологии, последствий травм и ожогов.
3) Рамазанов Жанатай Кольбаевич – кандидат медицинских наук РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии», старший научный сотрудник отделения травматологии №4.
4) Тургумбаев Тимур Нуржанович – кандидат медицинских наук РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии», заведующий отделом инновационных технологий.
5) Тулеубаев Берик Еркебуланович – доктор медицинских наук, КГП на ПХВ «Областной центр травматологии и ортопедии имени Профессора Х.Ж. Макажанова» Управление здравоохранения Карагандинской области, заместитель директора по лечебной работе, РГП на ПХВ «Карагандинский государственный медицинский университет» профессор кафедры общей хирургии и травматологии.
6) Ботаев Руслан Сагатович – кандидат медицинских наук ГКП на ПХВ «Городская больница №1» Управление здравоохранения города Астаны, руководитель центра политравмы и восстановительной ортохирургии.
7) Худайбергенова Махира Сейдуалиевна – АО «Национальный научный центр онкологии и трансплантологии» клинический фармаколог.
Конфликт интересов: отсутствует.
Список рецензентов: Дюсупов Ахметкали Зейнолдаевич – доктор медицинских наук, профессор РГП на ПХВ «Государственный медицинский университет города Семей», заведующий кафедрой медицины катастроф.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.