код по мкб 10 гигрома правой кисти
Общая информация
Краткое описание
Коды по МКБ-10:
Д 16.0 Доброкачественные новообразования лопатки и длинных костей верхней конечности
Д 16.1 Доброкачественные новообразования коротких костей верхней конечности
Д 16.2 Доброкачественные новообразования длинных костей нижней конечности
Д 16.3 Доброкачественные новообразования коротких костей нижней конечности
Д 16.7 Доброкачественные новообразования ребер, грудины и ключицы
Д 16.8 Доброкачественные новообразования костей таза, крестца и копчика
Д 16.9 Доброкачественные новообразования костей и суставных хрящей неуточненное
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
3. Костно-хрящевой экзостоз.
Диагностика
Диагностические критерии
Жалобы и анамнез: выявленные во время рентгенологического обследования внутрикостные и исходящие из кости образования.
Физикальное обследование: утолщения кости, пальпируемые костные новообразования, ограничение функции суставов.
Лабораторные исследования: изменений в клинических, биохимических анализах при отсутствии сопутствующей патологии не наблюдается.
Инструментальные исследования: на рентгенограммах кости выявляются внутрикостные или растущие из кости новообразования, вздутие кости.
Минимум обследования при направлении в стационар:
3. Анализ на ВИЧ, гепатиты в случае перенесенных ранее оперативных вмешательств.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров), гематокрит, тромбоциты, свертываемость.
2. Определение остаточного азота, мочевины, общего белка, билирубина, кальция, калия, натрия, глюкозы, АЛТ, АСТ.
3. Определение группы крови и резус-фактора.
4. Общий анализ мочи.
5. Рентгенография пораженных костей в двух проекциях.
6. УЗИ органов брюшной полости по показаниям.
9. ИФА на маркеры гепатитов В, С, Д, ВИЧ по показаниям.
Дополнительные диагностические мероприятия:
1. Анализ мочи по Аддису-Каковскому, по показаниям.
2. Анализ мочи по Зимницкому, по показаниям.
3. Посев мочи с отбором колоний, по показаниям.
4. Рентгенография грудной клетки, по показаниям.
5. ЭхоКГ, по показаниям.
Дифференциальный диагноз
Признак
Доброкачественное новообразование кости
Остеосаркома
Хондросаркома
Отсутствует или в ночное время
Постоянная локальная выраженная боль
Непостоянная тупая боль
Метастазы во все органы
Метастазы в легкое
Вздутие кости, четкие контуры, истончение кортикального слоя, отсутствие периостальной реакции
Слоистые периостозы, нечеткие контуры, реакция надкостницы, лизис кортикального слоя
Узурация кортикального слоя, пятнистость тени, кальцификаты
Лечение
Тактика лечения
Цели лечения: резекция костного новообразования.
Медикаментозное лечение:
3. Обезболивающая терапия в послеоперационном периоде с первых суток (трамадол, кетонал, триган, промедол) по показаниям в возрастной дозировке в течение 1-5 суток.
5. С целью профилактики гипокальциемии препараты кальция (глюконат кальция, кальций-Дз Никомед, кальцид, остеогенон) перорально с 3-5 суток, после операции, в возрастной дозировке по показаниям.
6. Переливание компонентов крови (СЗП, эрмасса одногруппная) интраоперационно и в послеоперационном периоде по показаниям.
Профилактические мероприятия:
— профилактика бактериальной и вирусной инфекции;
— профилактика контрактур и тугоподвижности суставов;
Основные медикаменты:
5. Препараты кальция в таблетках
Дополнительные медикаменты:
1. Препараты железа перорально
2. Растворы глюкозы в\в
3. Раствор NaCl 0,9% в\в
Индикаторы эффективности лечения:
1. Восстановление функционального объема движений в суставах.
Госпитализация
Показания к госпитализации: плановое, наличие утолщения кости, костных наростов, ограничение движений в суставах, болевой синдром.
Гигрома: причины и лечение
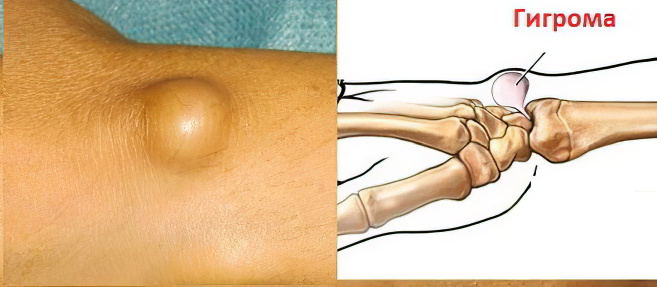
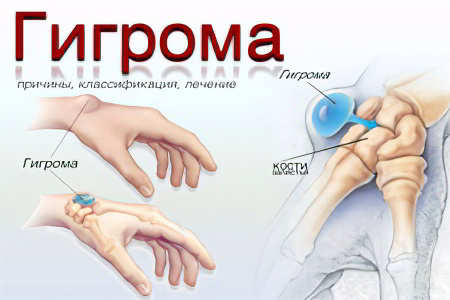
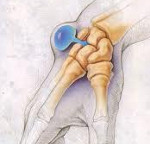
Гигрома – это опухоль, которая располагается рядом с суставами, либо влагалищами сухожилий. Ее излюбленным местом локализации является лучезапястный сустав, кисть, стопа и голеностопный сустав. Опухоль представлена сумкой, в которой содержится серозно-фиброзная, либо серозно-слизистая жидкость. Гигрома – это новообразование доброкачественной природы. По сути, она является кистой.
До настоящего момента времени до конца неизвестны причины появления гигромы, но врачи отмечают, что она часто развивается у кровных родственников, а также у людей, которые неоднократно получали травмы в области суставов.
Если гигрома небольшая, то она не доставляет человеку дискомфорта, но способна ухудшать внешний вид конечности. Когда гигрома крупная, она начинает давить на ткани и нервные окончания, вызывая боль и ухудшая чувствительность той области, в которой она располагается.
Вероятность перерождения гигромы в злокачественную опухоль отсутствует. Это новообразование не несет угрозы для жизни человека. Справиться с ней методами консервативной терапии сложно, чтобы удалить ее, потребуется помощь хирурга.
Гигрома – что это за заболевание?
Гигрома окружена плотной сеткой, которая состоит из соединительнотканных волокон. Внутри нее находится вязкая жидкость. Она по своей консистенции напоминает желе, которое может быть прозрачным или желтым. В этой серозной жидкости часто присутствует фибрин или слизь.
Гигрома всегда имеет связь с влагалищем сухожилия, либо с суставом. Она начинает расти рядом с этими структурами. Некоторые гигромы мягкие, другие – эластичные, а третьи – жесткие и напоминают костную ткань.
Чаще всего такие суставные кисты диагностируют у женщин в молодом возрасте – от 20 до 30 лет. У мужчин гигромы развиваются в 3 раза реже. Они составляют 50% от всех доброкачественных опухолей лучезапястного сустава. Гигромы не опасны для здоровья и жизни человека, но зачастую после их удаления, они образуются вновь. У пожилых людей и у детей кисты формируются редко.
Выделяют два вида гигром – однокамерную и многокамерную гигрому. Внутри гигромы есть особая жидкость с муцином. Само яйцо неэластичное. Бывают также так называемые многокамерные гигромы, которые благодаря своим ответвлениям способны расширяться в тканях.
Код по мкб 10
В международной классификации болезней 10 пересмотра гигрома определяется кодом М71.3. Она относится к категории бурсопатий.
Причины гигромы
Есть мнение, что гигрома – это выпячивание суставной капсулы, либо влагалища сухожилия, которые было ущемлено в области перешейка. На самом деле это не совсем так. Гигромы имеют связь с суставными структурами и с сухожильными влагалищами, их капсула также представлена соединительной тканью. При этом у опухоли есть собственные характерные признаки и особенности строения. Если рассмотреть структуру капсулы под микроскопом, то можно обнаружить, что ее клетки имеют дегенеративные изменения. Поэтому существует теория, что гигрома – это результат перерождения клеток соединительной ткани. Вследствие такого процесса формируются 2 типа клеток. Веретенообразные клетки формируют капсулу гигромы, а сферические клетки наполняются жидкостью, которая в дальнейшем выходит в межклеточное пространство.
Поэтому справиться с гигромой с помощью лекарственных средств не удастся, а операция сопряжена с высокой вероятностью рецидива. При условии, что в зоне поражения сохраняется даже небольшой участок измененной ткани, ее клетки снова начнут делиться, что приведет к повторному формированию опухоли.
До настоящего времени точные причины появления гигромы не установлены. Травматологи придерживаются мнения, что гигрома – это следствие одновременного воздействия на здоровые ткани организма сразу нескольких факторов. В первую очередь, нужно учитывать наследственную предрасположенность к формированию таких кист. Кроме того, есть данные, что около 30% гигром появляются в результате однократно полученной травмы.
Также ученые предполагают, что гигрома развивается из-за повторной травмы и высокой нагрузки на суставной элемент или на сухожилие.
Гигрома может начать свой рост в любом месте, где есть соединительная ткань. Однако чаще всего она образуется именно в дистальных отделах рук и ног.
Гигромы выявляют на таких участках тела, как:
Тыльная сторона лучезапястного сустава. Это излюбленное место локализации кисты.
Ладонная поверхность лучезапястного сустава.
Видео: врач ортопед-травматолог Николай Антонович Карпинский о лечении гигромы запястья:
Симптомы гигромы
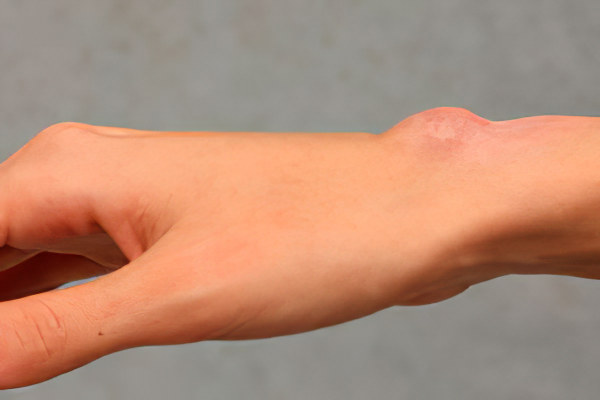
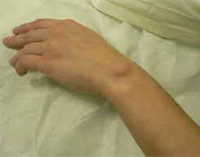
Симптомами гигромы обычно являются ноющие боли, которые увеличиваются, если на нее надавливать. Внешне гигрома имеет вид яйца диаметром от 5 мм до 6 см. Внутри достаточно плотное вещество, однако можно совершенно не ощущать её присутствие и не испытывать или почти не испытывать никакой боли. На работу суставов гигрома не оказывает никакого воздействия.
Хотя воспаление гигромы бывает очень редко, можно сказать, только в исключительных случаях, она имеет очень негативный фактор, а именно увеличивается со временем.
Симптомы гигромы можно выделить следующие:
На ранней стадии развития формируется опухоль небольшого размера. Ее хорошо заметно, так как она возвышается над поверхностью конечности.
Гигрома чаще всего представлена единичным новообразованием, хотя иногда образуется сразу несколько опухолей. Они могут формироваться за небольшой промежуток времени.
Гигрома может быть мягкой, упругой или жесткой.
Границы опухоли четко очерчены.
Гигрома имеет плотную связь с тканями, на которых она располагается.
Кожа над новообразованием свободно смещается.
Если надавить на опухоль, то человек почувствует боль. Она будет резкой.
Гигромы могут болеть даже в состоянии покоя. Это зависит от того, давит ли опухоль на нервные волокна. Боль может быть тупой, может распространяться на окружающие ткани, а может усиливаться только после нагрузок.
Если опухоль формируется под связками, то человек может долгое время не подозревать о ее наличии. Поводом для обращения к доктору становится дискомфорт во время движения конечностью, например, при попытке согнуть кисть.
Чаще всего кожа над опухолью сохраняет обычный цвет и структуру, но иногда она краснеет, становится грубой, шелушится.
После нагрузки на пораженную конечность, опухоль может становиться больше в размерах. Когда рука или стопа отдохнет, гигрома вновь уменьшается.
Скорость роста опухолей различается. Чаще всего они составляют около 3 см в диаметре, хотя иногда могут достигать 6 см.
Сама по себе гигрома не проходит, но в раковую опухоль не трансформируется.
Около 35% гигром имеют бессимптомное течение.
В зависимости от места локализации опухоли будет отличаться симптоматика патологического процесса:
Гигромы, располагающиеся в области лучезапястных суставов, хорошо заметны. Они могут быть не видны, если находятся под связками. В этом случае опухоль проступает только тогда, когда человек сильно сгибает руку. Пациенты редко жалуются на боль и дискомфорт во время движения конечностью.
Если гигрома формируется на тыльной стороне пальцев, то кожа над ними становится тонкой, она будет сильно натянута. Болят такие гигромы только после полученной травмы.
Гигромы, растущие на пальцах со стороны ладони часто имеет крупные размеры, поэтому оказывают давление на нервные волокна и болят. Такие опухоли могут занимать 1-2 фаланги. По симптомам они будут напоминать клинику невралгии. У основания пальцев гигромы появляются редко. Эти новообразования не вырастают больше булавочной головки и болят при надавливании.
Плотные и небольшие гигромы могут появляться на ладони в ее дистальной части. Они напоминают хрящи или косточки. Такие новообразования болят во время совершения различных действий кистью руки.
На ногах гигромы чаще всего располагаются в районе стоп. Боли появляются тогда, когда на опухоль давит обувь. В покое она себя ничем не проявляет.
Диагностика
Диагностика гигромы начинается с осмотра опухоли и с выслушивания жалоб пациента.
Чтобы подтвердить диагноз, больному могут быть назначены такие исследования, как:
Рентгенография. Этот метод позволяет исключить патологию суставов и костной ткани.
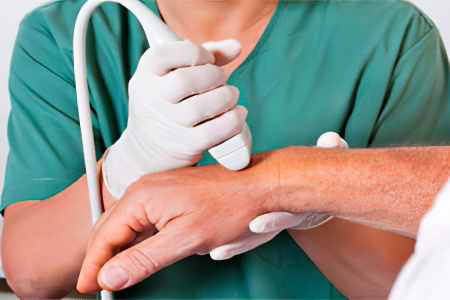
УЗИ дает возможность визуализировать кисту, оценить ее состав. Это самый часто используемый метод диагностики гигромы.
МРТ назначают лишь в том случае, если есть подозрение на узловое новообразование.
Важно отличать гигрому от липомы, атеромы, травматической кисты, костных и хрящевых опухолей.
Методы лечения
Чтобы поставить точный диагноз, из гигромы берут жидкость при помощи пункции. Иногда получается вылечить гигрому при помощи нескольких пункций с ликвидацией всей жидкости. Более радикальное лечение гигромы – это иссечение ганглия.
Операция по удалению гигромы проводится под местной анестезией и имеет среднюю продолжительность в 25 минут. В более запущенных случаях удаление гигромы выполняется под наркозом. Удаление гигромы может проводиться при помощи лазера, эндоскопической техники. Лазер превосходит традиционное лечение не только в эффективности, но в том, что следы операции менее заметны.
Однако те люди, которые опасаются хирургического вмешательства, могут попробовать консервативные методы терапии. Их назначают в том случае, если гигрома воспаляется и болит.
Медикаментозная коррекция
Медикаментозное лечение показано пациентам с воспалением гигромы, которое развивается из-за сдавления окружающих тканей. Случается это в том случае, когда воспаляется сустав или синовиальное влагалище, на котором растет опухоль.
Если воспалительный процесс асептический, то можно обойтись медикаментозной коррекцией.
На такую реакцию будут указывать следующие симптомы:
Боль в области гигромы, которая присутствует на постоянной основе.
Незначительное ограничение подвижности конечностью.
Отсутствие признаков нагноения. Кожа остается неизмененной.
Если воспаление гнойное, то пациенту требуется помощь хирурга. Кроме того, ему назначают антибиотики, которые необходимы для полноценного уничтожения очага инфекции.
На гнойный процесс указывают следующие признаки:
Интенсивные боли в зоне поражения.
Повышение температуры тела до высоких отметок.
Ограничение подвижности суставов или сухожилия.
Кожный дефект, через который в опухоль попали бактерии.
Методы лечения при асептическом воспалении:
Они уменьшают уровень биологических веществ, которые отвечают за степень выраженности воспаления, а также блокируют фермент циклооксигеназы 1 и 2.
Нимесил – препарат общего действия.
По 1 порошку 2 раза в день после приема пищи. Принимают препарат внутрь. Лечение должно длиться не более недели.
Диклофенак – препарат для местного лечения.
Мазь наносят тонким слоем на область воспаления и растирают. Используют препарат 1-2 раза в 24 часа. Лечебный курс – 1-2 недели.
Они блокируют выработку гистамина в тканях, укрепляют оболочку мастоцитов. Макрофаги быстрее захватывают и разрушают гистамин.
Клемастин – препарат общего действия.
Принимают по 1 таблетке 2 раза в день. Лечение должно продолжаться 7-10 дней.
Гистан – препарат для местного нанесения.
Препарат наносят на область воспаления слоем в 1-2 см 2-4 раза в день. Ограничение по возрасту: дети младше 2 лет.
Снимают воспаление и подавляют иммунитет.
Дипросалик – препарат для местного нанесения.
Наносят на кожу тонким слоем, не втирают. Используют мазь 2 раза в сутки, не дольше недели.
Перед началом лечения нужно проконсультироваться с доктором. Врач подберет адекватную дозу и укажет срок лечения.
Физиопроцедуры при лечении гигромы
Физиопроцедуры позволяют избавиться от асептического воспаления опухоли:
В ходе процедуры ткани прогреваются на необходимую глубину, что способствует снятию воспаления, улучшению кровоснабжения и ускорению регенерации тканей.
Назначают по 8-10 процедур, которые выполняют каждый день. Длительность одного сеанса 10-12 минут.
Процедура способствует расслаблению мышц, улучшает циркуляцию крови в области поражения, способствует насыщению тканей кислородом, снятию воспаления, ускорению заживления.
Назначают по 8-10 процедур, которые выполняют каждый день. Длительность одного сеанса 8-10 минут.
Воспаление будет купировано за счет прогревания тканей.
Назначают по 10 процедур, которые выполняют каждый день или через день. Длительность одного сеанса 10-15 минут.
Ванны с содой и солью
Процедура способствует уменьшению воспалительной реакции, рассасыванию спаек и стриктур, разработке контрактур.
Назначают по 15-30 процедур, которые выполняют каждый день. Длительность одного сеанса 15-20 минут. Температура воды должна быть от 36 до 40 °C, а концентрация соли в растворе – 20%.
Выполнение пункции гигромы
Пункция позволяет на какое-то время уменьшить размеры опухоли, но полностью избавиться от нее не удастся. Эту процедуру проводят в том случае, если гигрома болит, но человеку в силу каких-то обстоятельств нельзя сделать операцию.
Для начала кожу пациента обрабатывают обеззараживающим составом, после чего в кисту вводят иглу под углом 30 °C. Жидкость отсасывают, пока опухоль полностью не спадет. Чтобы немного снизить риск повторного развития гигромы во время выполнения пункции возможно введение склерозирующих растворов. Однако гарантировать положительный эффект на 100% невозможно. При таком лечении повышается вероятность того, что вводимый состав попадет в полость сустава или влагалища сухожилия. Это может привести к формированию спаек и ограничению движений конечности.
Пункция может быть проведена не только с лечебной, но и с диагностической целью, так как позволяет изучить жидкость, которая наполняла кисту.
Оперативное вмешательство
Вероятность рецидива болезни после проведенной операции составляет 20%. Хирургическое вмешательство позволяет удалить гигрому с минимальным повреждением окружающих тканей. Чаще всего операцию назначают в том случае, когда гигрома доставляет пациенту эстетический дискомфорт.
К прочим показаниям относят:
Давление гигромы на сосуды и нервные волокна.
Ухудшение подвижности суставов.
Высокая вероятность разрыва опухоли.
Воспаление гигромы на фоне бурсита или тендовагинита.
Если показатели крови в норме и человек в целом здоров, то его направляют на операцию. Чаще всего достаточно местного обезболивания, хотя иногда применяют ингаляционный наркоз закисью азота. Утром, в день предстоящего вмешательства, пациенту назначают антибиотик широкого спектра действия.
Кожу в области гигромы обеззараживают, после чего делают разрез. Он может быть выполнен по диагонали через верх гигромы, либо у ее основания. Капсулу выделяют, находят ее основание и пересекают его. Затем накладывают швы, либо просто затягивают раны, если разрез был небольшой.
Как правило, на 5-7 день после операции швы снимают, за это время рана полностью затягивается. Работоспособность конечности будет полностью восстановлена на 10-14 день. Чтобы минимизировать вероятность формирования спаек, нужно выполнять лечебную гимнастику. Конкретные упражнения порекомендует доктор. Также разрешено массировать ткани, которые находятся на некотором расстоянии от рубца. Выполнять все действия нужно осторожно, чтобы не сместить швы.
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
Наши авторы
Гигрома – это осумкованное опухолевидное образование, наполненное серозно-фибринозной или серозно-слизистой жидкостью. Располагается рядом с суставами или сухожильными влагалищами. Небольшие гигромы обычно не причиняют никаких неудобств, кроме эстетических. При их увеличении или расположении рядом с нервами появляются боли; в некоторых случаях возможно нарушение чувствительности. Патология диагностируется с учетом данных анамнеза и физикального осмотра. Консервативная терапия малоэффективна, рекомендуется хирургическое лечение – удаление гигромы.
МКБ-10
Общие сведения
Гигрома (от греч. hygros – жидкий, oma – опухоль ) – доброкачественная кистозная опухоль, состоящая из плотной стенки, образованной соединительной тканью, и вязкого содержимого. Содержимое по виду напоминает прозрачное или желтоватое желе, а по характеру представляет собой серозную жидкость с примесью слизи или фибрина. Гигромы связаны с суставами или сухожильными влагалищами и располагаются поблизости от них. В зависимости от локализации могут быть либо мягкими, эластичными, либо твердыми, по плотности напоминающими кость или хрящ.
Гигромы составляют примерно 50% от всех доброкачественных опухолей лучезапястного сустава. Прогноз при гигромах благоприятный, однако, риск развития рецидивов достаточно высок по сравнению с другими видами доброкачественных опухолей. У женщин гигромы наблюдаются почти в три раза чаще, чем у мужчин. При этом подавляющая часть случаев их возникновения приходится на молодой возраст – от 20 до 30 лет. У детей и пожилых людей гигромы развиваются достаточно редко.
Причины гигромы
Причины развития патологии до конца не выяснены. В травматологии и ортопедии предполагается, что гигрома возникает под действием нескольких факторов. Установлено, что такие образования чаще появляются у кровных родственников, то есть, имеет место наследственная предрасположенность. Чуть более, чем в 30% случаев, возникновению гигромы предшествует однократная травма. Многие исследователи считают, что существует связь между развитием гигромы и повторной травматизацией или постоянной высокой нагрузкой на сустав или сухожилие.
Теоретически гигрома может появиться в любом месте, где есть соединительная ткань. Однако на практике гигромы обычно возникают в области дистальных отделов конечностей. Первое место по распространенности занимают гигромы на тыльной поверхности лучезапястного сустава. Реже встречаются гигромы на ладонной поверхности лучезапястного сустава, на кисти и пальцах, а также на стопе и голеностопном суставе.
Патанатомия
Широко распространена точка зрения, что гигрома представляет собой обычное выпячивание неизмененной суставной капсулы или сухожильного влагалища с последующим ущемлением перешейка и образованием отдельно расположенного опухолевидного образования. Это не совсем верно.
Гигромы действительно связаны с суставами и сухожильными влагалищами, а их капсула состоит из соединительной ткани. Но есть и различия: клетки капсулы гигромы дегенеративно изменены. Предполагается, что первопричиной развития такой кисты является метаплазия (перерождение) клеток соединительной ткани. При этом возникает два вида клеток: одни (веретенообразные) образуют капсулу, другие (сферические) наполняются жидкостью, которая затем опорожняется в межклеточное пространство.
Именно поэтому консервативное лечение гигромы не обеспечивает желаемого результата, а после операций наблюдается достаточно высокий процент рецидивов. Если в области поражения остается хотя бы небольшой участок дегенеративно измененной ткани, ее клетки начинают размножаться, и болезнь рецидивирует.
Симптомы гигромы
Вначале в области сустава или сухожильного влагалища возникает небольшая локализованная опухоль, как правило, четко заметная под кожей. Обычно гигромы бывают одиночными, но в отдельных случаях наблюдается одновременное или почти одновременное возникновение нескольких гигром. Встречаются как совсем мягкие, эластичные, так и твердые опухолевидные образования. Во всех случаях гигрома четко отграничена. Ее основание плотно связано с подлежащими тканями, а остальные поверхности подвижны и не спаяны с кожей и подкожной клетчаткой. Кожа над гигромой свободно смещается.
При давлении на область гигромы возникает острая боль. В отсутствие давления симптомы могут различаться и зависят от размера опухоли и ее расположения (например, соседства с нервами). Возможны постоянные тупые боли, иррадиирующие боли или боли, появляющиеся только после интенсивной нагрузки. Примерно в 35% случаев гигрома протекает бессимптомно. Достаточно редко, когда гигрома расположена под связкой, она может долгое время оставаться незамеченной. В таких случаях пациенты обращаются к врачу из-за болей и неприятных ощущений при сгибании кисти или попытке обхватить рукой какой-то предмет.
Кожа над гигромой может как оставаться неизмененной, так и грубеть, приобретать красноватый оттенок и шелушиться. После активных движений гигрома может немного увеличиваться, а затем в покое снова уменьшаться. Возможен как медленный, почти незаметный рост, так и быстрое увеличение. Обычно размер опухоли не превышает 3 см, однако в отдельных случаях гигромы достигают 6 см в диаметре. Самостоятельное рассасывание или самопроизвольное вскрытие невозможно. При этом гигромы никогда не перерождаются в рак, прогноз при них благоприятный.
Отдельные виды гигром
Гигромы в области лучезапястного сустава обычно возникают на тыльной стороне, по боковой или передней поверхности, в области тыльной поперечной связки. Как правило, они хорошо заметны под кожей. При расположении под связкой опухолевидное образование иногда становится видимым только при сильном сгибании кисти. Большинство таких гигром протекает бессимптомно и лишь у некоторых пациентов возникает незначительная боль или неприятные ощущения при движениях. Реже гигромы появляются на ладонной поверхности лучезапястного сустава, почти в центре, чуть ближе к лучевой стороне (стороне большого пальца). По консистенции могут быть мягкими или плотноэластичными.
На тыльной стороне пальцев гигромы обычно возникают в основании дистальной фаланги или межфалангового сустава. Кожа над ними натягивается и истончается. Под кожей определяется небольшое плотное, округлое, безболезненное образование. Боли появляются только в отдельных случаях (например, при ушибе).
На ладонной стороне пальцев гигромы образуются из сухожильных влагалищ сгибателей. Они крупнее гигром, расположенных на тыльной стороне, и нередко занимают одну или две фаланги. По мере роста гигрома начинает давить на многочисленные нервные волокна в тканях ладонной поверхности пальца и нервы, расположенные по его боковым поверхностям, поэтому при такой локализации часто наблюдаются сильные боли, по своему характеру напоминающие невралгию. Иногда при пальпации гигромы выявляется флюктуация. Реже гигромы возникают у основания пальцев. В этом отделе они мелкие, величиной с булавочную головку, болезненные при надавливании.
В дистальной (удаленной от центра) части ладони гигромы также возникают из сухожильных влагалищ сгибателей. Они отличаются небольшим размером и высокой плотностью, поэтому при осмотре их иногда путают с хрящевыми или костными образованиями. В покое обычно безболезненны. Боль появляется при попытке крепко обхватить твердый предмет, что может мешать профессиональной деятельности и доставлять неудобства в быту.
На нижней конечности гигромы обычно появляются в области стопы (на тыльной поверхности плюсны или пальцев) или на передне-наружной поверхности голеностопного сустава. Как правило, они безболезненны. Боли и воспаление могут возникать при натирании гигромы обувью. В отдельных случаях болевой синдром появляется из-за давления гигромы на расположенный поблизости нерв.
Диагностика
Обычно диагноз гигрома выставляется на основании анамнеза и характерных клинических проявлений. Для исключения костно-суставной патологии может быть назначена рентгенография. В сомнительных случаях выполняют УЗИ, магнитно-резонансную томографию или пункцию гигромы. Ультразвуковое исследование дает возможность не только увидеть кисту, но и оценить ее структуру (однородная или наполненная жидкостью), определить, есть ли в стенке гигромы кровеносные сосуды и т. д. При подозрении на узловые образования пациента могут направить на магнитно-резонансную томографию. Данное исследование позволяет точно определить структуру стенки опухоли и ее содержимого.
Дифференциальная диагностика гигромы проводится с другими доброкачественными опухолями и опухолевидными образованиями мягких тканей (липомами, атеромами, эпителиальными травматическими кистами и т. д.) с учетом характерного места расположения, консистенции опухоли и жалоб больного. Гигромы в области ладони иногда приходится дифференцировать с костными и хрящевыми опухолями.
Лечение гигромы
Консервативное лечение
Лечением патологии занимаются хирурги и травматологи-ортопеды. В прошлом гигрому пытались лечить раздавливанием или разминанием. Ряд врачей практиковали пункции, иногда – с одновременным введением энзимов или склерозирующих препаратов в полость гигромы. Применялось также физиолечение, лечебные грязи, повязки с различными мазями и пр. Некоторые клиники используют перечисленные методики до сих пор, однако эффективность такой терапии нельзя назвать удовлетворительной.
Хирургическое лечение
Процент рецидивов после консервативного лечения достигает 80-90%, в то время как после оперативного удаления гигромы рецидивируют всего в 8-20% случаев. Исходя из представленной статистики, единственным эффективным методом лечения на сегодняшний день является хирургическая операция. Показания для хирургического лечения:
Особенно рекомендовано хирургическое вмешательство при быстром росте гигромы, поскольку иссечение крупного образования сопряжено с рядом трудностей. Гигромы нередко располагаются рядом с нервами, сосудами и связками. Из-за роста опухоли эти образования начинают смещаться, и ее выделение становится более трудоемким. Иногда хирургическое вмешательство выполняют в амбулаторных условиях. Однако во время операции возможно вскрытие сухожильного влагалища или сустава, поэтому пациентов лучше госпитализировать.
Операция обычно проводится под местным обезболиванием. Конечность обескровливают, накладывая резиновый жгут выше разреза. Обескровливание и введение анестетика в мягкие ткани вокруг гигромы позволяет четче обозначить границу между опухолевидным образованием и здоровыми тканями. При сложной локализации гигромы и образованиях большого размера возможно использование наркоза или проводниковой анестезии. В процессе операции очень важно выделить и иссечь гигрому так, чтобы в области разреза не осталось даже небольших участков измененной ткани. В противном случае гигрома может рецидивировать.
Опухолевидное образование иссекают, уделяя особое внимание его основанию. Внимательно осматривают окружающие ткани, при обнаружении выделяют и удаляют маленькие кисты. Полость промывают, ушивают и дренируют рану резиновым выпускником. На область раны накладывают давящую повязку. Конечность обычно фиксируют гипсовой лонгетой. Иммобилизация особенно показана при больших гигромах в области суставов, а также при гигромах в области пальцев и кисти. Выпускник удаляют через 1-2 суток с момента операции. Швы снимают на 7-10 сутки.
В последние годы наряду с классической хирургической методикой иссечения гигромы многие клиники практикуют ее эндоскопическое удаление. Преимуществами данного способа лечения являются небольшой разрез, меньшая травматизация тканей и более быстрое восстановление после операции.