код мкб остеомиелит нижней челюсти 10 у взрослых
Остеомиелит (M86)
[код локализации см. выше]
При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B98).
Костная инфекция БДУ
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Острый остеомиелит
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Чаще всего встречается острый остеомиелит. У взрослых он обычно проявляется лихорадкой и симптомами интоксикации в течение нескольких дней, а также локализованной болью в позвоночнике или конечностях. Подострый и хронический остеомиелит обычно развиваются в результате травмы или инфекции близлежащих тканей. Боль длится дольше и имеет менее четкую локализацию, чем при остром остеомиелите, а общих симптомов часто не бывает, или они выражены слабо.
Лабораторная диагностика
Дифференциальный диагноз
Лечение
Устранение очага инфекции, восстановление анатомии и функции пораженного сегмента, удаление внутренних и внешних ортопедических устройств, имплантатов, трансплантатов, секвестрнекрэктомия пораженного участка кости с замещением образовавшейся полости мягкими тканями ауто- (алло-, гетеро) костными трансплантатами, синтетическими материалами, замещение дефектов костной ткани после тотальной резекции остеомиелитического очага.
В случаях поздней диагностики остеомиелита выраженные деструктивные изменения в костной ткани, очаги сниженного кровотока и некроза создают благоприятные условия для размножения анаэробных микроорганизмов. При этом в комплекс антибактериальной терапии дополнительно включают активные в отношении анаэробов препараты группы метронидазола (флагил, трихопол) из расчета 7,5 мг/кг 3 раза в сутки.
Противовоспалительные методы физиотерапевтического лечения остеомиелита: УВЧ-терапия, инфракрасная лазеротерапия, гипербарическая оксигенация.
При хроническом остеомиелите прогноз для жизни можно считать благоприятным, очень редко хирургические вмешательства заканчиваются летально.
Число умерших в результате осложнений хронического остеомиелита (преимущественно амилоидоза паренхиматозных органов и последствий малигнизации) тоже невелико, хотя в поздние сроки болезни амилоидоз внутренних органов встречается чаще. Выздоровление больного, полное восстановление функции опорно-двигательного аппарата всецело зависят от эффективности лечения. Можно утверждать, что только при хирургическом лечении хронического остеомиелита удается достичь выздоровления.
Препараты (действующие вещества), применяющиеся при лечении
| Амикацин (Amikacin) |
| Линкомицин (Lincomycin) |
| Метронидазол (Metronidazole) |
| Офлоксацин (Ofloxacin) |
| Пефлоксацин (Pefloksatsina) |
| Фузидовая кислота (Fusidic acid) |
| Цефалексин (Cefalexin) |
| Цефтриаксон (Ceftriaxone) |
| Ципрофлоксацин (Ciprofloxacin) |
Группы препаратов согласно АТХ, применяющиеся при лечении
Госпитализация
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Указание на отсутствие конфликта интересов: отсутствует.
Условия пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 5 лет, либо при поступлении новых данных по диагностике и лечению соответствующего заболевания, состояния или синдрома.
Что такое остеомиелит челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дунаевской Н. В., стоматолога-ортопеда со стажем в 14 лет.
Определение болезни. Причины заболевания
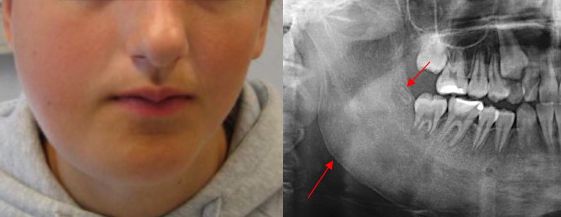
Остеомиелит челюсти (osteomyelitis of the jaws) — это гнойно-некротический процесс, который развивается в кости и костном мозге челюсти с вовлечением окружающих мягких тканей. Другое название заболевания — «некроз челюсти».
При острой форме остеомиелита в области повреждённого зуба возникает боль, которая усиливается при надавливании на челюсть. Наблюдается выраженный отёк, покраснение и припухлость, лицо становится несимметричным. Пациент жалуется на головные боли и общую слабость, температура тела повышается до 39 °C.
Распространённость
Выделяют следующие виды остеомиелита челюсти:
Согласно статистике, 15 % больных остеомиелитом поступают в отделение в состоянии алкогольного опьянения и при опросе указывают на частый приём алкогольных напитков, 13 % сейчас или в прошлом употребляли наркотики, следовательно страдают иммунодефицитами.
У 45,7 % больных остеомиелитом, поступивших в стационар, выявлено обострение хронического процесса и нагноение мягких тканей, из которых 47,6 % случаев составляют флегмоны, а 52,4 % — абсцессы.
Причины остеомиелита челюсти
Симптомы остеомиелита челюсти
Симптомы зависят от типа остеомиелита, течения болезни и степени поражения тканей.
Симптомы острой формы остеомиелита подразделяются на два вида:
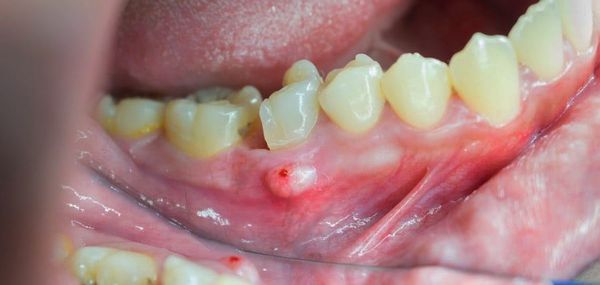
После острой стадии наступает подострая. На десне образуется гнойничок или свищ, через который гнойные выделения и воспалительная жидкость выходят наружу.
Затем боль утихает, но очаг инфекции остаётся, поэтому сохраняется высокая температура и нарастает слабость. Если в этот период не обратиться к врачу, то инфекция распространится по всему организму и человек может погибнуть.
Хроническая форма длится от нескольких месяцев до нескольких лет. Описанные выше симптомы то появляются, то стихают или даже полностью исчезают. При длительном течении болезни зубы становятся подвижными, челюсть утолщается и могут измениться контуры лица.
Патогенез остеомиелита челюсти
Выделяют три теории происхождения остеомиелита:
Остальные причины — травмы, аллергия, стрессы, нарушение функции височно-нижнечелюстного сустава — провоцируют развитие остеомиелита без хронического воспаления в зубе. Такой остеомиелит можно отнести к неодонтогенному: травматическому и аллергическому. Но и в этом случае заболевание развивается на фоне нарушенного движения крови по сосудам, ухудшения её свёртываемости и гнойно-некротических процессов.
Классификация и стадии развития остеомиелита челюсти
Остеомиелит классифицируют в зависимости от распространённости, источника инфицирования и рентгенологических признаков.
Виды остеомиелита челюсти
Стадии остеомиелита челюстей
Осложнения остеомиелита челюсти
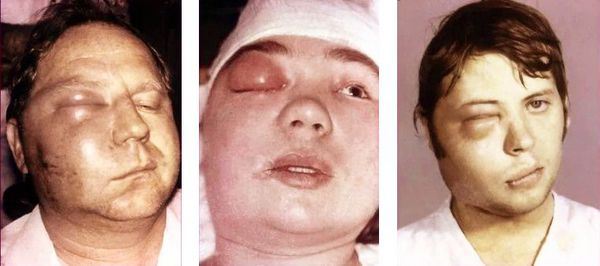
Среди осложнений остеомиелита можно выделить местные и общие. Местные возникают непосредственно в полости рта, а общие затрагивают весь организм. Общие осложнения приводят к тяжёлым последствиям, долго лечатся и иногда заканчиваются гибелью пациента.
Местные осложнения:
Общие осложнения:
Диагностика остеомиелита челюсти
Диагностика заболевания включает:
Сбор жалоб
Пациенты обычно жалуются на слабость, недомогание, плохое самочувствие и высокую температуру тела. Они отмечают, что зуб стал подвижным, нарушилась речь, трудно открывать рот и принимать пищу. Некоторые пациенты указывают на отёк лица с «больной» стороны.
Осмотр
При осмотре полости рта заметны покраснение и отёк слизистой оболочки в области больного зуба и близлежащих тканей. Зуб разрушен, подвижен при пальпации, боль усиливается при постукивании по нему. Подвижными и болезненными также могут быть несколько неповреждённых зубов в зоне поражения.
Лабораторные исследования
Инструментальные методы диагностики
Компьютерная томография (КТ) — самый информативный метод диагностики остеомиелита челюсти. Это 3D-исследование, которое позволяет определить очаг инфекции и степень выраженности воспаления, его длительность и характер. С помощью КТ можно выявить не только крупные, но и мелкие образования, единичные и групповые, а также проанализировать, насколько далеко распространилась инфекция.
Рентгенография в первую неделю, как правило, не выявляет изменения в кости — в этот период воспалена только верхушка корня зуба. К концу второй недели кость разрушается и становится прозрачнее.
Дифференциальная диагностика
Лечение остеомиелита челюсти
Лечение острого и подострого остеомиелита
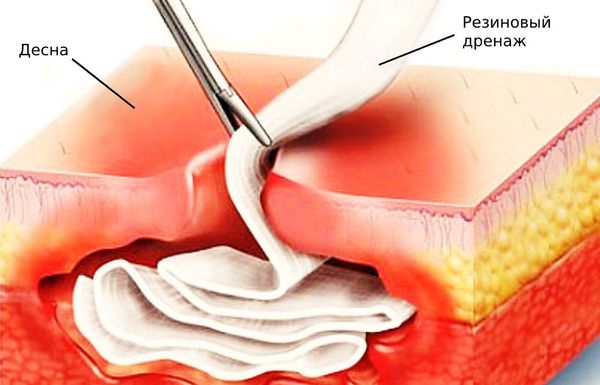
При первом посещении срочно удаляют запущенный повреждённый зуб. Затем полость рта тщательно промывают антибиотиками. Это необходимо сделать, чтобы убрать из раны микробов и гной.
В следующие дни рану обрабатывают дезинфицирующими средствами и вводят инъекции противомикробных препаратов. С их помощью удаётся воздействовать непосредственно на очаг инфекции и не дать ей распространиться. В дополнение к основному лечению применяют питательные составы с витаминами С и группы В.
На подострой стадии болезни важно сдержать распространение инфекции и не дать воспалению перейти на окружающие ткани.
Для этого применяют:
Также в кровоток вводят витаминные комплексы и препараты, очищающие организм от микробов и продуктов их жизнедеятельности. Конкретные лекарства и дозировки подбирает лечащий врач.
Лечение хронического остеомиелита
Чтобы помочь организму бороться с инфекцией, дополнительно принимают антибиотики в таблетках. Чаще всего назначают Метронидазол и усиливают его эффект препаратами из группы цефалоспоринов 3–4-го поколения.
Также ротовую полость ежедневно обрабатывают бактерицидными средствами, применяют капельницы с витаминами и плазмозамещающими жидкостями, которые очищают организм от токсинов.
Дополнительно рекомендовано полоскать рот настоями ромашки, зверобоя, мяты и окопника. Фитосредства уменьшают воспаление, ускоряют выздоровление и практически не имеют побочных эффектов.
Прогноз. Профилактика
Самым непредсказуемым является гематогенный остеомиелит. Развитие всех других форм, как правило, можно предотвратить. Для этого достаточно придерживаться простых правил:
Хронический остеомиелит
Общая информация
Краткое описание
Остеомиелит — гнойно-некротический процесс, развивающийся в кости и костном мозге, а также в окружающих их мягких тканях, вызываемый пиогенными бактериями или микобактериями.
Коды по МКБ-10:
М86 Остеомиелит;
М86.0 Острый гематогенный остеомиелит;
М86.1 Другие формы острого остеомиелита;
М86.2 Подострый остеомиелит;
М86.3 Хронический многоочаговый остеомиелит;
М86.4 Хронический остеомиелит с дренированным синусом;
М86.5 Другие хронические гематогенные остеомиелиты;
М86.6 Другой хронический остеомиелит;
М86.8 Другой остеомиелит (абсцесс Броди);
М86.9 Остеомиелит неуточненный
Дата разработки протокола: 2013 год.
Категория пациентов: больные с острым и хроническим остеомиелитом, гематогенный остеомиелит.
Пользователи протокола: травматологи, ортопеды, хирурги стационаров и поликлиник, врачи общей практики.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация остеомиелита
По течению:
— острый остеомиелит;
— хронический остеомиелит.
По механизму возникновения:
— эндогенный (Гематогенный остеомиелит);
— экзогенный (посттравматический, постоперационный, огнестрельный);
— контактно-компрессионный остеомиелит (нейрогенного характера).
По клинической стадии:
— острый остеомиелит (2-3 недели);
— подострый остеомиелит (3-4 недели);
— хронический остеомиелит (свыше 4-х недель).
Атипичные формы (первично-хронический остеомиелит):
— абсцесс Броди;
— склерозирующий остеомиелит Гарре;
— альбуминозный остеомиелит Оллье.
Осложнения остеомиелита:
а) местные:
-патологические переломы;
— дефект костей;
-деформация костей;
— ложный сустав;
-анкилоз;
-малигнизация стенок свища;
-флегмона;
-гнойные артриты;
-остеомиелитические язвы;
б) общие:
-сепсис;
-амилоидоз почек;
-дистрофические изменения внутренних органов.
По характеру прогрессирования деструктивного процесса выделяют:
— текущий остеомиелит (как продолжение острого) с не закрывающимся свищом, полостями распада, секвестрами, интоксикацией. Поддерживается постоянная активность процесса. Но, поскольку отток гноя не нарушен, обострений, как таковых, не происходит;
— рецидивирующий остеомиелит с частыми (ремиссия менее 6 месяцев) и продолжительными (более 2-х месяцев) обострениями;
— рецидивирующий остеомиелит с обострениями средней частоты (ремиссия от 6 месяцев до 1 года) и продолжительности (от 1 до 2-х месяцев);
— рецидивирующий остеомиелит с редкими (ремиссия от 1 до 3-х лет) и непродолжительными (менее 1 месяца) обострениями. В отличие от первых двух клинических форм даже в период обострения свищи открываются не всегда, клиническая картина обострения стерта;
— остеомиелит в периоде клинического излечения (затихший остеомиелит) с отсутствием клинических, рентгенологических и лабораторных признаков активности процесса свыше 3-х лет.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень обязательных диагностических мероприятий до плановой госпитализации:
1. Общий анализ крови
2. Общий анализ мочи
3. Микрореакция
4. Биохимический анализ крови (АЛТ, АСТ, креатинина, мочевины, общего белка, глюкозы, билирубина)
5. Бактериологическое исследование отделяемого из свища, с установкой чувствительности к антибиотикам
6. Рентгенография пораженного сегмента
7. ЭКГ
8. HbsAg, Anti-HCV
9. Анализ крови на ВИЧ
Перечень дополнительных диагностических мероприятий до плановой госпитализации:
1. Фистулография при наличии свища
Перечень основных диагностических мероприятий в стационаре до/после оперативных вмешательств:
1. Общий анализ крови
2. Общий анализ мочи
3. Группа крови, резус- фактор
4. Развернутая коагулограмма
5. Биохимический анализ крови (белковые фракции, креатинин, АЛТ, АСТ, сахар крови)
6. Бактериологическое исследование отделяемого из свища, ран и синовиальной жидкости с определением чувствительности к антибиотикам
7. Рентгенография, фистулография
Перечень дополнительных диагностических мероприятий в стационаре до/после оперативных вмешательств:
1. КТ, МРТ, контрастная КТ (по показаниям)
2. Тропонины, BNP (по показаниям)
3. Д-димер, гомоцистеин (по показаниям)
4. Иммунограмма (по показаниям)
5. Цитокиновый профиль (интерлейкин-6,8, ФНО-α) (по показаниям)
6. Маркеры сепсиса (прокальцитонин) (по показаниям)
7. Кровь на стерильность (по показаниям)
8. Кровь на мочевую кислоту (по показаниям)
9. Содержание С-реактивного белка (С-РБ), ревматоидного фактора
10. ИФА на ЗППП (хламидии, трихомонады)
Диагностические критерии
Жалобы и анамнез:
Жалобы: повышение температуры тела, ноющая (пульсирующая, распирающая) боль в области поражения, нарушение функций конечностей, наличие свищевых ран
В анамнезе: наличие острого, гематогенного или травматического остеомиелита.
Физикальное обследование:
— один или несколько длительно незаживающих свищей с гнойным отделяемым;
— костная деформация;
— наличие старых рубцов в области пораженного сегмента;
— гиперемию кожи, повышение местной температуры;
— отек в области поражения;
— при обострении – боль усиливается, повышается температура тела, развивается гиперемия вокруг очага.
Лабораторные исследования: В анализе крови определяется лейкоцитоз со сдвигом влево, ускорение СОЭ.
Инструментальные исследования:
1. На рентгенограмме пораженного сегмента определяются изменения, типичные для остеомиелита: смазанность кости, радиарная исчерченность, разволокнение костных перекладин, бахромчатый периостит, образование полости с секвестрами. Костномозговой канал на рентгенограммах сужен (или не выявляется), вздут.
2. Рентгенографические данные при остром гематогенном остеомиелите определяются поэтапно через 2 недели после начала заболевания:
— сначала наблюдается отслойка надкостницы с признаками периостита;
— затем появляются зоны разрежения костной ткани в области метафиза;
— через 2-4 месяца обнаруживаются секвестры и секвестральные полости.
3. При фистулографии с рентгеноконтрастным веществом определяется: заполнение костных полостей и окружающих мягких тканей контрастом.
4. Применение ультразвукового исследования позволяет выявить распространение воспалительного процесса в мягких тканях, диагностировать параоссальные гнойники и секвестры.
5. Ангиографию используют для выявления аваскулярных фрагментов кости и подозрении на флеботромбоз при проведении дифференциальной диагностики.
6. Бактериологическое исследование служит для качественной оценки микробного состава воспаления. В большинстве случаев ХО высевается золотистый стафилококк, протей, синегнойная палочка, энтеробактерии, реже анаэробы.
В клиническом течении ХО выделяют 3 фазы:
1. окончательный переход в хроническое воспаление;
2. ремиссия;
3. рецидив воспаления.
Переход остеомиелита в хроническую стадию характеризуется улучшением состояния и сопровождается заметными переменами в области остеомиелитического очага. Образуются секвестры – основной клинический признак перехода в ХО.
Выделяют следующие основные виды секвестров:
— Кортикальный (корковый) – некроз тонкой костной пластинки под надкостницей;
— Центральный (внутренний) – некроз эндостальной поверхности кости;
— Проникающий некроз всей толщи компактного слоя на ограниченном по окружности участке кости;
— Тотальный некроз трубчатой кости по всей окружности на значительном протяжении;
— Циркулярный (венечный) – некроз диафиза по всей окружности на небольшом протяжении;
— Губчатый – некроз спонгиозной ткани длинных трубчатых или плоских костей.
Обострение остеомиелита нередко связано с закрытием свищей и клинически напоминает острый остеомиелит с менее частым воспалением мягких тканей и менее выраженной интоксикацией.
Рецидивом следует считать утяжеление основных симптомов, а также появление типичных осложнений, таких как абсцесс, флегмона мягких тканей,артрит.
Показания для консультации специалистов:
— Терапевт, онколог, фтизиоостеолог, эндокринолог при наличии показаний.
Дифференциальный диагноз
Дифференциальный диагноз проводится между гематогенным и посттравматическим остеомиелитом (таблица 1).
Лечение
Цели лечения:
-ликвидация очага хронического воспаления кости и замещение образовавшегося дефекта в кости и мягких тканях;
— достижение стойкой ремиссии.
Тактика лечения
Немедикаментозное лечение:
— режим в зависимости от тяжести состояния – 1, 2, 3;
— диета – 11, другие виды диет назначаются в зависимости от сопутствующей патологии.
Медикаментозное лечение:
Является многокомпонентным и включает:
— коррекцию анемии и гипопротеинемии (эритроцитарная масса, плазма, альбумин);
— поддержание объема циркулирующей крови и улучшение периферического кровообращения (инфузии декстранов);
— коррекцию электролитного баланса и кислотно-щелочного состояния (растворы электролитов, натрия гидрокарбонат);
— детоксикационную терапию: коллоидные растворы (декстран) и кристаллоидные растворы (натрия хлорид и т.д.) – применяют в нетяжелых случаях. При тяжелом течении применяются также методы экстракорпоральной детоксикации – гемосорбция, плазмаферез, ультрафиолетовое и лазерное облучение крови;
— иммунокоригирующую терапию;
— антибактериальную и противогрибковую терапию. Длительность лечения антибиотиками в зависимости от тяжести процесса может составлять 1—2 месяца, т.к. часто возникает необходимость в проведении 2—3 и более курсов антибиотикотерапии без перерыва.
При проведении антибактериальной терапии базовым препаратом начальной терапии являются линкомицин, гентамицин. В дальнейшем при определении характера возбудителя и его чувствительности к антибактериальному препарату проводится коррекция терапии.
Первый курс назначают парентерально в максимальной терапевтической дозировке в течение 10—14 дней. Курс лечения при необходимости может быть продлен до 3—4 недель. Для местного лечения можно назначать антибиотики, не применяющиеся в системной антибиотикотерапии, а также специфические бактериофаги и растворы антисептиков (октенилин, октенилин-гель, хлорофиллипт, 1% раствор диоксидина, эфматол, гентоксан и др.).
При грибковой этиологии проводят соответствующую терапию противогрибковыми препаратами.
Вторичная иммунная недостаточность, определяющаяся дисфункцией в одном или нескольких звеньях иммунной системы, является показанием для проведения иммунокоррекции.
— нормализацию реологических свойств крови (антикоагулянты прямого и непрямого действия);
— симптоматическую терапию:
— обезболивающие средства(наркотические и ненаркотические анальгетики): кетопрофен, трамадол, промедол;
— нестероидные противовоспалительные препараты;
— при нарушениях сердечной деятельности – применяют сердечные гликозиды, гипотензивные препараты и т.д.
— энтеральное и парентеральное питание.
Дополнительные лекарственные средства
— препараты крови
— вазолилятаторы
— венотоники
— ингибиторы протеолиза
— витаминотерапия
Другие виды лечения:
— гемосорбция, плазмоферез, УФО крови;
— местное лечение с применением антисептических растворов, мазей и гелей (левомеколь, повидон –йод, метилурациловая мазь, октенилин раствор и гель, салициловая мазь 40% хлоргексидин 0,05%,);
— ультразвуковая кавитация антисептиками.
Хирургическое вмешательство:
Показаниями к радикальному хирургическому вмешательству при остеомиелитах являются:
— наличие секвестра;
— наличие остеомиелитической костной полости;
— наличие свища или язвы;
— повторяющиеся рецидивы заболевания с болевым синдромом и нарушением функций опорно-двигательного аппарата;
— обнаружение изменений в паренхиматозных органах, вследствие остеомиелита;
— локальная малигнизация тканей.
Радикальные операции при остеомиелитах:
1. Краевая резекция пораженного участка кости
2. Концевая резекция фрагментов длинной кости при осложненных переломах.
3. Сегментарная резекция пораженного участка длинной кости.
4. Экзартикуляция или ампутация сегмента содержащего пораженную остеомиелитом кость.
Условно-радикальные операции при остеомиелитах :
1. Фистулосеквестрэктомия – иссечение свищевых ходов вместе с расположенными в них и мягких тканях костными секвестрами
2. Секвестрнекрэктомия – удаление секвестров из секвестральной коробки после трепанации кости или резекция костной полости по типу ладьевидного уплощения.
3. Фистулосеквестрнекрэктомия (расширенная некрэктомия) – операция на костях и мягких тканях предусматривающая удаление некрозов, секвестров, грануляций, рубцов и свищей в пределах здоровых тканей
4. Трепанация длинной трубчатой кости с секвестрнекрэктомией производится для доступа к секвестральной коробке в костномозговом канале с восстановлением проходимости последнего.
5. Резекция остеомиелитического очага с последующим би- локальным ЧКДО с целью замещения дефекта кости.
Восстановительные операции после операций на костях
После операций на костях нередко образуются большие дефекты тканей, которые требуют выполнения восстановительных операций для их замещения. Эти вмешательства можно квалифицировать следующим образом:
1. Пластика мягких тканей:
— пластика местными тканями (перемещенным лоскутом);
— аутодермопластика (АДП);
— лоскутная пластика васкуляризованными тканями (пересадка комплексов тканей на микрососудистых анастомозах, итальянская пластика);
— комбинированные методы.
2. Пломбировка остаточной полости (т.е. применение материала, не имеющих самостоятельного кровоснабжения):
— сиспользованием различных препаратов (коллопан, церабоне, коллотамп и т.д.).
3. Пластика костной полости тканями, имеющих кровоснабжение
— наиболее распространенным методом пластики костных полостей является миопластика. Замещение костных дефектов с помощью мышцы имеет ряд преимуществ. Хорошо кровоснабжаемый мышечный лоскут имеет заместительную, гемостатическую, дренажную и восстанавливающую функцию, и таким образом является наиболее устойчивым к инфекции в остеомиелитическом очаге.
4. Замещение сегментарного дефекта длинной кости
— методом Илизарова, комбинированные спице-стержневые аппараты внешней фиксации (внеочаговый остеосинтез).
Профилактические мероприятия:
Профилактика заключается в соблюдении принципов патогенетической терапии острого остеомиелита, чему способствуют ранняя диагностика, своевременная госпитализация, оказание хирургической помощи в полном объеме, назначение рациональной терапии.
Возможность образования секвестров в хронической стадии заболевания снижается при проведении 2-3 курсов активной терапии с включением антибиотиков костно-тропного действия, антистафилококковой плазмы и последующей иммунизациии стафилококковым анатоксином и аутовакциной, средств, стимулирующих функции ретикуло-эндотелиальной системы,исключение агрессивных факторов воздействия на организм (переохлаждение, перегревание, травматизация).
Для исключения обострений хронического остеомиелита необходимо избегать факторов, которые потенциально могут провоцировать обострение болезни (интеркуррентные инфекции, стресс, чрезмерная физическая нагрузка, холодовой и тепловые факторы и др.)
14.6. Дальнейшее ведение:
Все больные остеомиелитом подлежат диспансерному наблюдению
Цель диспансерного наблюдения данного контингента больных заключается в :
— своевременном распознавании начавшегося обострения заболевания и коррекции терапии;
— оценке результатов лечения;
— проведении, при необходимости, на амбулаторном этапе профилактических курсов антибактериальной терапии в течение года (осеннее – весенний период) от момента купирования гнойно-воспалительного процесса.
Посещение травматолога не реже 2 раз в год.
Реабилитация
ЛФК. С первых дней после операции показано активное ведение больных:
— повороты в постели;
— дыхательные упражнения (статического и динамического характера);
— приподнимание туловища с поддержкой за балканскую раму или трапецию, подвешенную над постелью.
Физические методы лечения направлены на уменьшение боли и отека, купирование воспаления, улучшение трофики и метаболизма мягких тканей в зоне операции. Применяют:
— ультрафиолетовое облучение;
— магнитотерапию.
Курс лечения составляет 5-10 процедур.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
Критериями выздоровления при хроническом остеомиелите являются:
— стойкое заживление раны (отсутствие свищей);
— восстановление анатомической целостности кости, определяемое при рентгенологическом обследовании (отсутствие секвестров);
— восстановление статико-динамических функций конечностей;
— отсутствие обострений хронического остеомиелита в течение 5 лет.
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Гентамицин (Gentamicin) |
| Декстран (Dextran) |
| Кетопрофен (Ketoprofen) |
| Линкомицин (Lincomycin) |
| Натрия гидрокарбонат (Sodium hydrocarbonate) |
| Натрия хлорид (Sodium chloride) |
| Плазма свежезамороженная |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Эритроцитарная масса |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (N02) Анальгетики |
| (C02) Антигипертензивные препараты |
| (B01A) Антикоагулянты |
| (A11) Витамины |
| (L03) Иммуноcтимуляторы |
| (B02AB) Ингибиторы протеиназ плазмы |
| (M01A) Нестероидные противовоспалительные препараты |
| (B05A) Препараты крови |
| (J02) Противогрибковые препараты для системного применения |
| (J01) Противомикробные препараты для системного применения |
| (B05BA) Растворы для парентерального питания |
| (B05BB) Растворы, влияющие на водно-электролитный баланс |
| (C01A) Сердечные гликозиды |
Госпитализация
Показания для госпитализации
Экстренные:
— Острый остеомиелит, острый гематогенный остеомиелит, обострение хронического остеомиелита
— Патологические переломы
Плановые:
— Ложный сустав при остеомиелите.
— Дефекты костей, осложненные остеомиелитом.
— Длительно функционирующий свищ при хроническом остеомиелите.
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
Балгазаров С.С. – зав. отделением травматологии №4 НИИТО, к.м.н.
Дырив О.В. – зав. отделением реабилитации НИИТО
Баймагамбетов Ш.А. – зам. директора НИИТО по клинической работе, д.м.н.
Рустемова А.Ш. – зав. отделом инновационных технологий, д.м.н.
Рецензенты:
Рахимов С.К. – профессор кафедры травматологии и ортопедии АО «Медицинский университет Астана», д.м.н., профессор
Конфликт интересов отсутствует
Указание условий пересмотра протокола: Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.