код мкб деформирующий артроз тазобедренного сустава
Коксартроз [артроз тазобедренного сустава] (M16)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Остеоартроз (полиартроз, коксартроз, гонартроз)
Общая информация
Краткое описание
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Факторы и группы риска
Диагностика
Клинические особенности отдельных форм ОА
Основными симптомами ОА являются боли механического характера в области сустава, рано присоединяется нарушение походки (прихрамывание). В ряде случаев в начале боли появляются в коленном суставе, паху, ягодице, бедре, пояснице. Болевой синдром появляется при ходьбе и стихает в покое.
Первые клинические симптомы (боль, ограничение объема движений) появляются при отсутствии рентгенологических изменений сустава, они обусловлены мышечным спазмом.
Постепенно нарастает ограничение объема движений в суставе, у ряда больных возникает симптом «блокады» сустава (заклинивание при малейшем движении в суставе).
При обследовании больного отмечается болезненность при пальпации в области сустава, без экссудативных проявлений, при длительном течении заболевания появляется атрофия мышц бедра. Конечность принимает вынужденное положение – небольшое сгибание в тазобедренном суставе с нарушением ротации и отведения, и возникает компенсаторный поясничный лордоз, наклон таза в сторону пораженного сустава и сколиоз. Все это обусловливает появление болей в спине, ущемление бедренного, седалищного и запирательного нервов. Коксартроз приводит к изменению походки – вначале прихрамывание, затем укорочение конечности и хромоте.
боли, но полностью сгибание не блокируется. Ограничение движений в коленных суставах возрастает при длительном течении болезни.
При пальпации отмечаются болезненность, хруст. Постепенно нарастает деформация сустава за счет образования остеофитов, перестройки суставных поверхностей с последующим подвывихом в суставе, нарастает атрофия мышц нижней конечности.
Почти у половины больных обнаруживается девиация коленного сустава (genu varum и genu valgum), за счет ослабления боковых и крестообразных связок появляется нестабильность сустава при латеральных движениях в суставе, или симптом «выдвижного ящика». В начале заболевания чаще возникает пателлофеморальный артроз, что вызывает боль при разгибании в передней части сустава, особенно при движениях по лестнице, и поколачивании по надколеннику. При присоединении поражения коленного сустава появляются боли при пальпации суставной щели, варусные или вальгусные отклонения, гиперподвижность. ОА коленных суставов очень часто осложняется вторичным синовитом.
МКБ-10
Общие сведения
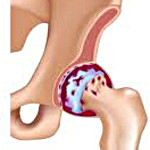
Коксартроз (остеоартроз или деформирующий артроз тазобедренного сустава) – это дегенеративно-дистрофическое заболевание. Обычно развивается в возрасте 40 лет и старше. Может быть следствием различных травм и заболеваний сустава. Иногда возникает без видимых причин. Для коксартроза характерно постепенное прогрессирующее течение. На ранних стадиях применяются консервативные методы лечения. На поздних этапах восстановить функцию сустава можно только оперативным путем.
В ортопедии и травматологии коксартроз является одним из самых распространенных артрозов. Высокая частота его развития обусловлена значительной нагрузкой на тазобедренный сустав и широкой распространенностью врожденной патологии – дисплазии сустава. Женщины болеют коксартрозом немного чаще мужчин.
Причины коксартроза
Выделяют первичный (возникший по неизвестным причинам) и вторичный (развившийся вследствие других заболеваний) артроз тазобедренного сустава.
Вторичный коксартроз может стать следствием следующих заболеваний:
Коксартроз может быть как односторонним, так и двухсторонним. При первичном коксартрозе часто наблюдается сопутствующее поражение позвоночника (остеохондроз) и коленного сустава (гонартроз).
Факторы риска
К числу факторов, увеличивающих вероятность развития коксартроза можно отнести:
Сам по себе коксартроз по наследству не передается. Однако, определенные особенности (нарушения обмена веществ, особенности строения скелета и слабость хрящевой ткани) могут наследоваться ребенком от родителей. Поэтому при наличии кровных родственников, страдающих коксартрозом, вероятность возникновения болезни несколько увеличивается.
Патанатомия
Тазобедренный сустав образован двумя костями: подвздошной и бедренной. Головка бедра сочленяется с вертлужной впадиной подвздошной кости, образуя своеобразный «шарнир». При движениях вертлужная впадина остается неподвижной, а головка бедренной кости двигается в различных направлениях, обеспечивая сгибание, разгибание, отведение, приведение и вращательные движения бедра.
Во время движений суставные поверхности костей беспрепятственно скользят друг относительно друга, благодаря гладкому, упругому и прочному гиалиновому хрящу, покрывающему полость вертлужной впадины и головку бедра. Кроме того, гиалиновый хрящ выполняет амортизирующую функцию и участвует в перераспределении нагрузки при движениях и ходьбе.
В полости сустава находится небольшое количество суставной жидкости, которая играет роль смазки и обеспечивает питание гиалинового хряща. Сустав окружен плотной и прочной капсулой. Над капсулой находятся крупные бедренные и ягодичные мышцы, которые обеспечивают движения в суставе и, наряду с гиалиновым хрящом, также являются амортизаторами, предохраняющими сустав от травм при неудачных движениях.
При коксартрозе суставная жидкость становится более густой и вязкой. Поверхность гиалинового хряща высыхает, теряет гладкость, покрывается трещинами. Из-за возникшей шероховатости хрящи при движениях постоянно травмируются друг о друга, что вызывает их истончение и усугубляет патологические изменения в суставе. По мере прогрессирования коксартроза кости начинают деформироваться, «приспосабливаясь» к увеличившемуся давлению. Обмен веществ в области сустава ухудшается. На поздних стадиях коксартроза наблюдается выраженная атрофия мышц больной конечности.
Симптомы коксартроза
К числу основных симптомов заболевания относятся боли в области сустава, паховой области, бедра и коленного сустава. Также при коксартрозе наблюдается скованность движений и тугоподвижность сустава, нарушения походки, хромота, атрофия мышц бедра и укорочение конечности на стороне поражения. Характерным признаком коксартроза является ограничение отведения (например, больной испытывает затруднения при попытке сесть «верхом» на стул). Наличие тех или иных признаков и их выраженность зависит от стадии коксартроза. Первым и наиболее постоянным симптомом является боль.
При коксартрозе 1 степени пациенты предъявляют жалобы на периодическую боль, которая возникает после физической нагрузки (бега или длительной ходьбы). Боль локализуется в области сустава, реже – в области бедра или колена. После отдыха обычно исчезает. Походка при коксартрозе 1 степени не нарушена, движения сохранены в полном объеме, атрофии мышц нет.
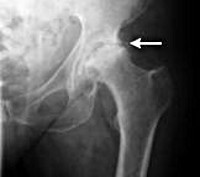
На рентгенограмме пациента, страдающего коксартрозом 1 степени, определяются нерезко выраженные изменения: умеренное неравномерное сужение суставной щели, а также костные разрастания вокруг наружного или внутреннего края вертлужной впадины при отсутствии изменений со стороны головки и шейки бедренной кости.
При коксартрозе 2 степени боли становятся более интенсивными, нередко появляются в состоянии покоя, иррадиируют в бедро и область паха. После значительной физической нагрузки больной коксартрозом начинает прихрамывать. Объем движений в суставе уменьшается: ограничивается отведение и внутренняя ротация бедра.
На рентгеновских снимках при коксартрозе 2 степени определяется значительное неравномерное сужение суставной щели (более чем наполовину от нормальной высоты). Головка бедренной кости несколько смещается кверху, деформируется и увеличивается в размере, а ее контуры становятся неровными. Костные разрастания при этой степени коксартроза появляются не только на внутреннем, но и на внешнем крае вертлужной впадины и выходят за пределы хрящевой губы.
При коксартрозе 3 степени боли становятся постоянными, беспокоят пациентов не только днем, но и ночью. Ходьба затруднена, при передвижениях больной коксартрозом вынужден пользоваться тростью. Объем движений в суставе резко ограничен, мышцы ягодицы, бедра и голени атрофированы. Слабость отводящих мышц бедра становится причиной отклонения таза во фронтальной плоскости и укорочения конечности на больной стороне. Для того, чтобы компенсировать возникшее укорочение, пациент, страдающий коксартрозом, при ходьбе наклоняет туловище в больную сторону. Из-за этого центр тяжести смещается, нагрузки на больной сустав резко увеличиваются.
На рентгенограммах при коксартрозе 3 степени выявляется резкое сужение суставной щели, выраженное расширение головки бедра и множественные костные разрастания.
Диагностика
Диагноз коксартроза выставляется на основании клинических признаков и данных дополнительных исследований, основным из которых является рентгенография. Во многих случаях рентгеновские снимки дают возможность установить не только степень коксартроза, но и причину его возникновения. Так, например, увеличение шеечно-диафизарного угла, скошенность и уплощение вертлужной впадины свидетельствуют о дисплазии, а изменения формы проксимальной части бедренной кости говорят о том, что коксартроз является следствием болезни Пертеса или юношеского эпифизиолиза. На рентгенограммах больных коксартрозом также могут выявляться изменения, свидетельствующие о перенесенных травмах.
В качестве других методов инструментальной диагностики коксартроза могут использоваться КТ и МРТ. Компьютерная томография позволяет детально изучить патологические изменения со стороны костных структур, а магнитно-резонансная томография предоставляет возможность оценить нарушения со стороны мягких тканей.
Дифференциальная диагностика
В первую очередь коксартроз следует дифференцировать от гонартроза (остеоартроза коленного сустава) и остеохондроза позвоночника. Атрофия мышц, возникающая на 2 и 3 стадиях коксартроза, может стать причиной болей в области коленного сустава, которые нередко выражены ярче, чем боли в области поражения. Поэтому при жалобах пациента на боли в колене следует произвести клиническое (осмотр, пальпация, определение объема движений) исследование тазобедренного сустава, а при подозрении на коксартроз направить пациента на рентгенографию.
Боли при корешковом синдроме (сдавливании нервных корешков) при остеохондрозе и некоторых других заболеваниях позвоночника могут имитировать болевой синдром при коксартрозе. В отличие от коксартроза при сдавливании корешков боль возникает внезапно, после неудачного движения, резкого поворота, поднятия тяжестей и т. д., локализуется в области ягодицы и распространяется по задней поверхности бедра. Выявляется положительный симптом натяжения – выраженная болезненность при попытке пациента поднять выпрямленную конечность, лежа на спине. При этом больной свободно отводит ногу в сторону, тогда как у пациентов с коксартрозом отведение ограничено. Следует учитывать, что остеохондроз и коксартроз могут наблюдаться одновременно, поэтому во всех случаях необходимо тщательное обследование больного.
Кроме того, коксартроз дифференцируют с трохантеритом (вертельным бурситом) – асептическим воспалением в области прикрепления ягодичных мышц. В отличие от коксартроза болезнь развивается быстро, в течение 1-2 недель, обычно – после травмы или значительной физической нагрузки. Интенсивность болей выше, чем при коксартрозе. Ограничения движений и укорочения конечности не наблюдается.
В отдельных случаях при нетипичном течении болезни Бехтерева или реактивного артрита могут наблюдаться симптомы, напоминающие коксартроз. В отличие от коксартроза, при этих заболеваниях пик болей приходится на ночное время. Болевой синдром очень интенсивный, может уменьшаться при ходьбе. Характерна утренняя скованность, которая возникает сразу после пробуждения и постепенно исчезает в течение нескольких часов.
Лечение коксартроза
Лечением патологии занимаются ортопеды-травматологи. Выбор методов лечения зависит от симптомов и стадии заболевания. На 1 и 2 стадиях коксартроза проводится консервативная терапия. В период обострения коксартроза применяются инъекционные блокады, нестероидные противовоспалительные средства (пироксикам, индометацин, диклофенак, ибупрофен и т. д.). Следует учитывать, что препараты этой группы не рекомендуется принимать в течение длительного времени, поскольку они могут оказывать негативное влияние на внутренние органы и подавлять способность гиалинового хряща к восстановлению.
Для восстановления поврежденного хряща при коксартрозе применяются средства из группы хондропротекторов (хондроитина сульфат, экстракт хрящей телят и др.). Для улучшения кровообращения и устранения спазма мелких сосудов назначаются сосудорасширяющие препараты (циннаризин, кислоту никотиновую, пентоксифиллин, ксантинола никотинат). По показаниям используются миорелаксанты (лекарственные средства для расслабления мышц).
При упорном болевом синдроме пациентам, страдающим коксартрозом, могут назначаться внутрисуставные инъекции с использованием гормональных препаратов (гидрокортизона, триамцинолона, метипреда). Лечение стероидами необходимо проводить с осторожностью. Кроме того, при коксартрозе применяются местные средства – согревающие мази, которые не оказывают выраженного терапевтического эффекта, однако, в ряде случаев снимают спазм мышц и уменьшают боли за счет своего «отвлекающего» действия. Также при коксартрозе назначают физиотерапевтические процедуры (светолечение, ультразвуковую терапию, лазеролечение, УВЧ, индуктотермию, магнитотерапию), массаж, мануальную терапию и лечебную гимнастику.
Диета при коксартрозе самостоятельного лечебного эффекта не имеет и применяется только как средство для снижения веса. Уменьшение массы тела позволяет снизить нагрузку на тазобедренные суставы и, как следствие, облегчить течение коксартроза. Для того чтобы уменьшить нагрузку на сустав врач, в зависимости от степени коксартроза, может порекомендовать пациенту ходить с тростью или с костылями.
На поздних стадиях (при коксартрозе 3 степени) единственным эффективным способом лечения является операция – замена разрушенного сустава эндопротезом. В зависимости от характера поражения может применяться либо однополюсный (заменяющий только головку бедра) или двухполюсный (заменяющий как головку бедра, так и вертлужную впадину) протез.
Операция эндопротезирования при коксартрозе проводится в плановом порядке, после полного обследования, под общим наркозом. В послеоперационном периоде проводится антибиотикотерапия. Швы снимают на 10-12 день, после чего пациента выписывают на амбулаторное лечение. После эндопротезирования обязательно проводятся реабилитационные мероприятия.
В 95% случаев хирургическое вмешательство по замене сустава при коксартрозе обеспечивает полное восстановление функции конечности. Больные могут работать, активно двигаться и даже заниматься спортом. Средний срок службы протеза при соблюдении всех рекомендаций составляет 15-20 лет. После этого необходима повторная операция для замены изношенного эндопротеза.
Остеоартроз
Общая информация
Краткое описание
Остеоартроз (ОА) — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
Соотношение кодов МКБ-10 и МКБ-9[1,2,3,7,9,8]: смотрите Приложение 1 к КП
Дата разработки протокола: 2016 год (пересмотренный с 2013 года).
Пользователи протокола: врачи общей практики, терапевты, ревматологи, травматологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. Патогенетические варианты:
· Первичный (идиопатический) ОА.
· Вторичный ОА (развивается вследствие ряда причин):
− посттравматический;
− врожденные, приобретенные или эндемические заболевания (болезнь Пертеса, синдром гипермобильности и т.д.);
− метаболический болезни: (охроноз), болезнь Гоше, гемохроматоз;
− эндокринные заболевания: сахарный диабет, акромегалия, гиперпаратиреоз, гипотиреоз;
− болезнь отложения кальция (фосфат кальция, гидроксиапатит кальция);
− невропатии (болезнь Шарко);
− другие заболевания: аваскулярный некроз, болезнь Педжета и др.
II. Клинические формы:
· полиартроз;
· олигоартроз;
· моноартроз;
· в сочетании с ОА позвоночника, спондилоартрозом.
III. Преимущественная локализация:
· межфаланговые суставы (узелки Гебердена, Бушара);
· коленные суставы (гонартроз);
· тазобедренные суставы (коксартроз);
· другие суставы.
Факторы и группы риска
Диагностика (амбулатория)
Диагностика на амбулаторном уровне [1-4,7,8]:
Диагностические критерии[5,7-9,12]: наличие факторов риска: возраст старше 50 лет, женский пол, высокий индекс массы тела, предшествующее повреждение или смещение оси сустава, гипермобильность коленного сустава, профессиональные нагрузки и восстановление, семейный анамнез, а также наличие узелков Гебердена (уровень доказательности Ib–IIb);
· наличие типичных симптомов ОА коленного сустава, таких как появление боли при нагрузке, нарастание боли к концу дня, уменьшение после отдыха; «стартовые боли»; незначительная утренняя скованность и тугоподвижность, ограничение функции сустава (уровень доказательности b–IIb);
· у лиц старше 40 лет с болями в коленном суставе, возникающими при нагрузке, сопровождающимися непродолжительной утренней скованностью, функциональными нарушениями и одним или несколькими типичными проявлениями, выявляемыми при осмотре (крепитация, ограничение движений, увеличение размеров сустава), диагноз ОА коленного сустава можно устанавливать при отсутствии рентгенологического исследования (уровень доказательности Ib);
· выраженное местное воспаление, эритема, прогрессирующая боль независимо от движения («красные флаги») могут говорить о сепсисе, микрокристаллическом артрите или серьезной костной патологии (уровень доказательности IV);
· обзорная рентгенография коленных суставов в прямой и дополнительно боковой проекциях является «золотым стандартом» диагностики гонартроза. Классическими характеристиками считаются сужение суставной щели, остеофиты, субхондральный склероз кости и субхондральные кисты. При наличии указанных признаков дальнейшего инструментального обследования (магнитно-резонансная томография, УЗИ, сцинтиграфия) для диагностики ОА не требуется (уровень доказательности Ib–IIb):
· для исключения сопутствующих воспалительных заболеваний (пирофосфатной артропатии, подагрического артрита, ревматоидного артрита) проводятся лабораторные исследования крови, мочи или синовиальной жидкости (уровень доказательности IIb);
· при выявлении синовита коленного сустава во время осмотра необходимо проведение пункции сустава с извлечением синовиальной жидкости и ее исследованием для исключения воспалительных заболеваний, выявления кристаллов урата натрия и пирофосфата кальция. Синовиальная жидкость при ОА – невоспалительного характера (
· варусная деформация коленных суставов, «квадратная» кисть, узелки Гебердена и Бушара соответственно в дистальных и проксимальных межфаланговых суставах кистей.
Лабораторные исследования [1-4,7-10,12]:
· ОАК при наличии синовита ускорение СОЭ;
· БАК (общий белок, мочевина, креатинин, АЛТ, АСТ, общий билирубин, тимоловая проба, холестерин, глюкоза, СРБ);
· РФ (для дифференциальной диагностики с ревматоидным артритом);
Инструментальные исследования[1-6,14]:
· Рентгенограмма пораженных суставов;
· УЗИ суставов при наличии синовита;
· МРТ коленных суставов для дифференциальной диагностики.
Диагностический алгоритм [4,6-8,12]:
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ [1-5,8,11]
Перечень дополнительных диагностических мероприятий:
· биохимический анализ крови: мочевая кислота, альбумин, триглицериды, липопротеиды, кальций, калий, щелочная фосфатаза;
· кал на скрытую кровь;
· анализ крови на АЦЦП;
· Реакция Вассермана;
· анализ синовиальной жидкости;
· ЭКГ;
· ФГДС – при подозрении на НПВП-гастропатии;
· Рентгенография грудной клетки;
· УЗДГ сосудов верхних или нижних конечностей: наличие варикозной болезни конечностей.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ревматоидный артрит | Суставной синдром | РФ, АЦЦП, рентгенограмма кистей, МРТ кистей, коленных суставов, УЗИ суставов. | Для ревматоидного артрита характерно преимущественное поражение мелких суставов кистей и стоп, причем патогномоничным является артрит пястно-фаланговых и проксимальных межфаланговых суставов кистей, утренняя скованность более 1-го часа |
| Реактивный артрит | Суставной синдром | ОАК, ОАМ, ИФА на хламидии, реакция Манту, диаскин тест, исследование синовиальной жидкости, рентгенограмма суставов. | Острое начало, быстрое развитие и течение, резкая боль и выраженные экссудативные явления в суставах, лихорадка, сдвиг формулы крови, эффект этиотропной терапии. |
| Подагра | Суставной синдром | ОАК, креатинин, уровень мочевой кислоты, ОАМ, рентгенограмма стоп (симптом «Пробойника») | Острые, приступообразные суставные эпизоды, проявляющиеся высокой местной активностью, локализация процесса в плюснефаланговом суставе I пальца стопы, четкие рентгенологические изменения. |
| Псевдоартроз | Суставной синдром | Рентгенограмма | В анамнезе, травма, перелом, оперативное лечение на сустав, молодой возраст. Функция конечности нарушается, но боли не беспокоят. Конечность, имеющая ложный сустав, деформирована. Окружающие мышцы истончены. |
| Псориатическая артропатия |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ацеклофенак (Atseklofenak) |
| Бетаметазон (Betamethasone) |
| Диацереин (Diacerein) |
| Диклофенак (Diclofenac) |
| Кетопрофен (Ketoprofen) |
| Лорноксикам (Lornoxicam) |
| Мелоксикам (Meloxicam) |
| Нимесулид (Nimesulide) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Триамцинолон (Triamcinolone) |
| Эторикоксиб (Etorikoksib) |
Лечение (амбулатория)
Лечение на амбулаторном уровне [1-4,7,8]
Тактика лечения [1-6,14]: все пациенты с остеоартрозом получают лечение амбулаторно.
Немедикаментозное лечение[1-4,9]:
· Режим: II,свободный;
· Стол №15.
Медикаментозное лечение [3-6,10]:
· Рентгенологическая стадия I немедикаментозное лечение и НПВП;
· Рентгенологическая стадия II немедикаментозное лечение, НПВП, в/с введение препаратов исскуственной синовиальной жидкости курсами;
· Рентгенологическая стадия III немедикаментозное лечение, НПВП, антидепресанты и в/с введение препаратов исскуственной синовиальной жидкости курсами;
· Рентгенологическая стадия IV эндопротезирование пораженного сустава.
Перечень основных лекарственных средств:
| Лекарственное средство (МНН) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | УД |
| Анальгезирующее средство | ||||||
| Парацетамол | Анилид | Внутрь | 350 мг; | 2-4 раза в сутки; | длительно | УД – А 16 |
| Нестероидные противовоспалительные препараты | ||||||
| Диклофенак | Производное уксусной кислоты | внутрь | 75-200 мг | 1-3 раз в сутки | курсами | А 17 |
| Ацеклофенак | Производное фенилуксусной кислоты | внутрь | 100 мг в сутки | 1 раз в сутки | курсами | УД – А [15-23, 24] |
| Эторикоксиб | Коксибы | внутрь | по 60-120 мг в сутки | 1-2 раза в сутки | Курсами | УД – А 18 |
| Лорноксикам | производное оксикама, селективный ингибитор ЦОГ-2 | в/м, в/в | 8-16 мг в сутки | 1-2 раз в сутки | Курсами5 дней | УД – А 22 |
| Лорноксикам | производное оксикама, селективный ингибитор ЦОГ-2 | внутрь | 8-32 мг в сутки | 1-2 раз в сутки | курсами | УД – А 22 |
| Мелоксикам | производное оксикама, селективный ингибитор ЦОГ-2 | в/м | 15 мг | 1 раз в сутки | 5 дней | УД – А 18 |
| Мелоксикам | производное оксикама, селективный ингибитор ЦОГ-2 | внутрь | 7,5-15 мг | 1-2 раз в сутки | курсами | УД – А 18 |
| Нимесулид | НПВП из класса сульфонамидов | внутрь | 100-200 мг | 1-2 раз в сутки | курсами | УД – А 17 |
| Диацереин | Ингибитор интерлейкина-1 | внутрь | 50мг | 1-2раз в сутки | курсами | УД – С [20,21,25] |
| Наркотический анальгетик | ||||||
| Трамадол | Опиоидный анальгетик | внутрь | 50мг | 1 раз в сутки | при необходимости | УД – В [15-22, 26] |
| Трамадол | Опиоидный анальгетик | в/м | 50мг-1мл, 2мл | 1 раз | при необходимости | УД – В [15-22, 26] |
| Лекарственное средство (МНН) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | УД |
| Нестероидные противовоспалительные местные | ||||||
| Мазь диклофенак | Производное уксусной кислоты | наружно | 2-4 г | 2-3 в сутки | курсами | УД – А [15-22,29] |
| Стероидные противовоспалительные | ||||||
| Бетаметазона ацетат | Глюкокортикостероид | в/с | 4мг/мл | 1 раз | курсами | УД – А 18 |
| Триамцинолон | Глюкокортикостероид | в/с | 40мг | 1 раз | курсами | УД – А 21 |
Алгоритм действий при неотложных ситуациях: нет.
Другие виды лечения[1,7-10]:
· применение образовательных программ для пациентов;
· лечебные физические упражнения с исключением статических нагрузок, лечебная физкультура;
· снижение (коррекция) массы тела;
· применение специальных приспособлений для суставов (фиксирующие повязки, наколенники, ортопедические стельки, ортезы, хождение с тросточкой);
· физиотерапия (местное применение холода или тепла, ультразвуковая терапия) – при отсутствии противопоказаний;
массаж.
Показания для консультации специалистов:
· консультация невропатолога – при поражении межпозвонковых суставов;
· консультация онколога – для исключения опухолевых заболеваний, метастазов в кости позвоночника и таза;
· консультация остеофтизиатра – для исключения поражения костно-суставной системы туберкулезного генеза;
· консультация травматолога – для решения вопроса об оперативном лечении суставов;
· консультация инфекциониста – для исключения инфекционной этиологии поражения суставов.
Профилактические мероприятия [1-5,7,12]:
Первичная профилактика: отсутствует.
Вторичная профилактика:
· контроль за массой тела
· исключить тяжелые физические перегрузки (бытовые, спортивные, профессиональные).
· ношение ортезов, наколенников.
Индикаторы эффективности лечения:
· отсутствие поражения новых суставов;
· уменьшение или исчезновение болевого синдрома, признаков воспаления;
· улучшение качества жизни.
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия:
· сбор жалоб, анамнез.
Медикаментозное лечение:
· диклофенак 75 мг в/м;
· кетопрофен 2 мл в/м;
· трамадол 50-100 мг в/м или внутрь в зависимости от интенсивности болевого синдрома.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [1-5,8,11]
Тактика лечения [1-9,12,13,15]:
Терапию в стационарных условиях получают пациенты с:
· выраженным болевым синдромом;
· стойким/рецидивирующим реактивным синовитом.
Немедикаментозное лечение:
· Режим: II,свободный;
· Стол №15.
Медикаментозное лечение:
Перечень основных лекарственных средств:
| Лекарственное средство (МНН) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | УД |
| Анальгезирующее средство | ||||||
| Парацетамол | Анилид | Внутрь | 350 мг; | 2-4 раза в сутки; | длительно | УД – А 15 |
| Нестероидные противовоспалительные препараты | ||||||
| Диклофенак | Производное уксусной кислоты | в/м | 75-150 мг | 1-2 раза в сутки | курсами | А 23 |
| Ацеклофенак | Производное фенилуксусной кислоты | внутрь | 100 мг в сутки | 1 раз в сутки | курсами | УД – А [15-23, 24] |
| Эторикоксиб | Коксибы | внутрь | по 60-120 мг в сутки | 1-2 раза в сутки | Курсами | УД – А 17 |
| Лорноксикам | производное оксикама, селективный ингибитор ЦОГ-2 | в/м, в/в | 8-16 мг в сутки | 1-2 раз в сутки | 5 дней | УД – А 22 |
| Мелоксикам | производное оксикама, селективный ингибитор ЦОГ-2 | в/м | 15 мг | 1 раз в сутки | 5 дней | УД – А 23 |
| Диацереин | Ингибитор интерлейкина-1 | внутрь | 50мг | 1-2раз в сутки | курсами | УД – С [20,21,25] |
| Наркотический анальгетик | ||||||
| Трамадол | Опиоидный анальгетик | в/м | 50мг-1мл, 2мл | 1 раз | при необходимости | УД – В [15-22, 26] |
| Лекарственное средство (МНН) | Фармакологические группы | Способ введения | Разовая доза | Кратность применения | Длительность курса лечения | УД |
| Нестероидные противовоспалительные местные | ||||||
| Мазь диклофенак | Производное уксусной кислоты | наружно | 2-4 г | 2-3 в сутки | курсами | УД – А [15-22,29] |
| Стериодные противовоспалительные | ||||||
| Бетаметазона ацетат | Глюкокортикостероид | в/с | 4мг/мл | 1 раз | курсами | УД – А 17 |
| Триамцинолон | Глюкокортикостероид | в/с | 40мг | 1 раз | курсами | УД – А 21 |
Перечень основных лекарственных средств:
Анальгезирующее средство:
· Парацетамол.
Нестероидные противовоспалительные препараты:
· ДиклофенакАцеклофенак;
· Эторикоксиб;
· Лорноксикам;
· Мелоксикам;
· Диацереин.
Наркотический анальгетик:
· Трамадол
Нестероидные противовоспалительные местные:
· Мазь диклофенак.
Стериодные противовоспалительные:
· Бетаметазона ацетат;
· Триамцинолон.
Хирургическое лечение [11,12]:
· эндопротезирование сустава;
· эндопротезирование отдельных частей сустава.
Показания к операции: показаны при III-IV стадиях заболевания сопровождающихся выраженным болевым синдромом, не поддающимся консервативной терапии.
Противопоказания к операции:
· свежий инфаркт миокарда (менее 3 месяцев);
· ОНМК (менее 3 месяцев);
· терминальные стадии сердечной и печеночной недостаточности.
Показания для консультации специалистов:
· консультация невропатолога – при поражении межпозвонковых суставов;
· консультация онколога – для исключения опухолевых заболеваний, метастазов в кости позвоночника и таза;
· консультация остеофтизиатра – для исключения поражения костно-суставной системы туберкулезного генеза;
· консультация травматолога – для решения вопроса об оперативном лечении суставов;
· консультация инфекциониста – для исключения инфекционной этиологии поражения суставов.
Показания для перевода в отделение интенсивной терапии и реанимации: нет.
Индикаторы эффективности лечения:
· Отсутствие поражения новых суставов.
· Уменьшение или исчезновение болевого синдрома, признаков воспаления.
· Улучшение качества жизни.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [1,2,5,6]
Показания для плановой госпитализации:
· выраженный болевой синдром;
· стойкий рецидивирующий реактивный синовит.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспартатаминотрансфераза |
| АЦЦП | – | антитела к циклическому цитруллинированному пептиду |
| БАК | – | Биохимический анализ крови |
| В/с | – | внутрисуставное |
| ЖКТ | – | желудочно-кишечный тракт |
| ИФА | – | иммунофлюоресцентный анализ |
| МРТ | – | магнитнорезонансная томография |
| НПВП | – | нестероидные противовоспалительные препараты |
| ОА | – | остеоартроз |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| РФ | – | Ревматоидный фоатор |
| СРБ | – | С-реактивный белок |
| СОЭ | – | Скорость оседания эритроцитов |
| УЗИ | – | ультразвуковое исследование |
| УЗДГ | – | ультразвуковая допплерография |
| ЭКГ | – | электрокардиография |
| ФГДС | – | фиброгастродуоденоскопия |
| ФНС | – | функциональная недостаточность суставов |
| ЦОГ | – | циклооксигеназа |
Конфликта интересов: нет.
Список рецензентов:
1) Исаева Бакытшолпан Габдулхакимовна –доктор медицинских наук, профессор РГП на ПХВ «Казахский национальный медицинский университет имени С.Д. Асфендиярова», заведующая кафедрой общей врачебной практики № 1, ревматолог.
Условия пересмотра: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
к клиническому протоколу Диагностики и лечения
Соотношение кодов МКБ-10 и МКБ-9
| Код | МКБ-10 | Код | МКБ-9 |
| М 15 | Полиартроз | 715 | Остеоартроз |
| М15.0 | Первичный генерализованный (остео)артроз | — | — |
| Ml5.1 | Узлы Гебердена (с артропатией) | — | — |
| М15.2 | Узлы Бушара (с артропатией) | — | — |
| М15.3 | Вторичный множественный артроз | — | — |
| М15.4 | Эрозивный (остео)артроз | — | — |
| М15.8 М15.9 | Другой полиартроз Полиартроз неуточненный | — | — |
| М16 | Коксартроз [артроз тазобедренного сустава] | — | — |
| М16.0 | Первичный коксартроз двусторонний | — | — |
| М16.1 | Другой первичный коксартроз | — | — |
| М16.2 | Коксартроз в результате дисплазии двусторонний | — | — |
| М16.3 | Другие диспластические коксартрозы | — | — |
| М16.4 | Посттравматический коксартроздвусторонний | — | — |
| М16.5 | Другие посттравматические коксартрозы | — | — |
| М16.6 | Другие вторичные коксартрозы двусторонние | — | — |
| М16.7 | Другие вторичные коксартрозы | — | — |
| М16.9 | Коксартроз неуточненный | — | — |
| М17 | Гонартроз [артроз коленного сустава] | — | — |
| М17.0 | Первичный гонартроз двусторонний | — | — |
| Ml7.1 | Другой первичный гонартроз | — | — |
| М17.2 | Посттравматический гонартроз двусторонний | — | — |
| М17.3 | Другие посттравматические гонартрозы | — | — |
| М17.4 | Другие вторичные гонартрозы двусторонние | — | — |
| М17.5 | Другие вторичные гонартрозы | — | — |
| М17.9 | Гонартроз неуточненный | — | — |
| М18 | Артроз первого запястно-пястного сустава | — | — |
| М18.0 | Первичный артроз первого запястно-пястного сустава двусторонний | — | — |
| М18.1 | Другие первичные артрозы первого запястно-пястного сустава | — | — |
| М18.2 | Посттравматический артроз первого запястно-пястного сустава двусторонний | — | — |
| М18.3 | Другие посттравматические артрозы первого запястно-пястного сустава | — | — |
| М18.4 | Другие вторичные артрозы первого запястно-пястного сустава двусторонние | — | — |
| М18.5 | Другие вторичные артрозы первого запястно-пястного сустава | — | — |
| М18.9 | Артроз первого запястно-пястного сустава неуточненный | — | — |
| М19 | Другие артрозы | — | — |
3. Ацеклофенак
24. Pareek A and Chandurkar N. Comparison of gastrointestinal safety and tolerability of aceclofenac with diclofenac: A multicenter, randomized, double-blind study in patients with knee osteoarthritis. Current Medical Research and Opinion, 2013, 29(7), 849.