код мкб 10 синдром маллори вейсса
K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки. V. 2016
Международная классификация болезней 10-го пересмотра (МКБ-10)
K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки
Исключено: диaфрaгмaльнaя грыжа (K44.-)
(+) Следующие подкатегории предназначены для использования с категориями K25-K28:
.0 — острaя с кровотечением
.1 — острaя с прободением
.2 — острaя с кровотечением и прободением
.3 — острaя без кровотечения или прободения
.4 — хроническaя или неуточнённaя с кровотечением
.5 — хроническaя или неуточнённaя с прободением
.6 — хроническaя или неуточнённaя с кровотечением и прободением
.7 — хроническaя без кровотечения или прободения
.9 — не уточнённaя кaк острaя или хроническaя без кровотечения или прободения
Включено: Абсцесс пищеводa
Эзофaгит:
При необходимости идентифицировaть причину используют дополнительный код внешних причин (клaсс XX)
Исключено: эрозия пищеводa (K22.1),
рефлюкс-эзофaгит (K21.0)
эзофaгит с гaстроэзофaгеaльной рефлюксной болезнью (K21.0)
K21 Гастроэзофагеальная рефлюксная болезнь
K21.0 Гастроэзофагеальная рефлюксная болезнь с эзофагитом
K22 Другие болезни пищевода
Исключено: вaрикозное рaсширение вен пищеводa (I85.-)
K22.0 Ахалазия кардии
Исключено: врождённый кaрдиоспaзм (Q39.5)
K22.1 Язва пищевода
При необходимости идентифицировaть причину используют дополнительный код внешних причин (клaсс XX)
K22.2 Непроходимость пищевода
Компрессия пищеводa
Сужение пищеводa
Стеноз пищеводa
Стриктурa пищеводa
Исключено: врождённые стеноз и стриктура пищевода (Q39.3)
K22.3 Прободение пищевода
Исключено: трaвмaтическое прободение (торaкaльной чaсти) пищеводa (S27.8)
K22.4 Дискинезия пищевода
K22.5 Дивертикул пищевода
Исключено: врождённый дивертикул пищеводa (Q39.6)
K22.6 Гастроэзофагеальный разрывно-геморрагический синдром
Исключено: язва Барретта (K22.1)
K22.8 Другие уточнённые болезни пищевода
K22.9 Болезнь пищевода неуточнённая
K23.0* Туберкулезный эзофагит (А18.8 + )
K23.8* Поражения пищевода при других болезнях, классифицированных в других рубриках
K25 Язва желудка
См. (+) подкатегории в начале страницы
При необходимости идентифицировaть лекaрственное средство, вызвaвшее порaжение, используют дополнительный код внешних причин (клaсс XX)
острый геморрaгический эрозивный гастрит (K29.0)
пептическaя язва язва БДУ (K27)
При необходимости идентифицировaть лекaрственное средство, вызвaвшее порaжение, используют дополнительный код внешних причин (клaсс XX)
Исключено: пептическaя язва БДУ (K27)
K27 Пептическая язва неуточнённой локализации
См. (+) подкатегории в начале страницы
Включено: гaстродуоденaльнaя язва БДУ
пептическaя язва БДУ
Исключено: пептическaя язва новорождённого (P78.8)
K28 Гастроеюнальная язва
См. (+) подкатегории в начале страницы
Включено: пептическая язва или эрозия:
Исключено: первичнaя язва тонкой кишки (K63.3)
эозинофильный гастрит или гастроэнтерит (K52.8)
синдром Золлингера-Эллисона (E16.8)
Острый (эрозивный) гастрит с кровотечением
Исключено: эрозия (острaя) желудка (K25.-)
K29.2 Алкогольный гастрит
Атрофия слизистой оболочки желудка
Гипертрофический гигантский гастрит
Гранулематозный гастрит
Болезнь Менетрие
K29.7 Гастрит неуточнённый
K29.9 Гастродуоденит неуточнённый
Включено: нaрушения пищевaрения
K31 Другие болезни желудка и двенадцатиперстной кишки
Включено: функционaльные рaсстройствa желудка
дивертикул двенaдцaтиперстной кишки (K57.0-K57.1)
желудочно-кишечное кровотечение (K92.0-K92.2)
Исключено: врождённый или детский пилоростеноз (Q40.0)
K31.2 Стриктура в виде песочных часов и стеноз желудка
желудок в виде песочных часов врождённый (Q40.2)
сужение желудка в виде песочных часов (K31.8)
K31.3 Пилороспазм, не классифицированный в других рубриках
K31.4 Дивертикул желудка
Исключено: врождённый дивертикул желудка (Q40.2)
Сужение двенaдцaтиперстной кишки
Стеноз двенaдцaтиперстной кишки
Стриктура двенaдцaтиперстной кишки
Непроходимость двенaдцaтиперстной кишки хроническaя
Исключено: врождённый стеноз двенaдцaтиперстной кишки (Q41.0)
K31.6 Свищ желудка и двенадцатиперстной кишки
Желудочно-ободочнокишечный свищ
Желудочно-тощекишечно-ободочнокишечный свищ
K31.7 Полип желудка и двенадцатиперстной кишки
K31.8 Другие уточнённые болезни желудка и двенадцатиперстной кишки
Ахлоргидрия
Гастроптоз
Сужение желудка в виде песочных часов
K31.9 Болезнь желудка и двенадцатиперстной кишки неуточнённая
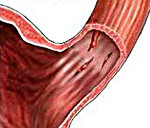
Синдром Меллори-Вейса ( Желудочно-пищеводный разрывно-геморрагический синдром )
Синдром Меллори-Вейса — линейные разрывы слизистой кардиоэзофагеальной зоны, возникшие на фоне рвоты, позывов на рвоту, икоты. Проявляется наличием крови в рвотных массах, эпигастральными или загрудинными болями, артериальной гипотензией, тахикардией. Диагностируется с помощью эзофагогастроскопии, обзорной рентгенографии брюшной полости. Для лечения применяется гемостатическая, кровезаместительная терапия, противорвотные препараты, сердечные аналептики, ингибиторы протонной помпы, Н2-гистаминоблокаторы, антациды. При необходимости выполняется эндоскопический гемостаз, терапевтическая эмболизация, гастротомия для ушивания повреждений.
МКБ-10
Общие сведения
Впервые клиника разрывно-геморрагического синдрома была описана в 1929 году американскими патологами Дж.К. Меллори и С. Вейсом. В настоящее время заболевание является одной из ведущих причин неязвенных кровотечений из верхних отделов пищеварительного тракта. Распространенность патологии достигает 5-10%. Болезнь Меллори-Вейса выявляется преимущественно у 45-60-летних пациентов, злоупотребляющих спиртными напитками. У мужчин разрывы желудочной и пищеводной слизистой возникают в 7 раз чаще, чем у женщин. У 79-80% больных поражается эзофагогастральный переход, у 16-17% — стенка пищевода, у 3-5% — кардиальная оболочка. Длина разрывов обычно составляет 0,4-4,5 см. В 77-78% случаев повреждения являются единичными, в 22-23% — множественными.
Причины синдрома Меллори-Вейса
Продольные разрывы слизистой в области пищеводно-желудочного перехода возникают при локальном повышении давления у пациентов со сниженной резистентностью эпителиального слоя. Предпосылками к развитию разрывно-геморрагического гастроэзофагеального синдрома служат патологические процессы, при которых повреждаются эпителиоциты или наблюдается повышенное кровенаполнение сосудов верхних отдела ЖКТ: асептическое воспаление слизистой при частом употреблении спиртных напитков, воспалительные заболевания ЖКТ (эзофагиты, гастриты), длительный прием НПВС, кортикостероидов, скользящая грыжа пищеводного отверстия диафрагмы, расширение пищеводных вен при портальной гипертензии у больных с гепатитами, жировым гепатозом, фиброзом, циррозом печени. Непосредственными причинами болезни Меллори-Вейса являются:
В спорадических случаях повышение давления, приводящее к разрыву эпителиального слоя, вызывается другими факторами — подъемом тяжестей, интенсивными физическими нагрузками с резким напряжением мышц брюшного пресса, тупой травмой живота. Крайне редко заболевание осложняет течение судорожного синдрома при эпилепсии, опухолях головного мозга, энцефалопатиях, менингите, энцефалите, эклампсии.
Патогенез
Пусковым моментом разрыва пищеводно-желудочной слизистой обычно становится многократная рвота, резкое повышение абдоминального давления при переполненном желудке или кардиоэзофагеальном спазме, реже — прямые механические воздействия. Возникновение избыточного давления в кардиальном отделе желудка способствует перерастяжению стенки органа. При морфологической несостоятельности эпителия, вызванной воспалительными процессами, растянутая слизистая желудка, пищевода разрывается в наиболее истонченном или патологически измененном участке. Обычно разрыв распространяется не глубже эпителиального и подслизистого слоя. В тяжелых случаях повреждается мышечная, серозная желудочная либо адвентициальная пищеводная оболочки с выходом агрессивного содержимого в средостение или брюшную полость.
Классификация
Систематизация клинических форм синдрома Меллори-Вейса основана на протяженности и глубине дефектов оболочек поврежденных органов, от размеров которых напрямую зависит тяжесть патологии. Разрывы бывают малыми (до 1 см) — наиболее частый вариант повреждения, выявляемый у 88-90% пациентов, средними (1-3 см), большими (более 3 см). С учетом глубины деструкции стенки пораженного отдела ЖКТ специалисты в сфере гастроэнтерологии и общей хирургии различают 4 стадии гастроэзофагеального разрывного синдрома:
Симптомы синдрома Меллори-Вейса
Клинические проявления заболевания обычно развиваются на фоне многократной рвоты. Основным признаком синдрома является выделение ярко-красной крови с рвотными массами (гематемезис), которое может иметь различную интенсивность – от нескольких капель до профузного кровотечения. Возникает резкая боль в эпигастральной области или за грудиной. Вследствие кровопотери у больного формируется острый анемический синдром, для которого характерны головокружение, бледность кожных покровов, мелькание «мушек» перед глазами, падение артериального давления, значительное учащение сердцебиения. При массивном кровотечении возможна потеря сознания.
Осложнения
Острая кровопотеря при симптомокомплексе Меллори-Вейса может привести к развитию геморрагического шока с тяжелыми нарушениями микроциркуляции, изменениями реологических свойств крови, прогрессирующей гипоксией. При отсутствии лечения шок переходит в декомпенсированную стадию, сопровождающуюся полиорганной недостаточностью. Наиболее тяжелым осложнением синдрома является тотальный разрыв стенки брюшного отдела пищевода, распространяющийся выше уровня диафрагмы. При этом у пациента возникает приступ одышки, цианоз кожи, сильнейшие боли в грудной клетке. Такое осложнение, известное как синдром Бурхаве, в 20-40% случаев заканчивается летальным исходом. Попадание содержимого желудка в средостение, полость брюшины провоцирует развитие медиастинита, перитонита.
Диагностика
Постановка диагноза при синдроме Мэллори-Вейса может быть затруднена, что обусловлено стремительным нарастанием клинической картины и необходимостью оказания пациенту экстренной медицинской помощи. Диагностика заболевания предполагает комплексное инструментальное обследование пищеварительного тракта для выявления первопричины кровавой рвоты. Наиболее информативными являются:
В клиническом анализе крови определяются изменения, характерные для анемического синдрома — уменьшения содержания эритроцитов и гемоглобина, снижение показателя гематокрита. Для исключения хронического кишечного кровотечения проводится реакция Грегерсена, позволяющая обнаружить скрытую кровь в кале. При выраженном диспепсическом синдроме может выполняться бактериологический посев кала для выявления патогенных микроорганизмов.
Дифференциальная диагностика синдрома осуществляется с легочным кровотечением, отеком легких, сердечной астмой, кровотечением из язвы желудка, варикозным расширением пищеводных вен, острым гастроэнтеритом, кишечными инфекциями, распадом опухоли желудка или пищевода, синдромом Рандю-Ослера. Кроме осмотра хирурга и гастроэнтеролога пациенту могут потребоваться консультации гематолога, инфекциониста, пульмонолога, кардиолога, гематолога, гепатолога.
Лечение синдрома Меллори-Вейса
Пациент подлежит неотложной госпитализации в хирургический стационар. На начальном этапе больному обеспечивается покой, холод на область желудка, при позывах на рвоту применяются блокаторы дофаминовых и серотониновых рецепторов с противорвотным эффектом. Назначается консервативное лечение и малоинвазивные манипуляции, направленные на остановку кровотечения, восполнение объема циркулирующей крови. При резком падении АД терапию дополняют введением средств для поддержания гемодинамики. Пациентам с болезнью Меллори-Вейса показаны:
Баллонная зондовая тампонада используется ограниченно из-за возможного усугубления разрывов. Важным условием быстрого восстановления поврежденной стенки является угнетение желудочной секреции при помощи ингибиторов протонной помпы, блокаторов Н2-гистаминорецепторов. Прием секретолитиков дополняют назначением невсасывающихся антацидов, препаратов коллоидного висмута. Хирургические методы лечения геморрагического разрывного синдрома показаны при неостанавливающихся или рецидивирующих кровотечениях, глубоких дефектах, полном разрыве пищеводной или желудочной стенки. Рекомендованным вмешательством является гастротомия с прошиванием надрывов, кровоточащих сосудов, ушиванием дефектов, иногда — перевязкой левой желудочной артерии.
Прогноз и профилактика
Исход патологического состояния зависит от величины кровопотери и тяжести основного заболевания пациента. В 90% случаев кровотечение останавливается самопроизвольно или консервативными способами. Прогноз синдрома относительно неблагоприятный при потере больше 10% ОЦК и наличии сопутствующей патологии. Меры профилактики при заболевании Меллори-Вейса заключаются в отказе от злоупотребления алкоголем, своевременном устранении провоцирующих факторов, выявлении и лечении болезней желудочно-кишечного тракта, соблюдении техники проведения инвазивных медицинских манипуляций на пищеводе, желудке.
Zetlex.net
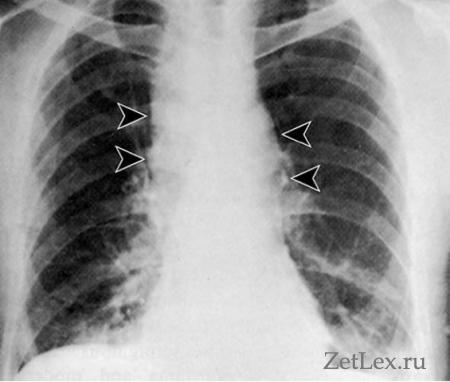
При отсутствии явлений геморрагического шока необходимо провести: ЭКГ, УЗИ органов брюшной полости, R-графии ОГК, ФГДС.
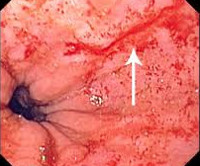
1) ФГДС – определение разрывов пищевода, кровотечения и его остановка
Выполнение ФГДС нередко усугубляет состояние больного за счёт возобновления уже остановившегося кровотечения, появления новых разрывов (судорожные позывы к рвоте на ФГДС) или усугубления уже имеющегося разрыва пищевода.
ФГДС проводить с в/в седацией или наркозом, вводить противорвотные препараты.
2) R-скопия ОГК: при разрыве пищевода признаки пневмоторакса и медиастинита
3) УЗИ кардиоэзофагеального отдела желудка (помогает уточнить стадию синдрома МэллориВейса)
4) Контрастная эзофагография в двух проекциях
5) МРТ-эзофагография
6) Лапароскопия – при подозрении на разрыв абдоминального отдела пищевода
Дифференциальная диагностика
Дифференциальный диагноз проводится с лёгочным кровотечением, кровавой пеной при сердечной астме переходящей в отёк лёгких.
Лечение
В большинстве случаев кровотечение прекращается самостоятельно в течение 24—48 часов. Обычно достаточно консервативного лечения: применяют холод, антациды, стимуляторы свёртывающей системы крови, аминокапроновую кислоту внутрь. Зонд Блэкмора НЕ применяется, т.к. увеличивает размер трещин. Иногда требуется эндоскопическое лечение. При невозможности эндоскопической остановки кровотечения или его рецидивах показано оперативное вмешательство — гастротомия, прошивание разрывов слизистой оболочки кардиального отдела желудка, иногда дополнительно перевязывают левую желудочную артерию.
I. Консервативная терапия при синдроме Мэлори-Вейса используются с целью восстановления объема циркулирующей крови. Для этого применяют различные кристалоидные (NaCl 0,9%, глюкоза 5%, раствор Рингера и др.), коллоидные растворы (альбумин, аминоплазмаль и др.), в случае тяжелой кровопотери возможно применение гемотрансфузии (эритроцитарная масса, свежезамороженная плазма)
При рвоте (или позывах на рвоту) применяют метоклопрамид (церукал).
II. Эндоскопическое лечение. При выполнении ФГДС и обнаружении продольного разрыва слизистой оболочки пищевода с кровотечением, можно попытаться остановить это кровотечение эндоскопически. При этом используется:
1. Обкалывание места кровотечения адреналином
Раствор адреналина гидрохлорида вводят в область кровотечения, а также вокруг источника кровотечения. Гемостатический эффект достигается за счет сосудосуживающего действия адреналина.
2. Аргоно-плазменная коагуляция
Данный метод является одним из наиболее эффективных и одновременно одним изи наиболее технически трудным. Применение метода аргонно-плазменной коагуляции позволяет добиться стойкого гемостаза.
3. Электрокоагуляция
Также достаточно эффективный метод. Часто применение электрокоагуляции сочетают с введением адреналина.
4. Введение склеразантов
Данный метод заключается в том, что гемостатический эффект достигается за счет введение слеразирующих препаратов (полидоканол).
5. Лигирование сосудов
При синдроме Мэлори-Вейса часто используется эндоскопическое лигирование кровоточащих сосудов. Применение эндоскопического лигирования сосудов особенно оправдано при сочетании синдрома Мэлори-Вейса и портальной гипертензии с варикозным расширением вен пищевода.
6. Клипирование сосудов
По своей сути этот метод схож с предыдущим. Разница лишь в том, что на кровоточащий сосуд накладывается не лигатура, а металлическая клипса. Наложение клипс возможно с помощью аппликатора. К сожалению, эндосопическое клипирование сосудов не всегда возможно из-за технических трудностей наложения клипс на сосуды.
III. Хирургическое лечение. При синдроме Мэлори-Вейса к хирургическому лечению прибегают в случае неэффективности консервативной терапии и эндоскопических методов лечения. В этом случае выполняют операцию Бейе:
Доступ: срединная лапоротомия.
Операция: гастротомия, прошивание кровоточащих сосудов
Госпитализация
При стабильном состоянии пациент госпитализируется в отделение общей хирургии.
При явлениях геморрагического шока в отделение реанимации.
Профилактика
Главной мерой профилактики синдрома Мэлори-Вейса является предотвращение рвоты, причиной возникновения которой, является алкогольная интоксикация. Поэтому необходимо отказаться от употребления алкоголя. Также важно своевременное проведение лечения сопутствующих заболеваний желудочно-кишечного тракта.
Составители:
Исаев Э.Л.

Размер: 19 Kb
Скачали: 47
Дата: 16-07-2018, 01:17
Код мкб 10 синдром маллори вейсса
Синдром Маллори-Вейсса является одной из наиболее частых причин острых кровотечений из верхних отделов пищеварительного тракта. Разрывы слизистой в большинстве случаев возникают при рвоте различного генеза. К предрасполагающим факторам относят скользящую грыжу пищеводного отверстия диафрагмы, эзофагит и переполнение желудка пищевыми массами.
Тактика лечения больных с синдромом портальной гипертензии, осложненным кровотечением из ВРВП в Городской больнице № 1 г. Балаково Саратовской области
Лечение осложнений портальной гипертензии является одной из актуальных и нерешенных проблем медицины. За последние десятилетия во всех странах мира отмечается рост числа больных циррозом печени – наиболее частой причины развития портальной гипертензии; по данным Всемирной организации здравоохранения смертность от цирроза печени и его осложнений занимает на сегодняшний день восьмое место в структуре общей летальности.
Собственный опыт первичного эндоскопического аппликационного гемостаза 5% раствором нитрата серебра при остром кровотечении из варикозно-расширенных вен пищевода у детей
Пищеводные кровотечения портального генеза составляют 8-29 % от общего количества экстренных пациентов с кровотечениями из верхних отделов желудочно-кишечного тракта. В связи с различием патогенетических механизмов, сложностью диагностики, отсутствия единых терапевтических и хирургических методов лечения, число больных с неязвенными кровотечениями долгое время остается неизменным.
Остановка и профилактика кровотечений, обусловленных синдромом Меллори–Вейсса — только эндоскопия?
Синдром Меллори–Вейсса (СМВ) — желудочно-пищеводный разрывно-геморрагический синдром (МКБ-10) — относится к числу остро развивающихся заболеваний и проявляется пищеводно-желудочным кровотечением из острых продольных разрывов слизистой оболочки абдоминального отдела пищевода или кардии. Детально они изучены в 1929 году, когда K. Mallory и S. Weiss, чьими именами и назван этот синдром, при вскрытии трупов 4-х больных, умерших от желудочно-кишечного кровотечения, обнаружили линейные разрывы слизистой оболочки пищеводно-кардиальной области.
Эндоскопическое лигирование варикозных вен пищевода и желудка в лечении и профилактике кровотечений и их рецидивов
Увеличение числа больных циррозом печени за последние десятилетия стало одной из наиболее важных проблем современной медицины. Самым опасным осложнением является острое кровотечение из варикозных вен пищевода (Рис.1) и желудка. При первом эпизоде кровотечения летальность составляет около 50%, а частота развития рецидива по данным разных авторов от 45% до 90% (J. Turnes et al., 2006; C. Bureau et al., 2008). При повторном кровотечении смертность достигает 95%.
Первый опыт использования самораскрывающихся металлических стентов SX-ELLA — Даниша для лечения кровотечения из варикозно расширенных вен пищевода
Кровотечение из варикозно расширенных вен пищевода (ВРВП) — это самое грозное осложнение портальной гипертензии, представляющее серьезную угрозу жизни больного. При подозрении на кровотечение из ВРВП проводится эндоскопия и лечение начинается с вазоактивной терапии. В случае безуспешности стандартной терапии устанавливается балонный гемостатический зонд Блейкмора.
Эндосонография, как метод оценки эффективности проводимого эндоскопического лечения у больных с варикозным расширением вен пищевода
Конечной целью эндоскопического лечения не является устранение всех проявлений портальной гипертензии. Основная его задача – достижение эрадикации варикозно расширенных вен пищевода (ВРВП). В настоящее время больным с ВРВП с этой целью используются следующие методы эндоскопического лечения: лигирование, склеротерапия и аргоно–плазменная коагуляция слизистой пищевода.
Эндоскопическая диагностика и миниинвазивные эндохирургические вмешательства при кровотечениях из верхних отделов желудочно-кишечного тракта варикозного генеза
Под нашим наблюдением с 1982 по 2009 год находилось 23590 пациентов с желудочно-кишечными кровотечениями (ЖКК) из верхних отделов желудочно-кишечного тракта. Из них с кровотечением из варикозно расширенных вен (ВРВ) пищевода и желудка – 1511 больных в возрасте от 16 до 84 лет (52,5 ± 2,62 лет). Большинство больных (66,5 %) были в возрасте до 60 лет.
Результаты применения эндоскопической аргоноплазменной коагуляции в лечении желудочно-кишечных кровотечений при синдроме Меллори-Вейсса
На протяжении многих десятилетий проблема острых желудочно-кишечных кровотечений является одной из актуальных в неотложной хирургии. Основным источником кровотечений из верхних отделов желудочно- кишечного тракта (до 55-70 %) составляют язвенные кровотечения. Среди кровотечений неязвенной этиологии лидирующее место занимает синдром Меллори-Вейсса (СМВ), а в последние годы — 3-4-е место среди причин кровотечения из верхних отделов желудочно-кишечного тракта.
Эндоскопический гемостаз при синдроме Меллори-Вейсса в сочетании с ГЭРБ
Синдром Меллори-Вейсса (СМВ) составляет 7,3 % от всех кровотечений (П. Д. Ф омин, 2007). Несмотря на успехи в диагностике и лечении СМВ, расширение арсенала терапевтических средств и хирургических вмешательств, успехи анестезиологии и реаниматологии, общая летальность при этой патологии остается на протяжении ряда лет постоянной и колеблется от 5 до 10 %. По литературным данным последних лет, число рецидивных кровотечений у больных с СМВ колеблется от 0 до 35 % (А. С. Соловьёв, 2007.).
Лечение и профилактика кровотечений из варикозно расширенных вен пищевода у больных циррозом печени.
Эндоскопическое лигирование или портокавальное шунтирование?
В основу настоящего исследования положен анализ клинических наблюдений за 371 больным циррозом печени, которые находились на обследовании и лечении в клиниках общей и госпитальной хирургии ВМедА с 1998 по 2010 годы. Средний возраст составил 48,1+11,8 лет. Варикозное расширение вен пищевода имело место у всех больных.
Язвы Камерона как источник желудочно-кишечного кровотечения
Язвы Камерона (ЯК) — сравнительно редкое осложнение грыжи пищеводного отверстия диафрагмы. Это повреждение слизистой желудка ишемически-травматического происхождения в зоне «шейки» грыжевого мешка, там, где желудок травмируется ножками диафрагмы. Чаще это не язвы, а линейные эрозии, идущие по оси желудка.
Вторичная эндоскопическая профилактика при пищеводно-желудочных варикозных кровотечениях
Варикозное кровотечение из расширенных вен пищевода и желудка — жизнеугрожающее состояние. Среди пациентов с варикозным расширением вен пищевода и желудка (ВРВП и Ж) у 30-40 % в течение жизни развивается кровотечение, которое сопровождается летальностью, которая, без эндоскопического лечения, может достигать 50 %. Эндоскопическая склеротерапия (ЭС) и эндоскопическое лигирование (ЭЛ) в последние десятилетия стали «золотым стандартом» лечения и профилактики кровотечений из гастроэзофагеальных вариксов.
Опыт применения эндоскопического лигирования варикозно расширенных вен пищевода в лечении осложнений портальной гипертензии
Частота выявления ВРВП у больных циррозом печени (ЦП) колеблется от 25 % до 80 %. Установлено, что более чем в 30 % случаев варикозное расширение вен пищевода (ВРВП) осложняется кровотечением. Летальность при первичном кровотечении из ВРВП, по сведению некоторых авторов, может достигать 30—50 %. У 70 % пациентов, переживших один эпизод кровотечения из ВРВП, при отсутствии адекватной терапии в течение года кровотечения рецидивируют, а прогноз летальности для этой группы пациентов выглядит еще более пессимистично и составляет по некоторым данным 50-90 %.