код мкб 10 лигатурный свищ послеоперационного рубца
Код мкб 10 лигатурный свищ послеоперационного рубца
Рубрика МКБ-10: L98.8.0*
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Канал свища может быть выстлан эпителием или грануляционной тканью, соответственно, по строению выделяют:
• трубчатые свищи с эпителизированными стенками, чаще всего врожденные;
• губовидные свищи, обычно искусственные, в которых эпителий переходит со слизистой оболочки полого органа непосредственно на кожные покровы;
По характеру отделяемого свищи могут быть: гнойные, слизистые, желчные, мочевые, каловые и другие. Наружный свищ имеет внутреннее и наружное устье и канал, длина которого зависит от толщины тканей, через которые проходит свищ, подвижности органа, наличия межорганных сращений. Губовидные свищи канала не имеют, стенка органа в них обычно даже несколько выступает над кожей, образуя губу.
Клинические проявления [ править ]
Свищ: Диагностика [ править ]
Для точной диагностики локализации свищевого хода и сообщения свища используют прием растворов красителей внутрь, фистулографию, фистулоскопию, эндоскопические методы, зондирование, а также исследование отделяемого на наличие различных веществ. Внутренние свищи, не проявляющиеся наличием ран, не имеют таких ярких симптомов и в отдельных случаях диагностируются только при оперативных вмешательствах.
Дифференциальный диагноз [ править ]
Свищ: Лечение [ править ]
Необходимо обязательное предохранение окружающих свищевое отверстие тканей от раздражающего действия отделяемого. Для этого при отсутствии противопоказаний вводят обтуратор в свищевой ход. Кожу вокруг свищевого отверстия закрывают пленками или медицинским клеем, обрабатывают перманганатом калия и пастой Лассара.
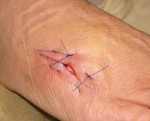
Лигатурный свищ
Лигатурный свищ – это окруженный воспалительным инфильтратом патологический ход в области нерассасывающейся шовной нити, которая использовалась для ушивания тканей в ходе различных оперативных вмешательств. Склонен к рецидивирующему течению. Проявляется наличием уплотнения, в центре которого расположено небольшое отверстие со скудным серозно-гнойным отделяемым. Кожа вокруг очага поражения имеет багрово-синюшную или темную окраску. Лигатурный свищ диагностируется с учетом симптоматики, наличия операции в анамнезе, данных фистулографии, УЗИ. Лечение – выскабливание грануляций и удаление лигатур или иссечение свища.
МКБ-10
Общие сведения
Лигатурный свищ – достаточно распространенное осложнение. Возникает у 5% пациентов, перенесших различные оперативные вмешательства. Достоверно чаще диагностируется после хирургических манипуляций на полых органах брюшной полости и малого таза (условно-асептические операции), что обусловлено повышенной вероятностью инфицирования окружающих тканей даже при строгом соблюдении правил асептики и антисептики. Распространенность данного осложнения после гинекологических вмешательств составляет 8,9%, пластики грыж – 9,5%, операций по поводу язвенной болезни желудка и ДПК – 7,8%. Лигатура может располагаться как поверхностно, так и на значительной глубине. Из-за склонности к рецидивированию патология нередко становится причиной длительной нетрудоспособности. Утяжеляет течение основного заболевания.
Причины
Причиной развития лигатурного свища является реакция отторжения инородного тела – нити, использованной для ушивания глубоких и поверхностных тканей в процессе оперативного вмешательства. Обычно патологические ходы возникают при отторжении нерассасывающихся нитей. Чаще в свищевом ходе обнаруживаются шелковые нити, несколько реже – лавсановые и капроновые. Несмотря на то, что кетгут является рассасывающейся нитью, в литературе есть упоминания о кетгутовых лигатурных свищах. Заболевание практически никогда не вызывается викриловыми или проленовыми нитями. К числу провоцирующих факторов относятся:
Патогенез
Обычно со временем вокруг нерассасывающихся нитей образуется слой рубцовой соединительной ткани, нити оказываются заключенными в капсулу. При развитии гнойно-воспалительного процесса инкапсуляции не происходит, вокруг нити формируется абсцесс. В последующем полость гнойника вскрывается в зоне послеоперационного рубца, явления острого воспаления уменьшаются, благодаря постоянному оттоку содержимого. Нить может оставаться на месте или мигрировать по патологическому ходу.
При самостоятельном выходе нити наружу или ее хирургическом удалении причина воспаления исчезает, свищ закрывается. В противном случае воспаление приобретает рецидивирующий характер, может осложняться вторичной инфекцией. Свищи могут быть как одиночными, так и множественными, образовываться в зоне нитей, использованных для ушивания поверхностно расположенных тканей, или в глубине раны, например, в брюшной полости. В последнем случае существует вероятность вовлечения внутренних органов в гнойно-воспалительный процесс.
Симптомы лигатурного свища
Патология может возникать как в раннем, так и в позднем послеоперационном периоде. Иногда свищи образуются через несколько лет после вмешательства. В период формирования абсцесса выявляются локальные и общие признаки гнойного воспаления. Возникают боли, локализация которых определяется расположением инфицированной нити. Может отмечаться слабость, разбитость, повышение температуры. Затем в проекции послеоперационного рубца появляется болезненное уплотнение. Кожа над участком воспаления приобретает багровый или синюшный оттенок. Через несколько дней абсцесс самопроизвольно прорывается. Образуется небольшой свищ, из которого выделяется скудное серозно-гнойное отделяемое. Воспалительные явления уменьшаются, синдром интоксикации исчезает. В последующем свищ обычно периодически закрывается и открывается до момента удаления или самостоятельного отхождения нити.
Осложнения
Наиболее опасным осложнением лигатурного свища является вторичное инфицирование с распространением гнойного процесса. В зависимости от расположения лигатуры возможно образование поверхностных и глубоких абсцессов и затеков, поражение близлежащих органов. При гнойном расплавлении тканей иногда отмечается эвентрация внутренних органов. Вторичный инфекционный процесс, в свою очередь, может осложниться сепсисом. В тяжелых случаях существует риск летального исхода.
Из-за подтекания отделяемого в области наружного отверстия свища нередко развивается дерматит. Мягкие ткани вокруг свища становятся отечными, уплотняются, кожа приобретает багрово-синюшную окраску, со временем образуется участок гиперпигментации, в зоне рубца формируется косметический дефект. При неудачной попытке извлечения глубоко расположенной лигатуры в отдельных случаях наблюдается повреждение окружающих тканей и внутренних органов.
Диагностика
Диагностику и лечение осуществляют специалисты, выполнявшие операцию. Из-за повышенной вероятности образования лигатурных свищей после вмешательств с вскрытием полых органов патологию чаще всего выявляют гинекологи и абдоминальные хирурги, несколько реже – урологи, еще реже – торакальные хирурги, травматологи, нейрохирурги и другие специалисты. Постановка диагноза обычно не вызывает затруднений из-за типичного анамнеза (наличие хирургического вмешательства) и расположения свища в области послеоперационного рубца. Основной задачей становится определение глубины свища и конфигурации свищевого хода, выявление других факторов, влияющих на тактику лечения. Перечень диагностических мероприятий включает:
Лечение лигатурных свищей
На начальном этапе обычно осуществляют перевязки, назначают физиотерапевтические мероприятия, но эффективность консервативных методик невелика, что вынуждает специалистов в области общей хирургии прибегать к инвазивным манипуляциям. Если лигатурная нить не отходит самостоятельно, ее пытаются извлечь с помощью зажима, однако эта методика имеет ряд недостатков, поскольку врачу приходится действовать вслепую, что увеличивает риск развития осложнений. Одномоментно выполняют выскабливание грануляций для лучшего заживления раны.
В специальной литературе встречаются упоминания об извлечении лигатур под контролем УЗИ, что позволяет предотвратить случайную перфорацию стенки патологического хода. При длительном существовании свищей, наличии затеков и свищевых ходов сложной формы, глубоком расположении лигатур производят иссечение свища. Недостатком метода является необходимость проведения масштабного хирургического вмешательства в области рубцово-измененных тканей.
Прогноз и профилактика
Прогноз при лигатурных свищах обычно благоприятный для жизни и условно благоприятный для выздоровления. В большинстве случаев наблюдается выздоровление, однако для устранения патологии нередко требуются повторные открытые манипуляции или оперативные вмешательства. Успешно извлечь лигатуру зажимом удается у 65% пациентов, при этом у 21% больных в последующем наблюдается рецидив. Распространенность гнойно-воспалительных осложнений после иссечения свищевых ходов достигает 30%, 17% пациентов требуются повторные операции.
Профилактика заключается в тщательном обеспечении стерильности при проведении операций, правильной обработке нитей, использовании шовного материала, дающего меньшее количество осложнений, проведении адекватной антибиотикотерапии в послеоперационном периоде. Больным необходимо точно соблюдать рекомендации врача: не снимать повязку, не мочить рану, принимать назначенные препараты и т. д.
Кишечный свищ
Общая информация
Краткое описание
Соотношение кодов МКБ-10 и МКБ-9: см. Приложение.
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: хирурги, терапевты, ВОП, эндоскописты.
Категории пациентов: взрослые.
Шкала уровня доказательности:
В данном протоколе используются следующие классы рекомендаций и уровни доказательств на ссылку:
Уровень I – Доказательства, полученные в ходе по крайней мере от одного должным образом разработанного случайного контролируемого исследования или мета-анализа
Уровень II – Доказательства, полученные в ходе по крайней мере от одного хорошо разработанного клинического испытания без надлежащей рандомизации, от аналитического когортного или исследования типа случай-контроль (предпочтительно из одного центра) или от полученных драматических результатов в неконтролируемых исследованиях.
Уровень III – Доказательства, полученные от мнений авторитетных исследователей на основе клинического опыта.
Класс А – Рекомендации, которые были одобрены по согласованию по крайней мере 75% процентов мультисекторной группы экспертов.
Класс B – Рекомендации, которые были несколько спорны и не встречали согласие.
Класс C – Рекомендации, которые вызвали реальные разногласия среди членов группы.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии:
Жалобы: при кишечных свищах зависят от локализации, их размера, вида свища.
Пациенты жалуются на наличие свища, отделяемое из свища, боли в области свища и в животе, зуд, покраснение в области свища, повышение температуры тела, нервозность, нарушение сна, слабость.
Анамнез:
· Обычно больной обращается к врачу не сразу, а через несколько недель, месяцев или даже лет с момента появления кишечника свища.
· Следует выяснить:
— наличие у пациента перенесенных операций и травм
— заболеваний кишечника (болезнь Крона, энтерит, язвенный колит, рак кишечника, инфекционные заболевания кишечника)
— нарастает ли симптоматика;
— есть ли проявления системной патологии.
Физикальное обследование: У пациентов имеющих кишечный свищ имеется отверстие на брюшной стенке с отделяемым.
Внутренние кишечные свищи, как правило, ничем не проявляются. Однако при, высоких тонко-толстокишечных соустьях могут отмечаться прогрессирующее похудание, диарея. Основным признаком наружных кишечных свищей является наличие на коже отверстий, через которые выделяется кишечное содержимое
При высоких тонкокишечных свищах оно жидкое, желто-зеленого цвета, пенящееся, с остатками непереваренной пищи. Содержимое низких тонкокишечных свищей более вязкое, а толстокишечных — оформленное. Наряду с выделением кала у больных с толстокишечными свищами наблюдается отхождение газов. Кожные покровы в окружности наружного отверстия свища мацерированы, изъязвлены. Больные с высокими длительно существующими тонкокищечными свищами обезвожены и истощены. Некоторые из них теряют до 25-50 % массы тела. Постоянно их беспокоит жажда.
Лабораторные исследования предусматривают подготовку больного на оперативное лечение в круглосуточном стационаре специфичных критериев лабораторной диагностики нет:
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, мочевина, креатинин, билирубин, АЛТ, АСТ, глюкоза);
Инструментальные исследования:
· обзорная рентгенография органов грудной клетки – для исключения патологии со стороны органов грудной клетки;
· рентгенологическое контрастное исследование – основной метод, позволяющий определить наличие кишечнего свища, его локализацию и размеры, длительность задержки в нем бария, моторные нарушения кишечника, наличие осложнений;
· обзорная рентгенография и компьютерная томография органов брюшной полости при наличии кишечного свища выявляет локализацию свища, дополнительные ходы;
· эндоскопическое исследование применяют с большой осторожностью, так как существует большой риск перфорации кишечника.
Диагностический алгоритм: (схема)
Диагностика (стационар)
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Кишечный свищ – неестественная коммуникация между просветом кишечной трубки и прочими органами или кожей. Внутренние свищи зачастую в течение длительного времени ничем не проявляются. Наружные свищи выявляются при наличии устья на коже, через которое отходит каловое отделяемое и газы, мацерации кожных покровов вокруг свища. Также может отмечаться прогрессирующее похудение, нарастающая полиорганная недостаточность.
Жалобы:
Клинические проявления кишечных свищей в большой мере зависят от их локализации, морфологических характеристик, времени возникновения. Сформированные свищи имеют более благоприятное течение, обычно не сопровождаются тяжелыми общими симптомами. Несформированные свищи, даже низкие, протекают на фоне интоксикации за счет воспалительного процесса в области устья свищевого хода.
Внутренние межкишечные свищи могут никак не проявляться длительное время. При наличии кишечно-маточных, кишечно-пузырных свищей обычно отмечается выделение каловых масс из влагалища, примесь кала в моче при мочеиспускании, воспалительный процесс органов малого таза. Высокие тонкокишечно-толстокишечные свищи сопровождаются достаточно выраженной клиникой: упорной диареей, постепенной, но значительной потерей веса.
Наружные свищи также имеют свои клинические особенности, обусловленные локализацией. Высокие тонкокишечные наружные свищи характеризуются наличием дефекта на коже, через который обильно выделяется желтое, пенистое кишечное содержимое, содержащее пищевой химус, желудочный и панкреатический соки, желчь. Вокруг свищевого хода быстро развивается мацерация, дерматит. Потери жидкости по высокому свищу тонкой кишки значительные, приводят к постепенной декомпенсации общего состояния и развитию полиорганной недостаточности. Потеря веса может достигать 50%, постепенно разворачивается клиника тяжелого истощения, депрессия. Низкие свищи толстой кишки протекают легче, им не сопутствуют большие потери жидкости. Учитывая то, что каловые массы в толстом кишечнике уже сформированы, выраженной мацерации кожи и дерматитов также не бывает.
Анамнез:
· Обычно больной обращается к врачу не сразу, а через несколько недель, месяцев или даже лет с момента появления кишечника свища.
· Следует выяснить:
— наличие у пациента перенесенных операций и травм;
— заболеваний кишечника (болезнь Крона, энтерит, язвенный колит, рак кишечника, инфекционные заболевания кишечника);
— нарастание симптоматики;
— имеет ли место проявления системной патологии.
Физикальное обследование: см. амбулаторный уровень.
Лабораторные исследования: Специфичных критериев лабораторной диагностики нет.
При экстренной госпитализации проводятся диагностические обследования, не проведённые на амбулаторном уровне: смотреть пункт 9, подпункт 1.
Диагностический алгоритм: см. амбулаторный уровень.
Перечень дополнительных диагностических мероприятий: Дополнительные диагностические обследования, проводимые на стационарном уровне – показаниям:
· ОАМ;
· ОАК;
· биохимический анализ крови: глюкоза, альбумин, электролиты;
· коагулология (ПТИ, фибриноген, время свертываемости, МНО);
· определение группы крови по системе АВ0;
· определение резус фактора крови;
· анализ крови на ВИЧ;
· анализ крови на сифилис;
· определение HBsAg в сыворотке крови методом ИФА;
· определение суммарных антител к вирусу гепатита С (HCV) в сыворотке крови методом ИФА;
· ЭКГ для исключения сердечной патологии;
· обзорная рентгенография органов грудной клетки;
· УЗИ органов брюшной полости;
· рентгенография органов грудной клетки;
· рентген контрастное исследование
· обзорная рентгенография и компьютерная томография органов брюшной полости
· эндоскопическое исследование
· УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка, почки);
· ЭКГ для исключения сердечной патологии;
· обзорная рентгенография органов грудной клетки;
· компьютерная томография органов грудной клетки
· спирография.
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Тонкокишеч ные свищи | Для определения локализации свища, его вид, степень изменения окружающей кожи, характер и количество отделяемого | Рентгенологические методы: пассажа и фистулоеюнография | При тонкокишечных свищах кишечное отделяемое со слизью и примесью желчи, пенистое, жидкое |
| Толстокишеч ные свищи | Для определения локализации свища, его вид, степень изменения окружающей кожи, характер и количество отделяемого | Рентгенологические методы, эндоскопические методы обследования | При свищах толстокишечных отделяемое виде оформленного кала |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (амбулатория)
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения: на амбулаторном этапе не проводится.
Другие виды лечения: нет
Показания для консультации специалистов:
· консультация узких специалистов – по показаниям.
Профилактические мероприятия:
Профилактика кишечных свищей заключается в своевременном адекватном лечении заболеваний пищеварительного тракта.
Улучшение качества хирургической помощи больным с заболеваниями кишечника:
· правильный выбор оперативного лечения;
· правильная техника выполнения данных вмешательств.
Мониторинг состояния пациента:
· полное выздоровление пациента;
· восстановление репродуктивной функции.
Индикаторы эффективности лечения:
· своевременная диагностика кишечных свищей;
· своевременное направление в профильный стационар
Лечение (скорая помощь)
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**
Диагностические мероприятия:
· наружный осмотр: при этом оценивают расположение отверстия, состояние кожных покровов;
· пальцевой осмотр: при этом определяется наличие, уровень расположения свищевого отверстия.
Медикаментозное лечение:
· обработка растворами антисептиков раствором повидона-иода, хлоргексидина;
· асептическая повязка.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
Немедикаментозное лечение:
Режим.
· Режим 2 – при средней степени тяжести состояния.
· Режим 1 – при тяжелом состоянии.
· Диета: Стол №1. Цель диетотерапии – полноценная белковая диета, при необходимости — парентеральное питание.
Принципы диетотерапии: Сначала предпринимаются консервативные мероприятия: назначается диета, употребление полноценной, измельченной, негорячей пищи.
Медикаментозное лечение:
Консервативное лечение включает соблюдение больным режима питания и диеты. Пища должна быть теплой, протертой, не раздражающей слизистую оболочку. Назначают антибактериальные средства, секретолитики, антациды, прокинетики, при болевом синдроме назначается анальгетики, спазмолитики.
Хирургическое лечение: При губовидных свищах прибегают к операциям, характер которых определяется типом свища — полный или неполный. При небольших неполных губовидных свищах используют внебрюшинные способы закрытия свищей. Они заключаются в выделении стенки кишки в зоне свища и ушивании дефекта двухрядным швом. При больших неполных и при полных губовидных свищах применяют внутрибрюшинные способы их закрытия. В таком случае выделяют кишку по всему периметру свища, выводят ее в рану, после чего свищевое отверстие зашивают (при неполных свищах) или накладывают анастомоз (при полных свищах). Иногда прибегают в резекции участка кишки, несущего свищ, с последующим наложением анастомоза.
Особенности ведения послеоперационного периода включают: 1) трансназальное введение зонда в желудок (до 6 сут.) для его опорожнения и проведения раннего питания больного, начиная с 3-х суток с момента операции; 2) восполнение водно-электролитного баланса; 3) антибиотикотерапия для профилактики гнойно-воспалительных осложнений; 4) профилактика кардиореспираторных осложнений; 5) симптоматическая терапия.
Таблица сравнения препаратов:
Хирургическое вмешательство в условиях круглосуточного стационара, согласно приложения 1 к настоящему КП.
Показания для консультации специалистов:
· консультация анестезиолога – при подготовке к операции;
· консультация реаниматолога – в случаях тяжёлых осложнений характер и объём детоксикационной терапии;
· консультация кардиолога, эндокринолога, уролога, гинеколога и других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации: В палаты реанимации и интенсивной терапии подлежат госпитализации больные с острыми расстройствами гемодинамики различной этиологии (острая сердечно-сосудистая недостаточность, травматический шок, гиповолемический шок, кардиогенный шок и др.), острыми расстройствами дыхания, другими расстройствами функций жизненно важных органов и систем (центральной нервной системы, паренхиматозных органов и др.), острыми нарушениями обменных процессов, больные после оперативных вмешательств, повлёкших за собой нарушение функции систем жизнеобеспечения или при реальной угрозе их развития, тяжёлыми отравлениями.
Индикаторы эффективности лечения. Отсутствие кишечных свищей.
Дальнейшее ведение
· Диета. Основные принципы питания сухоядение и дробное питание.
· Рентегенологический контроль пассажа бария проводится через 3 месяца.
Госпитализация
Показания для плановой госпитализации: при подозрении на наличие кишечного свища.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
Информация
| АД | артериальное давление |
| АЛТ | аланинаминотрансфераза |
| АСТ | аспаратаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| ВИЧ | вирус иммунодефицита человека |
| ЖЕЛ | жизненная емкость легких |
| ЖКТ | желудочно-кишечный тракт |
| ИВЛ | искусственная вентиляция легких |
| ИФА | иммуноферментный анализ |
| КТ | компьютерная томография |
| МНО | международное нормализованное отношение |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| СОЭ | скорость оседания эритроцитов |
| УЗИ | ультразвуковое исследование |
| ФБС | фибробронхоскопия |
| ФЭГДС | фиброэзофагогастродуоденоскопия |
| ЭКГ | электрокардиограмма |
| КЩС | кислотно-щелочное состояние |
| ММВ | максимальная минутная вентиляция |
| МОД | Минутный объем дыхания |
| ОГК | органы грудной клетки |
| ЩФ | щелочная фосфатаза |
| СКФ | скорость клубочковой фильтрации |
Указание на отсутствие конфликта интересов: нет
Список рецензентов:
Бигалиев Мади Ходжаевич – д.м.н., профессор, главный врач ГККП «Шымкентская Городская Больница Скорой Медицинской Помощи»
Пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности
| МКБ-10 | МКБ-9 | ||
| Код | название | Код | название |
| К 63.2 | Кишечные свищи | 44.31 | Высокий обходной анастомоз |
| 45.30 | Локальное иссечение тонкой кишки | ||
| 45.33 | Локальное иссечение пораженного участка или ткани тонкой кишки за исключением 12-перстной | ||
| 45.61 | Множественная сегментарная резекция тонкой кишки | ||
| 46.02 | Резекция сегмента тонкой кишки выведенного на поверхность тела | ||
| 46.74 | Закрытие фистулы тонкой кишки, кроме 12-перстной | ||
| 45.40 | Локальное иссечение толстой кишки | ||
| 45.41 | Иссечение пораженного учатска или тани толстой кишки | ||
| 45.70 | Частичная резекция толстой кишки | ||
| 45.79 | Другая частичная резекция толстой кишки | ||
| 46.04 | Резекция сегмента толстой кишки, вывеенного на поверхность тела | ||
| 46.76 | Закрытие фистулы толстой кишки | ||
| 46.50 | Закрытие стомы кишечника неуточненного иначе | ||
| 46.52 | Закрытие стомы толстой кишки | ||
Методы оперативного и диагностического вмешательства
Способы закрытия кишечных свищей и диагностического вмешательства
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ – зависит от вида хирургического лечения:
· внебрюшинные способы закрытия
· внутрибрюшинные способы закрытия
Цель проведения процедуры/вмешательства: устранение свища.
Показания и противопоказания для проведения процедуры/ вмешательства:
Показания к оперативному лечению в экстренном порядке: нет
Показания к оперативному лечению в плановом порядке:
• наличие кишечного свища.
Противопоказания к процедуре/вмешательству: противопоказанием для плановых операции является наличие ургентной патологии органов и систем, а также декомпенсация хронических заболевании организма.
Перечень основных и дополнительных диагностических мероприятий: см. амбулаторный уровень.
Лабораторные исследования:
· ОАК;
· ОАМ;
· биохимический анализ крови (общий белок, мочевина, креатинин, билирубин, АЛТ, АСТ, глюкоза);
· УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка, почки);
· ЭКГ для исключения сердечной патологии;
· обзорная рентгенография органов грудной клетки;
· контрастная рентгенография ЖКТ
· эндоскопическое исследование кишечника
· рентгенография органов грудной клетки;
· УЗИ брюшной полости;
· ФБС;
· спирография.
Дополнительные исследования – проводятся для выявления осложнений и дифференциальной диагностики с другими заболеваниями:
· биохимический анализ крови (общий белок, альбумин, сиаловые кислоты, С-реактивный белок, АЛТ, АСТ, амилаза, ЩФ) – по показаниям.
Методика проведения процедуры/вмешательства:
Виды хирургического лечения:
· внебрюшинные способы закрытия свищей, достоинством которых являются их малотравматичность, низкая летальность. Недостаток – такие операции выполняются вслепую, вероятность возникновения свища довольно высока.
· внутрибрюшинные способы закрытия свищей, при этом возможно провести ревизию брюшной полости, разделить спайки, устранить перегибы кишечной петли. Методы: выключение кишечной петли, несущий свищ; краевая, клиновидная и циркулярная резекция.
Индикаторы эффективности: полное устранение свища без признаков рецидива.