код диагноза плоскостопие по мкб 10
ПЛОСКОСТОПИЕ
У детей и взрослых
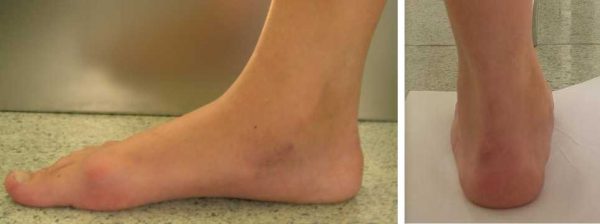
Термин «плоскостопие» является собирательным, больше всего он соответствует пункту М21.4 из Международной классификации болезней (МКБ-10) – «плоская стопа». Визуально мы без труда идентифицируем и у детей, и у взрослых отсутствие внутреннего продольного свода стопы, автоматически определяя его как плоскостопие. При этом всё не так просто, как кажется на первый взгляд. Например, у детей до 4 лет внутренний продольный свод визуально не определяется, но не потому, что его нет, а потому, что до 4 лет подсводное пространство заполнено т.н. «бурым жиром». Беспокойные мамаши, не вдаваясь в детали, начинают «лечить» карапузов стельками, жесткими задниками сандалет и высокими ботинками на все сезоны, однако это не имеет никакого смысла. Подкожный жир постепенно уходит, свод начинает визуализироваться. А ребенку для правильного формирования стопы нужны как раз не жесткие оковы, а, наоборот, свобода амортизации. То есть, чем больше ребенок бегает, прыгает, скачет, тем лучше работают мышцы стопы и голени, тем лучше будут своды стопы, тем лучше будет осанка, тем меньше нарушений успеет развиться.
Степени плоскостопия
Классификаций степеней плоскостопия существует несколько десятков, но все классификации преследуют какие-либо цели. К примеру, для принятия решения о целесообразности операции. Или, чтобы официально ответить на вопрос – берут в армию с таким состоянием стоп, или нет. По большому счёту, практического смысла в подобных классификациях нет. Дело в том, что в более старшем возрасте (6 лет и старше) может появиться так называемая «вальгусная установка стопы». Это уже боле продвинутая версия плоскостопия, от которой зависит нарушение деятельности всего опорно-двигательного аппарата. Когда сильно опускается внутренний продольный свод стопы, начинают смещаться относительно друг друга кости среднего и заднего отделов стоп – пяточная и таранная. Это приводит к развороту пяточной кости в вертикальной плоскости, и перераспределению нагрузок на кости голеней. Голени вынуждены ротироваться кнутри, и вращают вслед за собой бедренные кости. Каждая бедренная кость начинает «скручивать» свою половину таза, и в этот момент включаются мышцы спины, противодействующие «сваливанию в штопор» всей нижней конечности. В результате мы имеем полный дисбаланс в работе мышц всего тела – от шеи до пяток. Постоянно напряженные мышцы, удерживающие скелет в вертикальном положении, вызывают искривление позвоночника, нарушение кровообращения и иннервации множества структур организма, что запускает определённые патологические механизмы. В итоге страдает и то, что, казалось бы, не имеет к стопам вообще никакого отношения!
Так для чего же нам нужны степени плоскостопия? По большому счёту, для отчётности. Даже хирургу-ортопеду, решающему, нужна ли операция, и, если да, то какая, не нужно ориентироваться на степень по какой-либо классификации. Хирург ориентируется на комбинацию выраженности изменений в костях и суставах, на нарушение функции мышц и сухожилий, на выраженность болевого синдрома и т.д., и т.п. А вот для отражения и описания результатов клинического, функционального и рентгенологического исследований требуется использовать некие стандартные формулировки, к которым относятся и классификации степеней плоскостопия.
Пару слов о плоскостопии и призыве в армию. Если несколько десятилетий назад сам факт наличия плоскостопия являлся основанием для непригодности к службе, то в дальнейшем требования к запущенности плоскостопия только росли. Сегодня мало иметь плоскостопие самой запущенной степени – оно должно сопровождаться выраженными артрозными изменениями в суставах среднего отдела стоп и определёнными функциональными нарушениями. К слову, статистика показывает кратное увеличение числа плоскостопых детей за последние десятилетия. По моему убеждению, связано это как с уменьшением физической активности детей и прогрессированием гиподинамии, так и с избыточным применением ортопедической обуви, что только усугубляет проблему.
Поперечное и продольное плоскостопие
Различают разные виды плоскостопия. Помимо продольного, существует т.н. «поперечное плоскостопие». Его нет в МКБ, и его существование оспаривается многими ортопедами. Тем не менее, если рассмотреть скелет нормальной стопы, то мы увидим, что головки средних плюсневых костей (к ним крепятся пальцы стоп) приподняты по отношению к головкам первой и пятой. Третья плюсневая кость находится на вершине формируемой арки. При поперечном плоскостопии средние плюсневые кости опускаются вровень с первой и пятой, либо ниже. Казалось бы, очевидный факт, о чём тут спорить? Наличие или отсутствие поперечного свода в большинстве случаев так же видно невооруженным глазом, как и продольного! Однако, дискуссии продолжаются. Фактически, они представляют, скорее, научный интерес. Ортопедов поперечный свод интересует в контексте двух клинических проявлений – т.н. «метатарзалгии», и молоткообразной деформации 2-3-4 пальцев. В первом случае речь идет о появлении болезненных натоптышей под головками опустившихся средних костей – по факту это декомпенсация поперечного плоскостопия. Во втором случае опущение головок сопровождается тыльным смещением 2-3-4 пальцев (чаще – второго), и последующей молоткообразной деформацией.
Профилактика плоскостопия –
существует ли она?
Моё глубокое убеждение – да, существует. Если стопы не деформировались в раннем детстве, то, скорее всего, нет глубокой запрограммированной патологии, которая неизбежно приведет к нарушениям. Соответственно, если удалось дожить без плоскостопия хотя бы до юношеского возраста, то следует соблюдать совершенно простые правила:
Что касается детей – об этом сказано выше. Пускай бегают и прыгают, скачут и кувыркаются, и, чем больше босиком, тем лучше. Летом – по песку, зимой – на скакалке. Отличная тренировка мышц и стоп, и голеней. Велосипед, самокат, скейтборд – да, травмоопасно, но прекрасно держит в тонусе мышцы, «натягивающие» наши своды.
Лечение
То, что традиционно называют консервативным лечением плоскостопия, по факту является профилактикой. То есть, всё, что делается до хирургии, делается с целью недопущения прогрессирования деформаций стоп. Однако, как показывает практика, попытки сохранить своды консервативными методами в абсолютном большинстве случаев как минимум малоэффективны. Тем не менее, правила, описанные выше, обязательны к исполнению, ибо игнорирование этих простых мер зачастую приводит к необратимым последствиям.
Что касается хирургического лечения плоскостопия. По факту, целью операции является воссоздание нормальных взаимоотношений между костями стоп. Достигается это посредством транспозиции сухожилий, изменения формы и положения костей и обездвиживания суставов. Правило очень простое – любая операция, сделанная на ранних стадиях деформации, априори технически проще, даёт лучшие результаты и требует более простой реабилитации.
Например, если мы говорим о продольном плоскостопии у ребёнка от 8 лет, то для коррекции в большинстве случаев достаточно простейшей пятиминутной операции, которая называется артроэрез. Суть операции состоит во внедрении между таранной и пяточной костями небольшого импланта, который блокирует прогрессирование деформации и восстанавливает нормальную продольную арку (свод). В более запущенных случаях эта операция дополняется пластикой сухожилия задней большеберцовой мышцы. В еще более запущенных ситуациях (и в более старшем возрасте) приходится делать артродез (блокирование) суставов среднего или заднего отделов стопы, либо остеотомию (пересечение) пяточной кости. Если после артроэреза ребенка достаточно подержать в задних гипсовых лонгетах 2 недели, то в случае сухожильной пластики – уже 3-4, а после артродезов и остеотомий – все 6, а то и больше.
Плоскостопие (плосковальгусная деформация стоп)
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Плосковальгусная деформация стоп сопровождается уплощением продольного свода, вальгусным положением заднего, абдукционно-пронационным положением переднего отдела.
Код по МКБ 10
Код по МКБ-10
Эпидемиология плоскостопия

Причины плосковальгусной деформации стоп
Одной из причин возникновения плоских и плосковальгусных стоп в этом возрасте считается общая слабость сухожильно-мышечного аппарата нижних конечностей, а также диспластические изменения со стороны скелета стопы.
В формировании плоскостопия существует ряд теорий, объясняющих этиопатогенетические механизмы:
Где болит?
Классификация плоскостопия
С этиологической точки зрения различают пять видов плоской стопы:
Врождённое плоскостопие бывает различной степени тяжести (легкой, средней и тяжелой). Наиболее тяжелая степень врождённой плосковальгусной деформации стоп, так называемая стопа-качалка, встречается в 2,8-11,9% случаев и выявляется сразу же при рождении. Этиопатогенез данной деформации до настоящего времени окончательно не изучен. Наиболее вероятной причиной деформации считается порок развития зачатка, задержка его развития на определенном этапе эмбрионального формирования. Данная деформация расценивается как врожденное уродство.
Приобретенное плоскостопие бывает:
За последние годы взгляд на генез статического плоскостопия претерпел изменения и в настоящее время имеет более широкое толкование. Среди обследованных детей со статической плосковальгусной деформацией стоп диспластические изменения скелета стопы, сочетающиеся с неврологической симптоматикой или нарушениями метаболизма соединительной ткани, были выявлены у 78%.
Паралитическое плоскостопие является следствием паралича мышц, формирующих и поддерживающих свод стопы. Причиной травматического плоскостопия являются последствия травмы голеностопного сустава и стопы, а также повреждения мягких тканей и сухожильно-связочного аппарата.

Что нужно обследовать?
К кому обратиться?
Консервативное лечение плоскостопия
Обычно жалобы родителей на плоскостопие у ребёнка появляются, когда ребенок начинает самостоятельно ходить. Необходимо различать физиологическое уплощение свода стоп ребенка, ещё не достигшего трёхлетнего возраста, и плоско-вальгусную деформацию, требующую наблюдения ортопеда.
Если ось пяточной кости располагается по средней линии, отмечается умеренное уплощение свода стоп при нагрузке у детей младшего возраста, можно ограничиться массажем мышц нижних конечностей и ношением обуви с жестким задником. Если у ребёнка имеется вальгусное отклонение заднего отдела и уплощение свода стоп, необходимо применять комплексное восстановительное лечение.
Лечение плосковальгусной деформации включает массаж внутренней группы мышц голеней и стоп, подошвенных мышц курсами по 15-20 сеансов 4 раза в год, тепловые процедуры (озокерит, парафин, грязевые аппликации), корригирующие упражнения, направленные на формирование свода стоп. Необходимо также ввести в режим дня ребенка упражнения, направленные на укрепление сводоподдерживающих мышц. Этого можно достичь, используя игровую лечебную гимнастику, которая заключается в катании цилиндрического предмета, хождении на носках и наружных отделах стоп, подъём по наклонной доске, кручение педалей велосипеда или велотренажера босиком и др. Хорошие результаты по укреплению мышечной системы достигаются при активных занятиях в бассейне с инструктором по обучению лечебному плаванию. При адекватной реакции ребенка в качестве вспомогательного средства рекомендуется использование электростимуляции сводоподдерживающих мышц стопы.
В тех случаях, когда стопы сохраняют вальгусное положение и без нагрузки, имеется напряжение сухожилий малоберцовой группы мышц и разгибателей стопы, рекомендуется проведение этапных гипсовых коррекций в положении приведения, варуса и супинации стопы в течение 1-2 мес, до выведения стопы в среднее положение. В дальнейшем на время сна, продолжается фиксация стоп гипсовыми лонгетами или туторами в течение 3-4 мес и снабжение больных ортопедической обувью.
Немаловажное значение имеет правильное применение специальных стелек и ортопедической обуви. У детей до трёхлетнего возраста применение ортопедической обуви не всегда целесообразно, так как она ограничивает движения в голеностопном суставе и рекомендуется только при коррекции деформации стоп у больных со средней и тяжелой степенью деформации. При легкой степени деформации пользуются обычной обувью с жестким задником и вкладной стелькой с супинатором под пяткой и выкладкой продольного свода стопы. У больных со средней и тяжелой степенью деформации ортопедическая обувь предусматривает жесткий наружный берц и бочок, супинатор под задний отдел и выкладку продольного свода. Необходимо помнить, что ношение ортопедической обуви требует проведения регулярных занятий по укреплению мышечного аппарата голени и стопы.
Лечение врожденной плосковальгусной деформации стоп тяжелой степени, так называемой стопы-качалки, следует начинать с первых дней жизни ребенка, когда сухожильно-связочный аппарат не ретрагирован и может поддаваться растяжению. Сложность коррекции заключается в том, что таранная кость, располагающаяся практически вертикально в вилке голеностопного сустава, жестко фиксирована. Этапные мануальные коррекции с фиксацией гипсовыми повязками необходимо проводить в специализированных ортопедических центрах.
Смена гипсовых повязок с целью коррекции деформации производится 1 раз в 7 дней до полного исправления. Если деформация устранена, конечность фиксируется в эквино-варусном положении еще на 4-5 мес, и только потом ребенок переводится в специализированную ортопедическую обувь. На время сна ребенок снабжается съемным гипсовым лонгетом или тутором. Проводится длительное восстановительное лечение, направленное на коррекцию свода стопы, массаж сводоподдерживающих мышц, мышц нижних конечностей и туловища. Возможно использование электростимуляции и иглорефлексотерапии мышц стопы и голени.
Врожденная пяточно-вальгусная деформация стопы у детей считается наиболее легко поддающейся консервативному лечению. При данной патологии отмечается значительное напряжение передней большеберцовой мышцы и разгибателей стопы, вальгусное отклонение переднего отдела при резкой слабости трёхглавой мышцы голени. Деформация вызвана неправильным положением стоп в утробе матери. На это указывает пяточное положение стоп при рождении ребенка. Тыл стопы соприкасается с передней поверхностью голени и фиксирован в этом положении.
Консервативное лечение направлено на выведение стопы в положения эквинуса и варуса путем коррекции этапными гипсовыми повязками или же наложением гипсовой лонгеты в положении эквинусной и варусной деформации стопы и приведении переднего отдела. После выведения стопы в эквинусное положение под углом 100-110° продолжается восстановительное лечение: массаж мышц по задней и внутренней поверхности голени, парафиновые аппликации на область голеней и стоп, ЛФК, на время сна продолжается фиксация стопы гипсовым лонгетом под углом 100°. Дети пользуются обычной обувью. Необходимость оперативного лечения возникает редко и направлена на удлинение мышц разгибателей стопы и малоберцовой группы.

Оперативное лечение плоскостопия
Оперативное лечение для исправления деформации проводится редко. Процент оперированных больных по отношению к находившимся под наблюдением составляет не более 7%. При необходимости выполняется пластика сухожилий по внутренней поверхности стопы, дополненная внесуставным артродезом подтаран-ного сустава по Грайсу. У детей подросткового возраста при болевой контрактурной форме плоскостопия форма стопы формируется с помощью трехсуставного артродеза.
Плоская стопа (pes planus) (приобретенная)
Рубрика МКБ-10: M21.4
Содержание
Определение и общие сведения [ править ]
Анализ обследования большой группы людей показал, что плоскостопие выявляют у 10% детей и у 16,4% взрослых. Чаще всего (63,3%) встречается поперечное плоскостопие в сочетании с отведением I пальца стопы кнаружи. Второе место (31%) по распространенности занимает распластанность переднего отдела стопы со снижением продольного свода. Значительно реже встречается продольное плоскостопие в чистом виде (5,7%). Указанные три вида анатомических изменений могут сочетаться с вальгусной деформацией стопы, которую многие ортопеды рассматривают как ключ к плоскостопию.
Этиология и патогенез [ править ]
В развитии плоскостопия можно выделить три этапа:
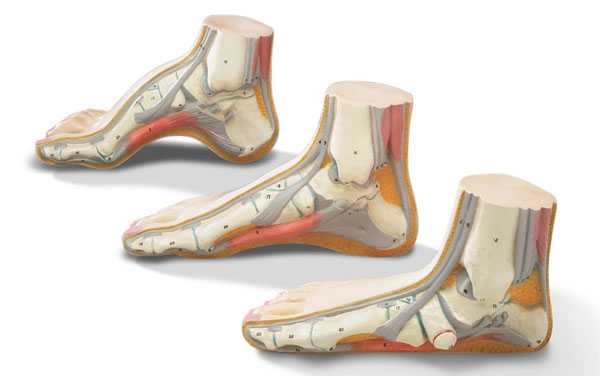
• понижение свода стопы (уплощение) вследствие его замедленного развития без функциональных нарушений (такое состояние стоп наблюдают у детей дошкольного возраста, оно служит предрасполагающим фактором для развития плоскостопия);
• формирование функциональной недостаточности стоп с наличием утомляемости и болевого синдрома в икроножных мышцах при статической нагрузке (у пациентов относительно хорошо выражены своды стоп, но есть тенденция к их уменьшению);
Клинические проявления [ править ]
Клиническая картина плоскостопия зависит от степени снижения сводов и наличия вторичных деформаций стопы.
К первоначально появляющейся утомляемости нижних конечностей присоединяется боль в подошвенном отделе стопы.
При медленно развивающемся плоскостопии болевые ощущения могут быть незначительными и даже отсутствовать. При быстро нарастающем плоскостопии боли обычно носят острый характер и нередко сопровождаются судорожными сокращениями мышц. Характерно усиление болей к концу рабочего дня, сопровождаемое снижением мышечного тонуса или, в начале заболевания, наоборот, их спастическим сокращением. Боль при плоскостопии зависит от натяжения мягких тканей на подошвенной поверхности стопы, в том числе от натяжения веточек подошвенного нерва с иррадиацией боли по нервным стволам.
При внешнем осмотре обращают внимание на эластичность походки, форму и высоту продольного свода и вальгирование пяточного отдела. Определяют степень возможной активной коррекции свода стопы.
Плоская стопа (pes planus) (приобретенная): Диагностика [ править ]
В диагностике плоскостопия неоценимую помощь оказывают инструментальные (подометрия, плантография, электромиография, подография) и рентгенологические методы.
Практически при плоской стопе важно выявление (по рентгенограмме) вторичных изменений в мелких суставах (преимущественно в таранно-ладьевидном), развивающихся по типу остеоартроза.
О состоянии поперечного свода стопы судят по поперечному индексу стопы. В норме поперечный индекс стопы не превышает 40%. Если он более 40%, принято считать, что существует распластанность переднего отдела стопы.
С увеличением степени плоскостопия уменьшается время опоры стопы на пятку и передний отдел стопы, увеличивается время опоры на всю стопу за счет сокращения времени переката через ее передний отдел. Эти изменения цикла шага приводят к появлению хромоты.
г) Электромиография дает представление о состоянии мышечной системы голени и стопы, степени снижения биоэлектрической активности каждой из мышц, которая прямо пропорциональна величине деформации. С увеличением степени плоскостопия биоэлектрическая активность мышц снижается. На электромиограммах при этом отмечается уменьшение частоты и амплитуды осцилляций, особенно коротких мышц стопы.
Основываясь на данных клинического и инструментального методов обследования пациентов, можно выделить три степени плоскостопия.
• Степень I характеризуется жалобами на усталость в ногах и боли в стопах при длительной нагрузке. Походка нормальная. Значительная часть плантограм-мы равна 1 /3 подсводного пространства. Угол свода стопы увеличивается не более чем до 140°, угол наклона пяточной кости не менее 10°, высота свода не менее 35-25 мм. Индекс поперечного свода стопы при этом составляет 40-41%.
• Степень II плоскостопия характеризуется постоянными и интенсивными болями в стопах и голенях. Продольный свод стопы значительно снижен (от 24 до 17 мм), но поддается активной коррекции. Походка менее эластичная, быстро и однобоко изнашивается обувь. На плантограмме хорошо видно уменьшение подсводного пространства до 2 /3 ширины стопы. Угол свода стопы увеличивается и находится в интервале от 141 до 155°, угол наклона пяточной кости уменьшается до 5°. Индекс поперечного свода стопы достигает 42-43%.
• Для III степени плоскостопия характерны постоянные интенсивные боли в стопе, голени и даже в поясничной области. Исчезает продольный свод, стопа и пятка принимают вальгусное положение, ладьевидная кость отчетливо выступает кнутри, стопа не поддается активной коррекции. Походка тяжелая, неэластичная. Затруднен подбор обуви. Подсводное пространство практически отсутствует, угол продольного свода стопы более 155°, угол наклона пяточной кости может уменьшаться до 0, высота свода составляет не более 17 мм. Индекс стопы увеличивается до 44% и более.
Дифференциальный диагноз [ править ]
Плоская стопа (pes planus) (приобретенная): Лечение [ править ]
а) Консервативное лечение
Эффективность лечения статического плоскостопия во многом зависит от своевременной диагностики заболевания и комплексного патогенетического воздействия на все звенья патологической цепи.
Комплекс консервативных мероприятий для профилактики и лечения плоскостопия в раннем периоде заболевания должен быть направлен на улучшение кровоснабжения и трофики всех тканей стопы, в первую очередь мышц и связочно-сухожильного аппарата. Традиционные методы лечения включают ЛФК, массаж, физиотерапию, ношение супинаторов с моделировкой сводов стопы. В раннем детском возрасте назначают корригирующие повязки и шины. Исключительное значение имеют гигиена стоп и ношение рациональной обуви.
Лечебная физкультура при коррекции статического плоскостопия должна решать следующие задачи:
• укрепление мышц, поддерживающих свод и способствующих напряжению связочного аппарата;
• коррекция порочной установки стоп (формирование глубины сводов с помощью специальных положений и снарядов);
• создание стереотипа правильного положения тела и ног при стоянии и ходьбе;
• уменьшение выраженности болевого синдрома;
• улучшение обмена веществ, активизация двигательного режима.
Лечение в период усиления болевого синдрома требует разгрузки нижних конечностей (иногда временного постельного режима) в сочетании с массажем и гидротерапией. После ликвидации острых болевых явлений следует проводить коррекцию положения стопы в сторону аддукции и супинации за счет повязок и подобранной ортопедической обуви в течение 1-2 нед.
При наличии ригидной плоской стопы основные усилия врачей должны быть направлены на то, чтобы сделать ее мобильной, поддающейся коррекции. Коррекцию производят под наркозом ручным способом или с использованием редрессатора Шультце. Если перонеальные сухожилия напряжены, выполняют их тенотомию. В некоторых случаях вмешательство дополняют ахиллотомией в связи с тем, что ахиллово сухожилие ограничивает дорсальную флексию. При редрессации необходимо достигнуть хорошей аддукции и супинации. После манипуляций стопу фиксируют гипсовой повязкой на 10-12 дней и приступают к возможно ранней нагрузке.
б) Хирургическое лечение
Сложные случаи статического плоскостопия требуют оперативного вмешательства, суть которого состоит в первую очередь в сухожильно-мышечных пересадках. При любой разновидности плоскостопия роль протезной помощи переоценить невозможно, так как в большинстве случаев только при индивидуальном сочетании консервативной терапии (оперативное вмешательство проводят по показаниям) и корригирующих приспособлений можно достичь положительного результата лечения.
Для профилактики плоскостопия и облегчения болевых ощущений предложено большое количество супинаторов. На эти изделия возлагают задачи разгрузки различных отделов стопы, коррекции и даже устранения деформаций или предупреждения рецидивов после консервативного или хирургического лечения плоскостопия.
Профилактика [ править ]
Прочее [ править ]
Этиология и патогенез
На ранней стадии развития человека стопа служила опорно-хватательным органом, а при переходе к прямохождению стала выполнять функцию опоры. Именно поэтому у человека, в отличие от обезьяны, I плюсневая кость фиксирована поперечной связкой в один ряд с остальными, а I плюснеклиновидный (тарзо-метатарзальный) сустав имеет форму не шарнира, а амфиартроза и расположен поперечно.
При ходьбе, особенно без обуви, изменяется степень и продолжительность нагрузки на поперечный свод. При опоре на стопу без обуви большая часть нагрузки приходится на задний отдел стопы. В обуви с каблуком 2 см она распределяется равномерно, при каблуке 8-10 см максимальная часть нагрузки приходится на дистальный отдел стопы. При длительном ношении обуви на каблуках выше 4 см происходит постоянная перегрузка мышц, приводящая впоследствии к их слабости, растяжению связочного аппарата и распластыванию переднего отдела стопы.
Под действием перегрузки происходят дальнейшее отклонение I плюсневой кости внутрь и ее наружная ротация вместе с сесамовидными костями, которые постепенно перемещаются к первому межплюсневому промежутку.
В результате прогрессирования наружного отклонения и ротации I плюсневой кости ее головка частично или полностью теряет естественные точки опоры. При этом возникает перегрузка головок средних плюсневых костей, которые вследствие этого деформируются. Такая перегрузка служит фактором длительной травматизации мягких тканей стопы и способствует декомпенсации трофики. Происходит уменьшение толщины подкожной жировой клетчатки, что снижает амортизационные свойства мягких тканей. Вследствие указанных процессов развивается болезненный гиперкератоз (натоптыши).
В клинической картине поперечного плоскостопия на первый план выступают боли в подошвенной поверхности дистальных отделов стоп. В последующем в этих отделах стопы образуется гиперкератоз кожи (натоптыши), особенно под головками III-IV плюсневых костей. Походка изменяется, приобретая тип «ходульной». Стопа расширяется, что затрудняет подбор обуви. Постепенно развивается разгибательная контрактура пальцев с образованием подвывихов и вывихов в плюснефаланговых суставах. Как правило, поперечное плоскостопие лежит в основе образования вальгусного отклонения I пальца и служит одной из причин болезни Келлера II и маршевой опухоли стопы.
Биомеханические исследования опорно-двигательной системы пациентов с поперечным плоскостопием подтверждают снижение биоэлектрической активности коротких межкостных мышц и длинного разгибателя пальцев.
Наглядно изменение походки отражает подография, указывая на нарушение переката и уменьшение времени опоры на задний и передний отделы стопы.
На плантограммах обнаруживают распластанность переднего отдела стопы с увеличением опоры на головки II-IV плюсневых костей.
а) Консервативное лечение
Консервативное лечение поперечного плоскостопия включает назначение ЛФК с активной и пассивной коррекцией сводов стопы, бинтование дистальных отделов стоп, ритмическую стимуляцию червеобразных и межкостных мышц, электрофорез ионов кальция и фосфора, стимулирующий массаж нижних конечностей.
Особое значение для профилактики и лечения поперечного плоскостопия имеет лечебная физкультура. Упражнения для восстановления тонуса мышц должны быть направлены на восстановление полной дорсальной флексии, аддукции и супинации. Для этого применяют следующие приемы: хождение на наружной поверхности стопы с поворотом ее внутрь; активная супинация стопы в положении сидя; вставание на концы пальцев; ходьба, приподнимаясь на больших пальцах с их сближением и разворотом пятки кнаружи.
При лечении как продольного, так и поперечного плоскостопия огромное значение имеют рациональный подбор обуви и постоянное использование супинаторов с выкладкой поперечного свода. При поперечной распластанности стопы обувь с высоким каблуком для повседневного ношения не рекомендована.
б) Хирургическое лечение
Все операции на стопе при поперечном плоскостопии можно разделить на три группы:
• операции на мягких тканях (сухожильно-мышечная пластика, тенодез);
• операции на костях (корригирующие остеотомии);
• комбинированные оперативные вмешательства.
Наиболее эффективны и патогенетически обоснованы комбинированные оперативные вмешательства, так как при их выполнении предусмотрено воздействие на все основные составляющие деформации стопы.