кавасаки синдром критерии что это
Болезнь Кавасаки
(Болезнь Кавасаки)
, MD, Sidney Kimmel Medical College at Thomas Jefferson University
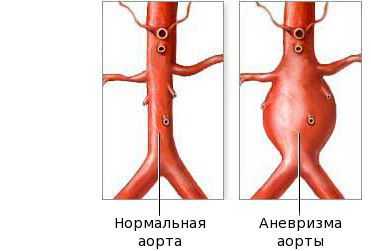
Болезнь Кавасаки – это васкулит средних артерий, в частности, что наиболее важно, коронарных артерий, которые повреждаются у около 20% пациентов, не получавших лечения. Ранние проявления включают острый миокардит с сердечной недостаточностью, аритмию, эндокардит и перикардит. Впоследствии может сформироваться аневризма коронарных артерий. Гигантские аневризмы коронарных артерий ( > 8 мм внутреннего диаметра по данным эхокардиографии), хотя и редко образуются, но имеют наибольший риск развития тампонады сердца, тромбоза или инфаркта. Болезнь Кавасаки является ведущей причиной приобретенных заболеваний сердца у детей. Экстраваскулярные ткани также могут вовлекаться в воспалительный процесс, включая верхние дыхательные пути, поджелудочную железу, желчевыводящие пути, почки, слизистые оболочки и лимфатические узлы.
Этиология
Этиология болезни Кавасаки неизвестна, но эпидемиология и клинические проявления дают основания предполагать инфекционную природу или, вероятнее всего, аномальный иммунный ответ на инфекцию у генетически предрасположенных детей. Аутоиммунный характер заболевания также возможен. У детей японского происхождения отмечается особенно высокая частота этого заболевания, но болезнь Кавасаки встречается во всем мире. В США диагностируют 3 000–5 000 случаев заболевания в год. Соотношение мужчин и женщин составляет примерно 1,5:1. Восемьдесят процентов пациентов 5 лет (пик приходится на 18–24 месяц). Случаи болезни у подростков, взрослых и детей
Случаи возникают круглый год, но чаще всего весной или зимой. Группы заболевших были зарегистрированы в общинах, без четких доказательств передачи от человека к человеку. Около 2% больных имеют рецидивы, обычно спустя месяцы или даже несколько лет. Профилактика заболевания неизвестна.
Клинические проявления
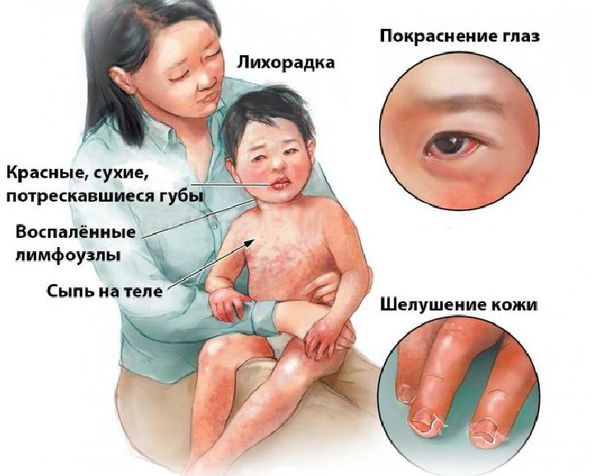
Болезнь имеет тенденцию к этапному прогрессированию, начинается с лихорадки > 39 ° С (около 102.2° F) и продолжительностью не менее 5 дней, обычно неослабевающей. Заболевание ассоциируют с раздражительностью, иногда вялостью или периодической болью в животе по типу колик. Обычно в течение одного или двух дней от начала лихорадки появляются двусторонние инъекции конъюнктивы глаз без экссудата.
В течение 5 дней появляется полиморфная макулярная эритематозная сыпь, в основном на туловище, нередко с преобладанием в области промежности. Сыпь может быть уртикарной, кореподобной, мультиформной эритемой или скарлатиноподобной. Она сопровождается инъецированием глотки; красными, сухими, потрескавшимися губами и малиновым языком.
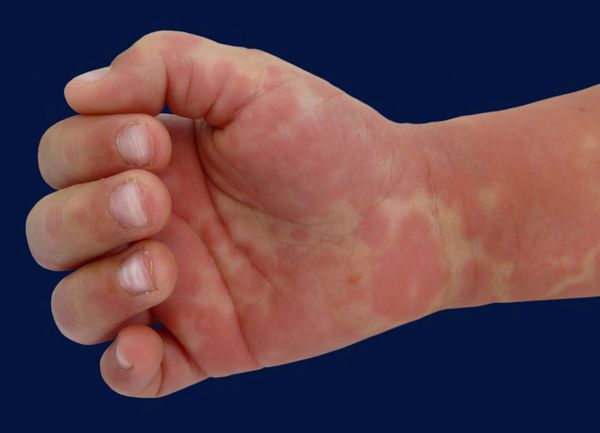
В течение первой недели может возникнуть бледность проксимальной части ногтей на руках или ногах (частичная лейконихия). Эритема или пурпурно-красное изменение цвета и различной выраженности отек ладоней и подошв обычно появляются на 3–5-й день. Хотя отеки могут быть небольшие, они часто напряженные, жесткие и симптом вдавления отсутствует. В околоногтевой, ладонной, подошвенной области и промежности начинается шелушение на 10-й день. Поверхностный слой кожи иногда слущивается крупными пластинами, открывая новую нормальную кожу.
Болезненная, негнойная лимфаденопатия в области шеи ( ≥ 1 узла ≥ 1,5 см в диаметре) выявляется на протяжении заболевания примерно у 50% больных. Болезнь может длиться 2–12 недель или дольше. Могут возникать неполные или атипичные случаи, особенно у маленьких детей, которые имеют более высокий риск развития ишемической болезни сердца. Эти симптомы выявляются примерно у 90% больных.
Другие, менее специфичные симптомы указывают на вовлечение многих систем организма. Артрит или артралгии (в основном, с вовлечением крупных суставов) встречаются примерно у 33% больных. Другие клинические симптомы включают уретрит, асептический менингит, гепатит, отит, рвоту, понос, отек (водянку) желчного пузыря, катаральные явления верхних дыхательных путей и передний увеит.
Проявления со стороны сердца обычно начинаются в подострой фазе синдрома примерно на 1–4-й неделе от начала заболевания, когда сыпь, лихорадка и другие ранние острые клинические симптомы начинают уменьшаться.
Диагностика
Динамика ЭКГ и эхокардиография
Исследования для исключения других заболеваний: общий анализ крови, скорость оседания эритроцитов, анализ на С-реактивный белок, антинуклеарные антитела, ревматоидный фактор, альбумин, ферменты печени, посев мазка из зева и посев крови, анализ мочи, рентгенография органов грудной клетки
Критерии диагностики болезни Кавасаки
Диагноз ставят, если лихорадка длится ≥ 5 дней и выявлены 4 из следующих 5 критериев:
1. Двусторонние неэкссудативные инъекции конъюнктивы
2. Изменения губ, языка или слизистой оболочки полости рта (инъецирование, высыхание, растрескивание, красный малиновый язык)
3. Изменения периферических отделов конечностях (отек, эритема, десквамация эпителия)
4. Полиморфная экзантема на туловище
5. Шейная лимфаденопатия (по крайней мере 1 узел ≥ 1,5 см в диаметре)
У некоторых детей с фебрильной температурой, которые имеют менее четырех из пяти диагностических критериев, все же развиваются осложнения, характерные для васкулита, в том числе, аневризмы коронарных артерий. У таких детей диагностируют так называемую атипичную (или неполную) форму болезни Кавасаки. Следует заподозрить атипичную форму болезни Кавасаки и назначить проведение соответствующих анализов, если у ребенка ≥ 5-ти дней была лихорадка > 39 °C (около 102,2° F), а также при наличии ≥ 2-х из 5-ти критериев болезни Кавасаки.
Лабораторные исследования не являются диагностическими, но могут быть сделаны для исключения других заболеваний. Пациентам обычно проводят общий анализ крови, анализ на определение антинуклеарных антител, ревматоидного фактора, скорости оседания эритроцитов (СОЭ) и посев мазка из горла и образцов крови. Лейкоцитоз, часто с значительным увеличением незрелых клеток, обычно острый. Другие признаки включают умеренную нормоцитарную анемию, тромбоцитоз ( ≥ 450 000/мкл [≥ 450 000 × 10 9 /л]) на 2-й или 3-й неделе болезни и повышенные СОЭ или С-реактивный белок. Тесты на антинуклеарные антитела, ревматоидный фактор и культуральные исследования отрицательные. Другие аномалии, в зависимости от пораженных органов, включают стерильную пиурию, повышение уровня печеночных ферментов, протеинурию, снижение уровня сывороточного альбумина и плеоцитоз спинномозговой жидкости.
Важна консультация детского кардиолога. Для постановки диагноза необходимо проведение ЭКГ и эхокардиографии. Поскольку нарушения могут проявиться позже, эти исследования повторяют через 2–3 недель, 6–8 недель и, по необходимости, через 6–12 месяцев после начала заболевания. ЭКГ может выявить аритмии, снижение вольтажа или гипертрофию левого желудочка. Эхокардиография должна выявить аневризмы коронарных артерий, регургитацию сердечных клапанов, перикардит или миокардит. Коронарография иногда информативна у пациентов с аневризмами и аномальными результатами стресс-тестов.
Прогноз
При отсутствии ишемической болезни сердца прогноз для полного выздоровления хороший. Примерно две трети коронарных аневризм подвергаются регрессу в течение 1 года, но неизвестно, сохраняется ли остаточный стеноз коронарных артерий. Гигантские аневризмы коронарных артерий подвергаются регрессу с меньшей вероятностью и требуют более интенсивного наблюдения и лечения.
Лечение
Высокие дозы внутривенного иммуноглобулина (ВВИГ)
Высокие дозы аспирина
Опытный детский кардиолог, детский инфекционист или детский ревматолог должен назначать лечение или консультировать лечение детей с таким заболеванием. В связи с тем, что дети с атипичной формой болезни Кавасаки подвергаются высокому риску возникновения аневризм коронарных артерий, лечение не следует откладывать. Терапию начинают как можно раньше, оптимально в течение первых 10 дней заболевания, с комбинации высоких доз в/в ИГ (разовая доза 2 г/кг в течение 10–12 часов) и высоких доз аспирина (АСК) перорально – 20–25 мг/кг 4 раза в день. Дозы аспирина снижают до 3–5 мг/кг 1 раз в день после того, как у ребенка не отмечается фебрильная температура на протяжении 4–5 дней; некоторые специалисты предпочитают не продолжать применение высоких доз аспирина (АСК) до 14-го дня болезни. Метаболизм аспирина неустойчив во время острого периода болезни Кавасаки, что отчасти объясняет потребность в высоких дозах. Некоторые специалисты осуществляют контроль сывороточного уровня аспирина (АСК) во время терапии высокими дозами, особенно если терапия длится 14 дней и/или лихорадка сохраняется, несмотря на лечение внутривенными иммуноглобулинами.
У большинства пациентов развивается оживленный ответ в течение первых 24 часов терапии. Небольшая часть продолжает страдать от лихорадки в течение нескольких дней и требует повторного внутривенного введения иммуноглобулина. Альтернативная схема, которая может привести к несколько более медленному излечениюю, может быть полезна пациентам с сердечной недостаточностью, т.е. тем, кто не может переносить инфузию внутривенных иммуноглобулинов в объеме 2 г/кг; такая схема включает инфузию внутривенных иммуноглобулинов в объеме 400 мг/кг 1 раз в день в течение 4 дней (опять же в сочетании с высокими дозами аспирина). Эффективность терапии внутривенным иммуноглобулином/аспирином при ее применении через > 10 дней после начала заболевания неизвестна, но терапию все же следует проводить.
При отсутствии симптомов у ребенка на протяжении 4–5 дней, аспирин (АСК) по 3–5 мг/кг 1 раз в день следует продолжать в течение по крайней мере 8 недель от начала заболевания, пока не будет завершен эхокардиографический контроль. При отсутствии аневризмы коронарных артерий и признаков воспаления (уровень СОЭ и содержание тромбоцитов в пределах нормы) применение аспирина (АСК) может быть прекращено. Из-за наличия антитромботического эффекта аспирин (АСК) применяют у детей с аномалиями коронарных артерий постоянно. Детям с гигантскими аневризмами коронарных артерий может потребоваться дополнительная терапия антикоагулянтами (например, варфарином, антитромботическими препаратами).
У детей, получающих терапию внутривенным иммуноглобулином, может быть снижена скорость иммунного ответа на живые вирусные вакцины. Поэтому прививки против кори, паротита и краснухи, как правило, должны быть отложены на 11 месяцев после окончания терапии внутривенным иммуноглобулином и вакцинация против ветряной оспы также должна быть отложена ≥ 11 месяцев. Если риск заражения корью высок, вакцинацию можно провести, но ревакцинация должна быть проведена позднее 11 месяц
У детей, длительно принимающих аспирин во время вспышек гриппа или ветряной оспы, существует небольшой риск развития синдрома Рейе; таким образом, ежегодная вакцинация против гриппа особенно важна для детей ( ≥ 6 месяцев), получающих длительную терапию аспирином. Кроме того, родители детей, получавших аспирин (АСК), должны быть проинструктированы о необходимости сразу же связаться с врачом, если ребенок контактировал с больным гриппом или ветряной оспой или у него появились симптомы этих заболеваний. Можно рассмотреть временное прекращение терапии аспирином (АСК) (с заменой на дипиридамол для детей с выявленной аневризмой).
Ключевые моменты
Болезнь Кавасаки является детским системным васкулитом неизвестной этиологии.
Наиболее серьезные осложнения развиваются со стороны сердца и включают острый миокардит с сердечной недостаточностью, аритмии и аневризмы коронарных артерий.
Дети имеют длительную лихорадку, кожную сыпь (которая позже становится дескваматозной), воспаление полости рта и конъюнктивы и лимфаденопатию; могут встречаться атипичные случаи с меньшим количеством этих классических симптомов заболевания.
Диагноз ставят на основании клинических критериев; с включением многократно проведенных ЭКГ и эхокардиографии и консультаций со специалистами.
Раннее использование высоких доз АСК и внутривенных иммуноглобулинов эффективно ликвидирует симптомы и помогает предотвратить сердечно-сосудистые осложнения.
Что такое синдром Кавасаки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Похлебкиной А. А., педиатра со стажем в 5 лет.
Определение болезни. Причины заболевания
Болезнь или синдром Кавасаки — это острое воспаление сосудов, которое встречается в основном у младенцев и детей в возрасте до пяти лет. Сопровождается лихорадкой, шелушением кожи и симптомами острого воспаления: гиперемией слизистой оболочки глазного яблока, покраснением слизистой оболочки полости рта, сыпью, увеличением шейных лимфатических узлов, покраснением и отёками кистей и стоп.
Симптомы синдрома Кавасаки
Большинство детей с болезнью Кавасаки нуждаются в медицинской помощи из-за продолжительной лихорадки. Основные симптомы заболевания [3] :
Раздражительность (беспокойство, плаксивость) является важным признаком, который почти всегда присутствует, хотя и не входит в диагностические критерии. Точный механизм раздражительности неясен, но это может быть связано с наличием неинфекционного менингита. Другие относительно распространённые состояния при болезни Кавасаки: артрит, пневмония, увеит, гастроэнтерит (заболевание желудочно-кишечного тракта), дизурия (расстройство мочеиспускания), отит (воспаление среднего уха).
Патогенез синдрома Кавасаки
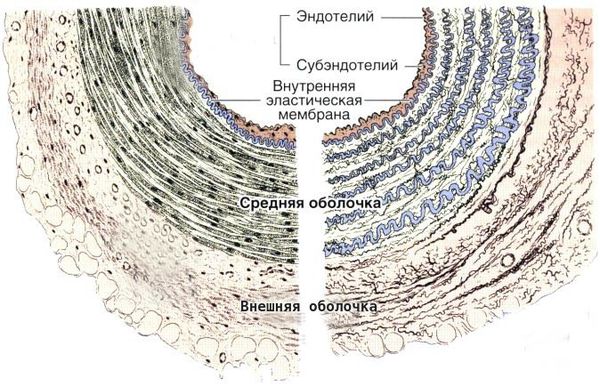
Болезнь Кавасаки — это генерализованный системный васкулит, вовлекающий кровеносные сосуды по всему организму. Сосудистое воспаление наиболее выражено в коронарных артериях, но также может возникать в венах, капиллярах, мелких артериолах и крупных артериях. На ранних стадиях заболевания наблюдаются отёк эндотелия и субэндотелия сосуда. Отёки возникают из-за выраженной стимуляции цитокинового каскада и активацией эндотелиальных клеток, но внутренняя эластическая мембрана остается неповреждённой.
Цитокины — это белковые молекулы, вырабатываемые клетками для регуляции иммунного ответа. Они работают по принципу эстафеты: воздействие цитокина на клетку вызывает образование ею других цитокинов, этот процесс называется цитокиновым каскадом.
Воспалённые клетки вырабатывают различные цитокины и матриксные металлопротеиназы (ферменты, способные разрушать компоненты внеклеточного матрикса соединительных тканей), которые нацелены на эндотелиальные клетки. В результате происходит фрагментация внутренней эластической мембраны и повреждение сосудов.
Активное воспаление в течение нескольких недель или месяцев сменяется прогрессирующим фиброзом (разрастанием соединительной ткани) с образованием рубцов. В результате активного изменения сосудистой стенки и появления новых сосудов развивается стеноз (сужение просвета сосудов).
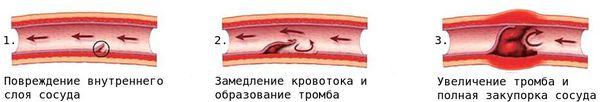
При повреждении мелких кровеносных сосудов к месту повреждения устремляются тромбоциты и образуют сгусток — тромб, закрывающий место дефекта сосуда.
Вследствие стеноза либо тромбоза просвет сосуда со временем сужается или закупоривается, что создаёт риск смерти от сердечно-сосудистых заболеваний, например от инфаркта миокарда.
Классификация и стадии развития синдрома Кавасаки
Существует две формы болезни Кавасаки:
Острая стадия начинается с внезапного повышения температуры и длится примерно 7–14 дней. Лихорадка обычно сопровождается сильным всплеском и периодическими пиковыми температурами 39-40 °С и выше. Если лихорадка сохраняется, это может быть признаком рецидивирующей болезни Кавасаки. При таком течении заболевания высокая температура не снижается от приёма жаропонижающих препаратов и может сохраняться до 3–4 недель. После введения ВВИГ (внутривенного иммуноглобулина) лихорадка обычно проходит в течение 36 часов.
Подострая стадия начинается, когда лихорадка утихла, и продолжается до 4–6 недель. Отличительные признаки этой стадии: шелушение кожи пальцев, тромбоцитоз (количество тромбоцитов может превышать 1 млн/мкл) и развитие аневризмы. Если лихорадка держится более 2–3 недель возрастает риск сердечных осложнений. На этой стадии наиболее высок риск внезапной смерти.
Фаза выздоровления характеризуется полным исчезновением клинических признаков болезни, как правило, в течение трёх месяцев после начала заболевания. Эта стадия начинается с возврата к исходному уровню показателей: снижению количества тромбоцитов, лейкоцитов, СОЭ. На стадии выздоровления сердечные аномалии всё ещё могут быть выражены. Небольшие аневризмы в 60 % случаев разрешаются самостоятельно, но крупные могут расширяться, что создаёт риск инфаркта миокарда.
Хроническая стадия имеет клиническое значение только у тех пациентов, у которых развились сердечные осложнения. Она продолжается всю жизнь. В некоторых случаях недиагностированные разрывы аневризм во взрослом возрасте и эпизоды лихорадок неясного происхождения в детстве могут быть нераспознанными случаями болезни Кавасаки.
Осложнения синдрома Кавасаки
За последние пятьдесят лет болезнь Кавасаки стала одним из самых распространённых приобретённых пороков сердца у детей в мире.
Осложнения заболевания [11] :
После болезни Кавасаки из-за длительного стеноза коронарной артерии может развиться ишемическая болезнь сердца. Тяжёлый локализованный стеноз из-за утолщения коронарной стенки после болезни Кавасаки может вызвать ишемию миокарда. Возникновение гигантской аневризмы часто свидетельствует о многососудистом поражении. Инфаркт миокарда у пациентов с гигантскими двусторонними аневризмами сильно влияет на исходы выживания на ранних и поздних стадиях после начала болезни Кавасаки.
Диагностика синдрома Кавасаки
Типичная первоначальная лабораторная оценка может включать:
При острой стадии заболевания на ОАК часто выявляется анемия лёгкой и средней степени тяжести.
Во время подострой стадии распространён тромбоцитоз — повышение уровня тромбоцитов. Количество тромбоцитов начинает расти на второй неделе от начала заболевания и продолжает увеличиваться на третьей неделе. Повышение уровня маркеров воспаления, таких как СОЭ и СРБ, ― частое явление, но иногда они лишь незначительно возрастают.
Повышенные или умеренно высокие уровни сывороточных трансаминаз или гамма-глутамилтранспептидаз встречаются у 40–60 % пациентов, а лёгкая гипербилирубинемия (увеличение количества билирубина в крови) ― у 10 %. Гипоальбуминемия связана с более тяжёлым и длительным острым заболеванием. Анализ мочи может показывать пиурию (выделение гноя с мочой) у 80 % детей.
Для острой фазы болезни Кавасаки характерно нарушение липидного обмена, которое в конечном итоге приводит к снижению общего холестерина в сыворотке, особенно ЛПВП (липопротеинов высокой плотности), и увеличению триглицеридов.
При подозрении на болезнь Кавасаки выполняют эхокардиографию (ЭхоКГ). В дальнейшем исследование повторяют через 1–2 недели и через 5–6 недель после начала заболевания.
На электрокардиографии (ЭКГ) может определяться тахикардия, удлинённый интервал PR, изменение волны ST-T и снижение напряжения R-волн, указывающие на миокардит. Изменения волн Q или ST-T могут указывать на инфаркт миокарда.
Отдельной группе пациентов может потребоваться катетеризация сердца и ангиография. Ангиография сосудов позволяет детально исследовать артерии, но это может быть связано с большим риском осложнения во время манипуляции, особенно при выполнении в острой фазе заболевания. Коронарная компьютерная томографическая ангиография и магнитно-резонансная ангиография также будут полезны при оценке состояния и наблюдении за коронарными артериями.
Ультразвуковое исследование показано при дисфункции того или иного органа. Пациентам с клиническими признаками менингита проводят люмбальную пункцию (взятие пробы спинномозговой жидкости).
Лечение синдрома Кавасаки
Основные цели лечения — подавить воспалительную реакцию и минимизировать риски развития аневризм коронарных артерий и других сердечных осложнений.
В качестве «первой линии» лечения детей с болезнью Кавасаки применяют ВВИГ (внутривенные иммуноглобулины). Препараты наиболее эффективны, если назначены в течение первых 10 дней после начала лихорадки. В современной практике доза составляет 2 г/кг внутривенно в течение 10–12 часов.
Если после введения ВВИГ лихорадка сохраняется или возникает в течение 36 часов и позднее, то во многих из этих случаев рекомендуется повторное лечение ВВИГ в исходной дозе. Некоторые пациенты могут быть резистентными к действию ВВИГ, в таких случаях Американская кардиологическая ассоциация рекомендует пульс-терапию метилпреднизолоном, приём инфликсимаба, циклоспорина А, метотрексата и плазмаферез.
Большинство врачей используют аспирин в средних и высоких дозах в течение всего периода лихорадки, затем лекарство применяется в более низких дозах. Высокие дозировки требуются в острой фазе болезни для достижения противовоспалительного эффекта, в то время как более низкие дозировки препятствуют тромбообразованию в подостром периоде, когда существует риск развития аневризмы.
Прогноз. Профилактика
При отсутствии ишемической болезни сердца прогноз для полного выздоровления хороший. Примерно две трети коронарных аневризм подвергаются регрессу в течение первого года. Гигантские аневризмы исчезают реже и требуют более интенсивного наблюдения и лечения.
Пациентам с тяжёлыми сердечными осложнениями может потребоваться катетеризация, шунтирование коронарной артерии или даже пересадка сердца. Успешное лечение требует эффективной совместной работы педиатров и кардиологов. Частота посещения доктора и приём лекарств зависят от тяжести заболевания. Поскольку дети, перенёсшие болезнь Кавасаки, имеют высокий риск развития осложнений со стороны сердечно-сосудистой системы, им может потребоваться наблюдение в течение жизни.
Слизисто-кожный лимфонодулярный синдром [Кавасаки] (синдром/болезнь Кавасаки) у детей
Общая информация
Краткое описание
Союз педиатров России
Слизисто-кожный лимфонодулярный синдром [Кавасаки] (синдром/болезнь Кавасаки) у детей
МКБ 10: М30.3
Год утверждения (частота пересмотра): 2016 (пересмотр каждые 3 года)
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
• Болезнь Кавасаки, неполная форма от 05.2013 года. Окклюзия правой коронарной артерии. ХСН I, ФК I по NYHA.
• Гипокомплементемический уртикарный васкулит
Этиология и патогенез
Этиология синдрома Кавасаки до настоящего времени окончательно не установлена. Авторы большинства многочисленных эпидемиологических и иммунологических исследований склоняются к тому, что наиболее вероятным причинным фактором может служить инфекционный агент (предположительно вирус) [1]. Кроме того, немаловажными факторами в развитии синдрома Кавасаки могут быть аутоиммунные механизмы и генетическая предрасположенность [2,3,4]. На сегодняшний момент имеются данные о 6 генетических локусах, связанных с этим заболеванием [5].
Эпидемиология
Клиническая картина
Cимптомы, течение
Наиболее характерные проявления синдрома Кавасаки представлены в табл. 1.
Необычно начало СК с картины заглоточного абсцесса (лихорадка, болезненность при поворотах головы, тризм) с гипоэхогенным (нативная КТ плотность 20-30 ед) линзообразным, не накапливающим контраст скоплением в заглоточной области на КТ. Отсутствие гноя при вскрытии припухлости на задней стенке глотки и сохранение температуры несмотря на антибактериальную терапию, легкий склерит и эффект от введения 2 г/кг ВВИГ, а также шелушение кожи ладонной поверхности пальцев позволяют подтвердить диагноз СК [22].