какую поверхность имеет слизистая оболочка желудка тест
Анатомия желудка, строение желудка, лечение желудка
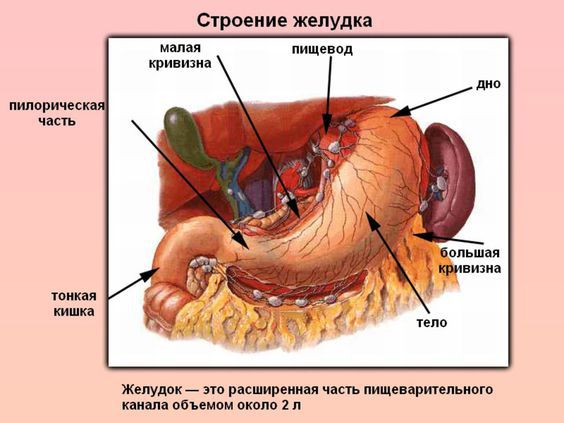
Форма и объем желудка зависят от тонуса его мускулатуры, от наполнения его пищей, от состояния соседних органов, от положения тела. В верхней части желудка в него впадает пищевод, в нижней части от желудка отходит двенадцатиперстная кишка.
В желудке выделяют четыре части:
Стенка желудка состоит из четырех слоев:
Слизистая оболочка желудка
Слизистая оболочка желудка представляет собой слой, сверху которого находятся цилиндрические эпителиальные клетки, под которыми расположена рыхлая соединительная ткань и далее тонкий слой гладких мышц. В рыхлой соединительной ткани слизистой оболочки находятся железы желудка.
Различают три вида клеток, образующих эти железы. Одни из них называются главными. Эти железы продуцируют пепсиногены и химозин. Следующий вид клеток называется париетальными или обкладочными клетками. В них производится синтез соляной кислоты и гастромукопротеина. Третий вид клеток – это добавочные клетки или мукоциты. Они производят мукоидный секрет. В области привратника (пилоруса) находятся гормонально-активные клетки. Эти клетки синтезируют гастрин.
В слизистой оболочке желудка находится также огромное количество других продуцирующих биологически активных веществ. Роль некоторых из них до сих пор остается не до конца изученной. Очень важной функцией железистых клеток желудка является формирование защитного слизистого барьера. Необходим непрерывный синтез желудочной слизи, который производится слизеобразующими клетками.
Стимулируют эту функцию активирующее воздействие вегетативной нервной системы, инсулин, серотонин, простагландины. Усиливается выделение слизи под механическим воздействием раздражающих слизистую желудка частей пищевого комка. Снижают слизеобразующую функцию некоторые медикаментозные средства: аспирин (ацетилсалициловая кислота), нестероидные противовоспалительные препараты и др.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
Желудок
При осмотре положение, величина, форма желудка зависит от положения пациента, наполнения желудка, а также от состояния окружающих его органов — печени, селезенки, кишок. Желудок на 5/6 величины лежит слева от срединной линии и лишь привратниковая часть лежит справа.
Верхняя часть желудка, являясь продолжением пищевода, плотно фиксирована соединительноткаными тяжами к диафрагме. Вход в желудок (кардия) расположен в 3 см от места прикрепления к грудине VII левого реберного хряща или на уровне X-XI грудного позвонка сзади. Высшая точка свода желудка лежит на V ребре слева по парастермальной линии. Большая кривизна, как наиболее подвижная часть желудка, расположена больше впереди, прилегая вместе с частью передней поверхности желудка к передней брюшной стенке. Слева верхняя часть большой кривизны касается селезенки, снизу — поперечной ободочной кишки.
Уровень нижнего края большой кривизны очень вариабельный и зависит от типа конституции, пола, положения исследуемого (горизонтальное, вертикальное), размеров живота, тонуса и наполнения желудка. У женщин он на 1-2 см ниже, чем у мужчин. В горизонтальном положении пациента при среднем наполнении желудка он располагается у мужчин на 2-3 см выше пупка, у женщин — на уровне пупка, при переполнении желудка уровень опускается ниже. В вертикальном положении исследуемого нижний край желудка у мужчин находится на 3-4 см, у женщин — на 2-3 см выше подвздошной линии. Вздутая и переполненная поперечная ободочная кишка оттесняет большую кривизну от передней брюшной стенки назад и вверх. Выходная часть желудка располагается на уровне I поясничного позвонка на 1-2 см вправо от срединной линии (Ионов А.Ю. и др.).
Время пребывания содержимого (перевариваемой пищи) в желудке в норме — около 1 часа.
Анатомия желудка
На рисунке справа обозначены: 1. Тело желудка. 2. Дно желудка. 3. Передняя стенка желудка. 4. Большая кривизна. 5. Малая кривизна. 6. Нижний пищеводный сфинктер (кардия). 9. Пилорический сфинктер. 10. Антрум. 11. Пилорический канал. 12. Угловая вырезка. 13. Борозда, формирующаяся во время пищеварения между продольными складками слизистой по малой кривизне. 14. Складки слизистой оболочки.
Форма желудка зависит от положения тела, наполненности пищей, функционального состояния человека. При среднем наполнении длина желудка 14–30 см, ширина 10–16 см, длина малой кривизны 10,5 см, большой кривизны 32–64 см, толщина стенки в кардиальном отделе 2–3 мм (до 6 мм), в антральном отделе 3–4 мм (до 8 мм). Ёмкость желудка от 1,5 до 2,5 л (мужской желудок больше женского). Масса желудка «условного человека» (с массой тела 70 кг) в норме — 150 г.
Лекции для студентов медицинских университетов (видео)

Лекция для студентов медицинского университета «Язвы желудка и 12-ти перстной кишки» профессора Ю.Т. Цуканова, в которой он затрагивает вопросы анатомии желудка и рассказывает про его слизистую
Кадр из видеолекции д.б.н. О.С. Тарасовой «Физиология пищеварения» для обучающихся на Факультете биоинженерии и биоинформатики МГУ им. М.В. Ломоносова
Слизистая оболочка желудка

Поверхность слизистой оболочки желудка покрыта непрерывным тонким слоем слизистого геля, состоящего из гликопротеинов, а под ним располагается слой бикарбонатов, прилежащих к поверхностному эпителию слизистой оболочки. Вместе они образуют слизистобикарбонатный барьер желудка, защищающий эпителиоциты от агрессии кислотнопептического фактора (Циммерман Я.С.). В состав слизи входят обладающие антимикробной активностью иммуноглобулин A (IgA), лизоцим, лактоферрин и другие компоненты. 
Поверхность слизистой оболочки тела желудка имеет ямочную структуру (см. рисунок слева, Матвеева Л.В. и др.), что создает условия для минимального контакта эпителия с агрессивной внутриполостной средой желудка, чему также способствует мощный слой слизистого геля. Поэтому кислотность на поверхности эпителия близка к нейтральной. Для слизистой оболочки тела желудка характерен относительно короткий путь продвижения соляной кислоты из париетальных клеток в просвет желудка, так как они располагаются преимущественно в верхней половине желез, а главные клетки – в базальной части. Важный вклад в механизм защиты слизистой оболочки желудка от агрессии желудочного сока вносит исключительно быстрый характер секреции желез, обусловленный работой мышечных волокон слизистой оболочки желудка. Для слизистой оболочки антральной области желудка (см. на рисунке справа) напротив, характерна «ворсинчатая» структура поверхности слизистой оболочки, которая сформирована короткими ворсинками или извитыми валиками высотой 125–350 мкм (Лысиков Ю.А. и др.).
Желудок у детей
У детей форма желудка непостоянна, зависит от конституции тела ребёнка, возраста и режима питания. У новорожденных желудок имеет круглую форму, к началу первого года становится продолговатым. К 7–11 годам детский желудок по форме не отличается от взрослого. У детей грудного возраста желудок расположен горизонтально, но как только ребенок начинает ходить, он принимает более вертикальное положение.
К рождению ребенка дно и кардиальный отдел желудка развиты недостаточно, а пилорический отдел – значительно лучше, чем объясняются частые срыгивания. Срыгиванию способствует также заглатывание воздуха при сосании (аэрофагия), при неправильной технике вскармливания, короткой уздечке языка, жадном сосании, слишком быстром выделении молока из груди матери.
| Возраст | Объем желудка, мл |
|---|---|
| новорожденные | 30–35 |
| 1 год | 250–350 |
| 2 года | 300–400 |
| 3 года | 400–500 |
| 8 лет | 1000 |
Желудочный сок
Основными компонентами желудочного сока являются: соляная кислота, секретируемая обкладочными (париетальными) клетками, протеолитические, продуцируемые главными клетками и непротеолитические ферменты, слизь и бикарбонаты (секретируемые добавочными клетками), внутренний фактор Кастла (продукция обкладочных клеток).
Желудочный сок здорового человека практически бесцветен, не имеет запаха и содержит небольшое количество слизи.
Базальная, не стимулированная пищей или иным образом, секреция у мужчин составляет: желудочного сока 80–100 мл/ч, соляной кислоты — 2,5–5,0 ммоль/ч, пепсина — 20–35 мг/ч. У женщин на 25–30 % меньше. В сутки в желудке взрослого человека вырабатывается около 2 литров желудочного сока.
Желудочный сок ребенка грудного возраста содержит те же составные части, что и желудочный сок взрослого: сычужный фермент, соляную кислоту, пепсин, липазу, но содержание их понижено, особенно у новорожденных, и возрастает постепенно. Пепсин расщепляет белки на альбумины и пептоны. Липаза расщепляет нейтральные жиры на жирные кислоты и глицерин. Сычужный фермент (самый активный из ферментов у детей грудного возраста) створаживает молоко (Боконбаева С.Д. и др.).
Кислотность желудка

Нормальная кислотность в просвете тела желудка натощак 1,5–2,0 рН. Кислотность на поверхности эпителиального слоя, обращённого в просвет желудка 1,5–2,0 рН. Кислотность в глубине эпителиального слоя желудка около 7,0 рН. Нормальная кислотность в антруме желудка 1,3–7,4 рН.
На графике: 24-часовая рН-грамма тела желудка в норме (Сторонова О.А., Трухманов А.С.)
В настоящее время единственным достоверным методом измерения кислотности желудка считается внутрижелудочная рН-метрия, выполняемая с помощью специальных приборов — ацидогастрометров, оснащённых рН-зондами с несколькими датчиками рН, которая позволяет измерять кислотность одновременно в разных зонах желудочно-кишечного тракта.
Кислотность желудка у условно здоровых людей (не имеющих каких-либо субъективных ощущений в гастроэнтерологическом отношении) в течение суток циклически меняется. Суточные колебания кислотности больше в антральном отделе, чем в теле желудка. Основная причина таких изменений кислотности — большая продолжительность ночных дуоденогастральных рефлюксов (ДГР) по сравнению с дневными, которые забрасывают дуоденальное содержимое в желудок и, тем самым, уменьшают кислотность в просвете желудка (увеличивают рН). Ниже в таблице представлены средние значения кислотности в антруме и теле желудка у условно здоровых пациентов (Колесникова И.Ю., 2009):
| Показатель | Сутки | День | Ночь |
|---|---|---|---|
| Средняя кислотность тела желудка, ед. рН | 3,2 | 3,1 | 3,3 |
| Средняя кислотность антрума желудка, ед. рН | 4,0 | 3,6 | 4,4 |
| Число ДГР длительностью более 5 мин | 29 | 12 | 18 |
| Число ДГР, достигающих тела желудка | 11 | 5 | 6 |
Общая кислотность желудочного сока у детей первого года жизни в 2,5–3 раза ниже, чем у взрослых. Свободная соляная кислота определяется при грудном вскармливании через 1–1,5 часа, а при искусственном – через 2,5–3 часа после кормления. Кислотность желудочного сока подвержена значительным колебаниям в зависимости от характера и режима питания, состояния желудочно-кишечного тракта.
Моторика желудка
В отношении моторной активности желудок можно разделить на две зоны: проксимальную (верхнюю) и дистальную (нижнюю). В проксимальной зоне отсутствуют ритмические сокращения и перистальтитка. Тонус этой зоны зависит от наполненности желудка. При поступлении пищи тонус мышечной оболочки желудка уменьшается и желудок рефлекторно расслабляется.
 |
| Моторная активность различных отделов желудка и ДПК (Горбань В.В. и др.) |
Желудочная аккомодация — постпрандиальный вагусный рефлекс, приводящий к понижению тонуса желудка (первично в проксимальном отделе) в ответ на поступление пищи (см. рис. слева). Желудочная аккомодация обеспечивает резервуар для проглоченной пищи без достоверного повышения интрагастрального давления. Растяжение пищевода также может сопровождаться проксимальной желудочной релаксацией. Так называемая адаптивная релаксация заключается в расслаблении проксимального отдела желудка в ответ на растяжение антрального отдела желудка. Адаптивная релаксация обеспечивает создание градиента давления внутри органа, способствующего перемешиванию пищи и адекватному её измельчению. Адаптивная релаксация может генерироваться как локальными (при инициации механорецепторов в антруме), так и ваго-вагальными рефлексами.
 |
| Наложение электродов на живот пациента при электрогастрографии |
В проксимальной зоне в области большой кривизны желудка располагаются интерстициальные клетки Кахаля, которые формируют ритм сокращений желудка (в среднем 3 цикла в минуту). Возникающие перистальтические волны направлены в сторону двенадцатиперстной кишки. Их функциональная роль — проталкивание содержимого желудка в сторону привратника.
Важная роль в осуществлении моторной функции желудка у детей принадлежит деятельности привратника, благодаря рефлекторному периодическому открытию и закрытию которого пищевые массы переходят небольшими порциями из желудка в двенадцатиперстную кишку. Первые месяцы жизни моторная функция желудка плохо выражена, перистальтика вялая, газовый пузырь увеличен. У детей грудного возраста возможно повышение тонуса мускулатуры желудка в пилорическом отделе, максимальным проявлением которого бывает пилороспазм. В старшем возрасте иногда бывает кардиоспазм.
Функциональная недостаточность с возрастом уменьшается, что объясняется, во-первых, постепенной выработкой условных рефлексов на пищевые раздражители; во-вторых, усложнением пищевого режима ребенка; в-третьих, развитием коры головного мозга. К двум годам структурные и физиологические особенности желудка соответствуют таковым у взрослого человека (Боконбаева С.Д. и др.).
Ферменты желудка
Эндокринные клетки желудка

На рисунке справа изображена схема фундальной железы (Дубинская Т.К.):
Микрофлора желудка
Согласно данным Engstrand L. (2012), в желудке здорового человека, при отсутствии доминирования Helicobacter pylory, основной объём микробиоты желудка представлен десятью родами: Prevotella, Streptococcus, Veillonella, Rothia, Haemophilus, Actinomyces, Fusobacterium, Neisseria, Porphyromonas и Gemella, относящимся к пяти типам (лат. phylum) бактерий: Firmicutes, Proteobacteria, Bacteroidetes, Actinobacteria и Fusobacteria.

Спектр и частота встречаемости микроорганизмов слизистых оболочек пищевода, желудка и 12-перстной кишки здоровых людей (Джулай Г.С. и др.)
Кроме Helicobacter pylori в желудке также обнаруживаются другие представители рода Helicobacter. Пациенты, у которых были выявлены не-H. pylori хеликобактерные виды, страдали от гастрита, язвенной болезни, рака желудка и МАЛТ-лимфомы. Хотя эти бактерии часто ошибочно называют «Helicobacter heilmannii», ряд сходных, но различных важных видов бактерий на самом деле участвуют в развитии патологий желудка, в том числе виды Helicobacter bizzozeronii, Helicobacter felis, Helicobacter heilmannii, Helicobacter salomonis и Helicobacter suis. Диагностика инфекций, вызванных не-H. pylori хеликобактерных агентов не всегда проста, частично из-за их очаговой колонизации в желудке человека (Старостин Б.Д. Лечение Helicobacter pylori-инфекции — Маастрихсткий V / Флорентийский консенсусный отчет).
Расшифровка ЭГДС
Эзофагогастродуоденоскопия (ЭГДС) – процедура исследования пищевода, желудка и двенадцатиперстной кишки при помощи специального диагностического эндоскопа.
В ходе обследования пациента, врач-эндоскопист наблюдает на мониторе компьютера фото или видеоматериалы состояния слизистых оболочек вышеперечисленных органов.
Методика ЭГДС считается самой информативной диагностической манипуляцией при определении таких труднодиагностируемых заболеваний как гастриты, колиты, язвенные повреждения слизистых оболочек и онкологических образований.

Как же расшифровать результаты диагностического исследования ЭГДС?
Нормальные показатели ЭГДС
Для расшифровки протокола исследования, в первую очередь необходимо определить, что же является нормой, после чего можно проводить сравнительный анализ. Для каждого обследуемого отдела ЖКТ будут характерны свои нормальные показатели.
Пищевод. Первое на что необходимо обратить внимание – цвет и структура слизистой оболочки. В норме стенки пищевода могут иметь цвет от бледно-розового до красноватого, а структура должна быть мелковолокнистой. Кроме того, труба пищевода имеет 4 сужения на своем протяжении и имеет продольную складчатость, которая оканчивается сомкнутым сфинктером. Это отверстие называют кардиальным. Длина пищевода здорового человека составляет 25-30 см.
Желудок. Слизистые оболочки желудка окрашены обычно более интенсивно, чем пищевода и могут иметь даже ярко-красный цвет. Передняя стенка желудка гладкая, блестящая, может быть покрыта небольшим количеством слизи. Задняя стенка имеет складчатую структуру, из-за чего даже самая гибкая трубка эндоскопа не может осмотреть весь орган и допускает «немые зоны». Привратник оканчивается отверстием (отдел желудка, переходящий в 12-перстную кишку). В процессе ЭГДС оценивается также перистальтика желудка.
Двенадцатиперстная кишка. Орган имеет вид небольшой трубки, диаметром от 3 до 3.5 см. Слизистая оболочка обычно бледно-розовая. Складка продольная, единственная, имеет два дуоденальных сосочка, которые содержат желчный и панкреатические протоки. Эти протоки соединяются с желчным пузырем и панкреатической железой соответственно.
Патологические состояния на ЭГДС
Беспокойство должны вызывать следующие формулировки, указанные в протоколе исследования.
Гастрит. 
Язва желудка. Язвенные образования обычно отчетливо видны на ЭГДС. В протоколе их описывают, указывая форму и цветовые характеристики. Язвы имеют обычно форму кратеров, которые сопровождаются выпуклым валиком. Дно язвы всегда имеет интенсивно-красную окраску, а остальная часть покрывается белым налетом. Налет может представлять собой гной или иметь фибринозный характер.
Опухоли и новообразования. Рак желудка, как и других отделов желудочно-кишечного тракта, на ЭГДС может быть очевиден, если размеры опухоли видны невооруженным взглядом. Часто онкологические состояния проявляются в виде разглаживания продольной складчатости, характерной для данного органа. Также специалист может заподозрить наличие опухолевых образований при изменении цвета слизистой оболочки органа. Для рака характерны беловатый и серый оттенки слизистой.
В нашей клинике ЭГДС проводится на современном аппарате экспертного класса с функцией “i-scan” (виртуальная хромоэндоскопия). Благодаря этой функции возможно диагностировать рак на самой ранней стадии!
Необходимо понимать, что расшифровка протокола ЭГДС достаточно сложный и ответственный процесс, который следует доверить только Вашему лечащему врачу. Существует множество патологических состояний, которые невозможно предположить самостоятельно.
Высокоточное экспертное оборудование и дипломированные специалисты нашей клиники не только проведут процедуру корректно и безопасно, но и помогут Вам правильно расшифровать результаты анализа.
Исследование желудочного содержимого / Глава 7 раздела I кн. Ишманов М.Ю., Сертакова А.В., Соловьев А.М., Федяшина Н.А., Щербакова Е.В. 250 показателей здоровья. Справочник. Из-во «Научная книга», 2013.
250 показателей здоровья
Справочник
Ишманов М.Ю., Сертакова А.В., Соловьев А.М., Федяшина Н.А., Щербакова Е.В.
Раздел I. Лабораторные методы исследования
Глава 7
Исследование желудочного содержимого
Главные клетки секретируют пепсиноген и желудочную липазу, устойчивую в кислой среде, а также прохимозин. В просвете желудка пепсиноген под влиянием соляной кислоты превращается в пепсин.
Желудочное содержимое (или сок) является бесцветной прозрачной жидкостью кислой реакции без особого запаха. Она содержит в качестве основных составляющих соляную кислоту, пищеварительные ферменты (особые активные вещества организма человека, расщепляющие пищевые продукты). Кроме этого, в желудке обнаруживаются различные минеральные соли (хлориды, сульфаты) и низкомолекулярные органические соединения (мочевина, аммиак только у лиц, инфицированных Helicobacter pylori (правда, это 60–80 % всего населения); определение аммиака в желудке – тест на наличие Helicobacter pylori, глюкоза). Присутствующая в желудке соляная кислота создает оптимальную среду для действия желудочных ферментов, способствует разбуханию пищевых белков, подготавливая их к расщеплению, участвует в возбуждении активности желез желудка и косвенно – поджелудочной железы, является одним из регулировщиков двигательной активности желудка и толстого кишечника, оказывает губительное влияние на вредные микроорганизмы и имеет ряд других свойств.
Липаза – фермент, участвующий в расщеплении жиров. В желудке ее немного, она играет в основном «регуляторную» роль: после расщепления небольшого количества поступивших с пищей жиров мизерным количеством липазы желудочного сока продукты расщепления поступают в кровь и, воздействуя на местные и высшие механизмы регуляции секреции панкреатического и кишечного соков, регулируют качество и количество липаз поджелудочной железы и кишечного сока, необходимое для расщепления съеденного жира. Гастромуко-протеин (внутренний фактор Кастла) обеспечивает усвоение витамина B12 в кишечнике, тем самым предотвращая развитие опасного для жизни заболевания (пернициозной анемии). В клетках желудочной стенки вырабатывается гормон (активное вещество, отвечающее за ряд функций в организме) гастрин, регулирующий выработку соляной кислоты и ферментов. Муцин – комплекс таких веществ, как слизь и бикарбонаты (соли), защищающие клетки стенок желудка от переваривания своими же ферментами и кислотой. Методы функционального исследования желудка можно разделить на две большие группы:
1) зондовые методы (одномоментный способ – извлечение желудочного содержимого толстым зондом, фракционный способ – извлечение желудочного содержимого тонким зондом, электрометрический способ определения pH желудка с применением зонда специальной конструкции);
2) беззондовые методы (ионообменные методы, гастроацидотесты, радиотелеметрический метод – эндорадиозондирование, определение уропепсина).
Зондовые методы исследования: одномоментный способ исследования желудочного содержимого дает лишь приблизительное представление о функциональном состоянии желудка. Оно сохраняет свое значение преимущественно при массовых скрининговых обследованиях. Накануне обследуемому дают легкий ужин. Затем перед исследованием (утром натощак) он получает небольшой кусочек черствого белого хлеба и 2 стакана несладкого чая. Спустя 45–60 мин. (в период максимальной секреции) извлекают все содержимое желудка с помощью толстого зонда, который вводят на глубину 45–50 см. Интерпретирование метода: с помощью одномоментного метода можно определить в какой-то степени секреторную и эвакуаторную (двигательную) функции желудка, кислотность желудочного содержимого. О секреторной и эвакуаторной функциях судят по количеству полученного желудочного содержимого и коэффициенту расслоения. В норме количество извлекаемого толстым зондом содержимого равно 100–120 мл; коэффициент расслоения: отношение нижнего плотного слоя (измельченного хлеба) к верхнему слою равняется 1: 1 или 1: 2. Если извлекается большее, чем в норме, количество желудочного содержимого (200–300 мл) и при этом отмечается преобладание жидкой части, то можно думать об усиленной секреции или застое в желудке. И наоборот, малое количество (30–40 мл) с преобладанием плотной части свидетельствует о пониженной секреции желудка или о быстром его опорожнении. По степени распада хлеба (химификации) судят о химических качествах желудочного содержимого, т.е. об ориентировочном уровне соляной кислоты и активности ферментов. При хорошей химификации хлеб выглядит измельченным в виде однородной кашицы, при плохом разложении обнаруживаются грубые куски и комковатая масса. Более точные данные о кислотности желудочного содержимого определяет специальный метод исследования. Титрационный метод исследования кислотности желудочного содержимого включает в себя определение общей кислотности, свободной и связанной соляной кислоты.
Определение общей кислотности: под общей кислотностью понимается суммарная кислотность всех кислых факторов, которые находятся в нормальном и патологическом желудочном содержимом (свободная и связанная соляная кислота, органические кислоты: молочная, уксусная, масляная, кислые соли). Определение общей кислотности производят при помощи специального индикатора фенолфталеина (в кислых условиях он бесцветный, при ощелачивании среды приобретает розовую окраску) методом титрования с раствором едкого натра. В норме общая кислотность соответствует 40–60 титрационным единицам. Уровень общей кислотности в основном определяется содержанием свободной соляной кислоты. Если имеется недостаток соляной кислоты, то общая кислотность будет снижена.
Определение свободной соляной кислоты: если соляная кислота содержится в желудке в виде отдельных ионов водорода и хлоридов, ее называют свободной. Определяют свободную кислоту с помощью индикатора конго красного. В присутствии свободной соляной кислоты он становится ярко-красным, при ее отсутствии имеет желтый цвет. Конго красный в присутствии кислоты синеет. К 5 мл желудочного сока добавляют 1–2 капли 0,5 %-ного спиртового раствора конго красного, титруют до появления оранжево-желтого цвета (цвет «семга»). Титр свободной соляной кислоты вычисляют так же, как и при определении общей кислотности. Уровень свободной соляной кислоты у здорового человека соответствует 20–40 титрационным единицам. Исследование желудочного содержимого с помощью толстого зонда дает лишь ориентировочное представление о кислотообразующей функции желудка. Например, низкие или нулевые значения свободной соляной кислоты еще не говорят о снижении или плохой работе желудка, поскольку получают всего лишь одну порцию, бывает и недостаток фильтрования желудочного сока (в результате он смешан с завтраком), все это искажает истинное содержание кислоты в желудке. Определение связанной соляной кислоты: если соляная кислота находится в желудке в комплексе с белками, она называется связанной. Ее определяют с помощью индикатора, который в кислой среде имеет желтую окраску и становится фиолетовым при содержании связанной соляной кислоты. В норме он равняется 8—16 титрационным единицам. Увеличение количества связанной соляной кислоты отмечается при накоплении в желудке продуктов белкового распада (при воспалении слизистой оболочки желудка, распаде злокачественной опухоли).
Фракционный способ: извлечение желудочного содержимого при данном методе осуществляют тонким зондом. Этот метод, в отличие от одномоментного, позволяет проследить динамику изменений в желудочном соке. Фракционное исследование, как правило, разбивают на два этапа: исследование нестимулированной (базальной, или начальной, секреции); исследование стимулированной (с применением раздражителя) секреции. Исследование нестимулированной секреции: испытуемому натощак вводят тонкий зонд на глубину около 55–60 см так, чтобы конец зонда находился в нижней трети желудка (практически зонд вводят по формуле: длина введенного зонда соответствует росту исследуемого минус 100 см). С помощью большого шприца, надетого на зонд, извлекают все содержимое желудка и получают тощаковую порцию. Потом в течение 1 ч исследуют продуктивность голодного желудка – базальную секрецию. Для этого через каждые 15 мин. откачивают все желудочное содержимое в отдельные сосуды (всего должно быть четыре порции). Лучший вариант – откачивать все содержимое непрерывно в течение 1 ч, меняя сосуды, это позволяет избежать потерь желудочного сока и учесть полную секрецию желудка за 1 ч. При исследовании стимулированной секреции в настоящее время применяют инъекционные стимуляторы, которые вводят в виде укола шприцом. Пищевые раздражители (капустный сок, бульон, алкоголь) ушли в прошлое. К жидким раздражителям относятся гистамин, пентагастрин. Гистамин влияет на периферические нервные волокна желудка и непосредственно на секреторные железы. Инсулин же стимулирует деятельность через парасимпатический отдел нервной системы. Преимуществами этих жидких раздражителей являются сильная стимуляция желез и активная выработка желудочного сока, который лишен посторонних примесей. К недостаткам относятся высокая частота возникновения побочных эффектов в виде падения уровня сахара крови, головокружения, шум в ушах, поскольку гистамин и инсулин – высокоактивные вещества. Гистамин обычно вводят в дозе 0,01 мг на 1 кг массы обследуемого. При применении больших доз необходимо принимать антигистаминные средства (тавегил, лоратадин, пипольфен). Такая максимально введенная доза раздражителя используется для проверки предельных возможностей желудка секретировать соляную кислоту. Аналогом гистамина (но без его побочных эффектов) является гисталог, его доза соответствует 25–50 мг и применяется без антигистаминных средств. Инсулин вводят в дозе 12 ЕД подкожно и 0,15 ЕД на 1 кг массы тела внутривенно. В настоящее время также широко используются синтетические аналоги гастрина (пентагастрин), которые дают очень хороший эффект. Методика исследования желудочной секреции: гистамин вводят подкожно однократно или двукратно. При однократном введении чистый желудочный сок извлекают в течение 1 ч, а при двукратном – в течение 2 ч. Откачивание лучше проводить непрерывно, меняя сосуды через каждые 15 мин., всего 4 порции. Общее количество чистого желудочного сока, полученного за исследование, составит «чистое напряжение» секреции (в норме 100–150 мл). Оценка фракционного способа: он дает возможность оценить функцию желудка натощак, отчасти эвакуаторную, кислотообразующую функцию желудка. В норме натощак можно получить от 5 до 40 мл желудочного содержимого нейтральной или слабокислой реакции. Увеличение количества продукции желудочного сока натощак наблюдается у лиц с повышенным тонусом парасимпатической системы, при долгом злоупотреблении курением, при язвенной болезни, задержке пищи в желудке (при сужении выходного отдела желудка и др.). Содержимое желудка натощак у здоровых людей не содержит или содержит небольшое количество соляной кислоты и пищеварительных ферментов, при этом общая кислотность составляет 20–30 титрационных единиц. О секреторной и немного об эвакуаторной функции желудка судят по состоянию желудка натощак (по напряжению секреции). Базальная секреция у здоровых людей составляет 50—100 мл. Исследование кислотообразующей функции будет рассмотрено в соответствующем разделе.
Беззондовые методы исследования показаны у людей, имеющих ряд тяжелых заболеваний, таких как гипертоническая болезнь, пороки сердца, желудочные кровотечения, аневризмы аорты, а также у пожилых и у детей. Подавляющее большинство этих методов основано на приеме внутрь специальных ионообменных смол, содержащих какое-нибудь легкоисследуемое вещество малой молекулярной массы (краситель). В желудочной среде водородные ионы вступают в соединение с ионообменной смолой, освобождая аналогичное количество низкомолекулярного соединения, которое количественным методом определяется в моче. При беззондовых исследованиях широкое применение нашел предложенный шведскими учеными гастротест. В состав гастротеста входят две таблетки кофеин-бензоат натрия по 0,2 г и 3 таблетки красящего вещества по 0,05 г. Краситель растворяется в желудке в том количестве, которое соответствует количеству соляной кислоты, и затем поступает в мочу.
Метод радиотелеметрии: в этом исследовании применяют эндорадио-зонды (определение pH, температуры и давления в желудке). Любая установка для такого исследования состоит из радиопередатчика, приемной антенны, радиоприемника и регистрирующего устройства. В результате регистрируются поступающие сигналы от капсулы, заглатываемой обследуемым, которая при прохождении через пищеварительную систему реагирует на определенные химические, физические и физиологические изменения внутренней среды. Определение уропепсина будет рассмотрено в соответствующем разделе.
Кислотообразующая функция желудка исследуется как беззондовыми, так и зондовыми методами. Прежде чем говорить об исследованиях, несколько слов о происхождении кислоты в желудке. Регулярное выделение определенного количества соляной кислоты железами желудка является обязательным условием нормального протекания процессов пищеварения. Кислотообразование обеспечивает главным образом две важнейшие функции: интенсивность разложения белков в желудке за счет активации ферментов и разрушения белков; регуляцию пищеварения за счет воздействия соляной кислоты на многочисленные рецепторы в желудочной стенке. Кроме того, соляная кислота угнетает рост болезнетворной микрофлоры в желудке. Нарушение кислотообразования может явиться причиной различных заболеваний желудочно-кишечного тракта. Повышение кислотопродукции сопровождается развитием так называемых кислотозависимых заболеваний: язвенной болезни, рефлюкс-эзофагита, панкреатита и т.д. Снижение кислотопродукции находится в определенной связи с развитием новообразований желудка, нарушением микробной среды желудочно-кишечного тракта и, как следствие, нарушением процессов пищеварения в тонком кишечнике. В секреции ферментов и соляной кислоты участвуют железы желудка, которые подразделяются на фундальные (расположенные в теле желудка), кардиальные (расположенные в начале желудка) и пилорические (расположенные у выхода из желудка).
Фундальные железы вырабатывают основные компоненты желудочного сока: пепсиноген (предшественник фермента) и соляную кислоту.
Слизистые клетки имеются во всех отделах желудка. Эти клетки секретируют слизь. Их важнейшая функция – выработка слизи, защищающей слизистую от кислоты.
Париетальные клетки – крупные клетки, которые выделяют ионы водорода и хлора; соединяясь, они образуют соляную кислоту. Также эти клетки образуют внутренний фактор Кастла.
Внутрижелудочная pH-метрия
Основными разновидностями внутрижелудочной pH-метрии являются экспресс pH-метрия, мониторинг (наблюдение) кислотообразования, эндоскопическая pH-метрия.
Экспресс pH-метрия используется для исследования образования соляной кислоты желудком в течение короткого периода времени. Для проведения экспресс pH-метрии часто применяют пероральные pH-зонды, внешний диаметр которых равен 4,2 мм. Пероральный pH-зонд имеет от 1 до 5 измерительных электродов. При использовании pH-зонда с первым датчиком измерение pH среды осуществляется только в одном месте, второй – в выходном отделе желудка, третий и четвертый – в теле желудка, пятый – в пищеводе. PH-зонд вводится натощак (чаще утром) через рот в сидячем положении. Глубина введения зонда зависит от целей исследования. Наиболее верным методом определения расположения электродов является специальный контроль pH. Спустя 1–2 мин. (время, необходимое для восстановления показателей pH-электродов) отмечается значение pH в течение 5-10 мин. Определяется среднее значение pH. Разработана модификация этого метода с более длительным исследованием и определением не только базальной, но и стимулированной секреции соляной кислоты. На начальном этапе определяют базальную секрецию. Данный метод исследования длится примерно 1 ч. В этот же момент иногда проводится щелочной тест Неллера, который отображает частоту выработки соляной кислоты. Человеку дают выпить раствор питьевой соды (0,5 г соды, растворенной в 30 мл кипяченой воды), а потом засекают время, за которое показатели pH принимают изначальные значения. В среднем «щелочное» время соответствует 17–20 мин. Снижение данного показателя говорит об увеличении выработки соляной кислоты, а его увеличение – о пониженной выработке. Для осуществления анализа полученных результатов обозначены функциональные периоды показателей pH. Значения pH в желудке можно оценить таким образом: менее 1,2 – повышенная кислотность; от 1,2 до 2,0 – нормальная выработка соляной кислоты; от 2,1 до 3,0 – сниженная выработка; от 3,1 до 5,0 – соляная кислота почти не вырабатывается; более 5,1 – соляная кислота в желудке отсутствует.
Метод быстрой pH-метрии может позволить не только получить истинные результаты по значению кислотности во всех органах пищеварительной системы, но и также оценить нарушение функции выходного отдела желудка. Компьютерная обработка результатов на различных приборах (например, «Гастроскан-5М») значительно облегчает этот анализ. Недостатки быстрой pH-метрии: иногда возникают некоторые затруднения при введении тонкого зонда в пищевод; вычисление уровней положения электродов приблизительно, неправильное положение зонда способствует неверной трактовке полученных результатов; нахождение в желудке больших количеств слюны или кишечного содержимого дает неправильное представление о типе выработки соляной кислоты.
Суточное измерение pH производят с помощью прибора (например, «Гастроскан-24»). Он включает в себя компактный носимый блок регистрации pH, к нему подключены pH-метрический зонд, компьютер с программным обеспечением. Панель носимого блока регистрации pH-значений имеет специальные кнопки, при нажатии на которые данные заносятся в память прибора, например: время возникновения и продолжительность болей, расстройств пищеварения, приема пищи, лекарственных средств и других ситуаций. Суточный контроль лучше начинать в 12 ч дня. Для осуществления исследования человеку трансназально (через нос) проводят pH-зонд, внешний диаметр которого равен 2,2 мм. Референтный (бездействующий или заземляющий) электрод прикрепляется под ключицей. В зависимости от преследуемых целей электроды (как правило, их 3) иногда располагают в выходном отделе желудка, среднем, начальном (под рентгенологическим контролем или по меткам на зонде). PH-зонд подключают к ацидогастрометру, прикрепленному на поясе пациента. Проводится регистрация в соответствии с инструкцией к прибору. Вывод проанализированной информации по каждому обследуемому человеку осуществляется в режиме графика и текста. В графическом режиме есть возможность представления pH-грамм в виде графиков с различным масштабом изображения. Текстовый режим представлен наибольшими, наименьшими и средними значениями pH за определенные промежутки времени. Суточный контроль pH позволяет определить присутствие ненормальных забросов из кишечника в желудок кишечного содержимого; оценить эффект действия лекарственных препаратов; оценить интенсивность и частоту выделения соляной кислоты; сопоставить возникновение признаков заболевания с изменениями pH-показателей желудка; разграничить различные заболевания со схожей клинической картиной. Главными недостатками метода суточного контроля pH-показателей являются его высокая стоимость и продолжительность. Скорее всего, его использование целесообразно в определении сложных случаев болезни желудка и в больших научных исследованиях.





