Как называется наука изучающая сердце
Кардиология
Кардиология – это медицинская наука, занимающаяся профилактикой, обнаружением, лечением сердечных заболеваний и кровеносной системы в целом. Кардиолог – врач, специализирующийся в этой области, также занимается восстановлением работы сердца, нарушенной при заболеваниях других внутренних органов. Задача специалиста вовремя обнаружить и устранить факторы риска сердечно-сосудистых патологий, предупредить их возникновение, подобрать необходимое лечение и отслеживать состояние пациентов, перенесших инфаркт либо оперативное вмешательство на сердце.
История кардиологии насчитывает не одну сотню лет. Еще Гиппократ описывал сердце как мышечный орган, имеющий желудочки и крупные сосуды. А Леонардо да Винчи создал множество иллюстраций, на которых четко просматривались сердечные клапаны. Если в начале 19 века врачи искали пути изучения сердечных и сосудистых патологий, то сейчас кардиология направлена на их безопасное лечение и профилактику.
В каких случаях нужно срочно обратиться к кардиологу
Коварство многих болезней сердца и кровеносных сосудов заключается в бессимптомном начале. Ощущая постоянную усталость, часто болея ангинами, периодически испытывая легкие удушья, люди списывают недомогание на пережитый стресс, недосыпание, интоксикацию. Однако в дальнейшем симптомы проявляются ярче, вмешиваясь в повседневную жизнь, корректируя планы. Немедленно записаться на осмотр кардиолога нужно, если вы жалуетесь на:
Не нужно заниматься самолечением, бездумно принимать препараты, которые посоветовала соседка или родственник. Важно быстрее выявить проблему и не дать ей укорениться в теле.
Группа риска: кому нужно наблюдение кардиолога
Профилактические визиты к врачу-кардиологу необходимы даже молодым людям возрастом до 35 лет, не имеющим проблем со здоровьем. Чтобы контролировать ситуацию, достаточно одного посещения в 2 года. Раз в год на консультацию к специалисту должны приходить мужчины и женщины, старше 40 лет. С этого возраста усугубляется течение некоторых хронических заболеваний, появляются сердечные недуги, существенно возрастает риск инсульта или инфаркта.
В группу кардиориска входят лица, страдающие:
Каждые полгода следует приходить на осмотр и диагностику людям, близкие родственники которых столкнулись с тяжелыми сердечными и сосудистыми недугами, перенесшим гипертонический криз, инфаркт миокарда, инсульт и другие острые состояния.
Учтите! Если вы курите, часто употребляете алкоголь, неправильно питаетесь, мало двигаетесь, сильно располнели, обязательно запишитесь к кардиологу для профилактики, так как вы находитесь в зоне риска.
4 вещи, на которые нужно обратить внимание, выбирая кардиолога
Кардиологи входят в штат практически каждого медицинского учреждения. Однако найти настоящего профессионала бывает трудно. При выборе доктора обратите внимание на:
4. Возможность связаться с Клиникой, если возникнет какая-либо проблема.
Немалое значение имеет то, как врач проводит прием, насколько он готов выслушать все жалобы, вникнуть в проблему, проявить максимальный интерес к проблеме.
В нашей Клинике работают настоящие профессионалы своего дела, имеющие высокую квалификацию и обширные познания в области кардиологии. Во время консультации вы можете рассчитывать на обследование сердца с помощью современного оборудования, разработку индивидуального плана лечения, сочетающего медикаментозные и физиотерапевтические методы, обслуживание в комфортных условиях.
Основную часть медицинских процедур выполняют врачи. Некоторые диагностические манипуляции проводит средний медицинский персонал.
Как проходит первичный прием и диагностика
Особой подготовки к приему кардиолога не требуется. Достаточно взять с собой историю болезни и результаты обследований за последние полгода. В рамки первичной консультации входит:
Для получения полной клинической картины проводится ЭКГ (электрокардиография). На кожу в зоне сердца ставят 3 пары электродов и еще 2 пары на предплечья и лодыжки. После чего аппарат регистрирует электрическую активность сердца и показывает ее в виде электрокардиограммы.
Важно! Собираясь к кардиологу, наденьте удобное белье, чтобы врач смог провести диагностику, а вы не чувствовали дискомфорт.
Методы терапии и последующее наблюдение
В зависимости от выявленного заболевания, врач применяет определенную схему лечения:
Обязательно разрабатывается комплекс упражнений (для каждого заболевания имеется свой план нагрузок), который укрепляет сердечную мышцу, способствует усилению кровотока и снижению уровня холестерина.
Динамическое наблюдение пациентов требуется при хронических патологиях: ИБС, гипертонии, нарушении частоты сердечного ритма, сердечной недостаточности и пр. Периодичность осмотров зависит от характера поражений. Если пациент перенес инфаркт миокарда или операцию на сердце, к кардиологу он должен приходить 2-4 раза в месяц в течение первых 6 месяцев. Если состояние стабильное, достаточно 2-4 консультаций в год.
При каждом регулярном визите выполняется стандартный осмотр с простукиванием тонов сердца, пальпацией, измерением кровяного давления, а также назначается комплексное обследование для оценки течения болезни в динамике. Обязательно проводится ЭКГ, сдается общий анализ крови и мочи. По результатам обследования кардиолог корректирует схему лечения и назначает дату следующей явки.
Методы дополнительной диагностики
Если кардиолог направляет на дополнительные обследования, это значит, что нужно уточнить диагноз, чтобы не ошибиться при определении дальнейшей тактики лечения. Врач объяснит, зачем они нужны, какую болезнь могут подтвердить/опровергнуть.
Лабораторные исследования:
Инструментальные исследования:
Лабораторные анализы сдают в утренние часы натощак. За полчаса до забора крови нельзя курить, заниматься спортом. Некоторые инструментальные методы обследования (особенно с контрастом) требуют предварительной консультации с диагностом.
Какие болезни лечит кардиолог
В компетенцию врача-кардиолога входит борьба со всеми обратимыми и необратимыми заболеваниями, касающиеся функциональности сердца и кровеносной системы:
К кардиологу желательно идти, даже когда сердце еще «не дает о себе знать». Ведь при некоторых сопутствующих заболеваниях развитие смертельно опасных состояний происходит молниеносно. Следуя профилактическим рекомендациям врача, можно предотвратить их развитие и сохранить здоровье на долгие годы.
3 часто задаваемых вопроса
Могут ли спортивные пищевые добавки навредить сердцу или сосудам?
Белковые добавки не вредят сердцу, в отличие от алкоголя, некоторых лекарственных средств, соленой или обильной еды. Например, соленая пища способствует повышению кровяного давления, а жирная приводит к ожирению. Но непосильные, изматывающие тренировки в спортзале или на тренажерах в сочетании с белковой диетой могут привести к нарушению сердечной деятельности.
Как часто нужно ходить к кардиологу (в зависимости от возраста)?
При отсутствии заболеваний сердечно сосудистой системы достаточно посещать кардиолога 1 раз в год. Если выявлены какие-либо нарушения, частоту дальнейших визитов определяет лечащий врач.
Какие есть профилактические методы заболеваний сердца и сосудов?
Сбалансированное питание, нормальная физическая активность, контроль кровяного давления и пульса, уровня холестерина в крови, позитивный настрой к жизни – основные меры профилактики кардиоболезней. Кроме того необходимо своевременно устранять инфекционные очаги (зубы, миндалины), пролечивать хронические патологии.
Распространенное заболевание, которое касается обоих полов и всех возрастов. Под ожирением понимают избыточное отложение жира не только под кожей, но и в тканях и органах. Патология отрицательно влияет на здоровье, доставляет физический и психологический дискомфорт, может стать причиной сексуальных расстройств, вызывать проблемы с суставами, позвоночником и т. д.
Одна из клинических форм ИБС, протекающая на фоне развития некроза (отмирания) клеток сердечной мышцы в результате острой недостаточности ее кровоснабжения. Часто становится причиной гибели человека. Развитие симптомов полностью зависит от стадии и обширности приступа.
У человека повышается температура тела, а в кровяном русле резко увеличивается уровень лейкоцитов.
Вегетососудистая дистония — это комбинация проявлений, которые выражаются в перебоях работы вегетативной нервной системы. Патология может беспокоить больного различными отклонениями в функциональности внутренних органов. Синдром имеет и другие названия — вегетативная дисрегуляция, неврастения, вегетативный невроз, нейроциркуляторная дистония.
Обычно развивается у людей среднего возраста. Возникает вследствие целого ряда причин, нарушающих процесс кровообращения и ухудшающих способность организма выдерживать нагрузки. Часто на фоне общей клинической картины отмечается задержка жидкости в организме. Опасность патологии 3 и 4 стадии в летальном исходе — погибает треть пациентов.
Состояние, которое характеризуется постоянным повышением содержания глюкозы в крови и сбоем в обменных процессах. Заболевание приводит к нарушению функциональности поджелудочной железы и клеток, которые вырабатывают инсулин. Сахарный диабет опасен тяжелыми последствиями — долгим заживлением ран, угнетением иммунитета, развитием атеросклероза, синдромом диабетической стопы (в некоторых случаях ногу приходится ампутировать).
Нарушение жирового обмена негативно влияет на процессы всасывания жиров, а также на последующую их трансформацию и обмен. Поскольку, помимо энергетической функции, жиры являются одними из важных компонентов клеточных мембран, а также выполняют и другие функции, нарушение липидного обмена сказывается на состоянии всех органов и систем, и может приводить к серьезным последствиям.
ВОЗ определяет аритмию как любое отклонение в ритме сердца, отличающееся от нормального синусового. Однако в некоторых случаях эти изменения рассматриваются кардиологами как вариант нормы или говорят о физиологической аритмии. В большинстве случаев сбои в сердечном ритме считаются патологией и требуют терапии.
Хроническая патология, которая характеризуется поражением сосудов, в первую очередь средних и крупных артерий. Их стенки покрываются жировыми отложениями (холестериновыми бляшками), которые увеличиваясь в размере, перекрывают просвет. Это приводит к нарушению кровообращения, следовательно, органы, к которым ведет сосуд, не получают достаточного количества кислорода и питательных веществ. Запущенные формы заболевания представляют угрозу для жизни.
Под блокадой понимается сбой в прохождении импульса по проводящей системе сердца. Сигнал не проходит свой полный путь, поэтому нарушается функция миокарда. Это может замедлять работу органа и даже привести к его остановке.
На начальном этапе развития патологии клинические проявления отсутствуют. Заболевание диагностируется случайно при проведении ЭКГ.
Аорта — это большой сосуд, который каждую секунду испытывает колоссальную нагрузку, транспортируя кровь, выталкиваемую сердцем. Заболевания аорты делятся на врожденные и приобретенные.
Расстройство деятельности сердечно-сосудистой системы, являющееся одним из проявлений вегетативной дисфункции. Признаки патологии разнообразны, при этом в кардиоваскулярной системе не наблюдается никаких органических изменений.
Синдром Вольфа-Паркинсона-Уайта — преждевременное возбуждение желудочков сердца. Происходит в результате проведения импульсов по аномальным путям, соединяющим предсердия и желудочки. Клиническое значение данного синдрома заключается в риске развития серьезных нарушений ритма сердца, которые могут привести к летальному исходу.
Когда сердечная мышца подвергается патологическим изменениям (дистрофическим и склеротическим), говорят о кардиомиопатии. Патология может быть нескольких видов, каждый из них определяет функциональные и анатомические изменения миокарда. Лечение — медикаментозное или хирургическое.
Это патологические состояния, при которых в сердечной мышце происходят биохимические, химические и физико-химические изменения. Также это затрагивает состав электролитов, витаминов, кислотно-щелочное равновесие. Все это ведет к накоплению молочной кислоты. Очаговая дистрофия имеет конкретную локализацию изменений, диффузная — нет.
Тромбы — это сгустки крови, которые содержат лейкоциты, тромбоциты, эритроциты и фибрин. Образуются в венах, артериях и полостях сердца. Внутрисердечный тромб может находиться в одной из полостей сердца, предсердиях или желудочках. Чаще всего диагностируются пристеночные тромбы.
Опасность данной патологии в отсутствии специфической симптоматики. Обнаружить внутрисердечный тромб можно только при диагностике.
Это перекрытие тромбами легочных артерий. Чаще всего закупориваются артерии, которые образуются в крупных сосудах малого таза и нижних конечностей. В результате перекрытия легочной артерии, ткани перестают снабжаться кровью, что приводит к некрозу, инфаркт-пневмонии, дыхательной недостаточности. Патология развивается постепенно или остро, в тяжелых случаях закупорка возникает стремительно, что приводит к смерти больного.
Воспалительное заболевание наружной оболочки сердца. Патология может иметь инфекционный или неинфекционный характер. Развиваться как следствие некоторых аутоиммунных патологий, а также органических поражений или травм. Перикардит способен привести к опасным осложнениям — тампонаде сердца, сердечной недостаточности.
Порок — это общее название для всех стойких нарушений деятельности сердца, обусловленных патологическими изменениями строения органа, его клапанов, а также отходящих сосудов. Патология может быть врожденной или приобретенной, каждая и этих групп отличается причинами, особенностями развития, симптомами и лечением.
Синдром, при котором нарушается способность сердца перекачивать кровь. Выделяют острую и хроническую форму. Острая сердечная недостаточность — опасное для жизни состояние, требует незамедлительной медицинской помощи, характеризуется резким ухудшение состояния человека. Хроническая — постепенное усиление признаков болезни.
Заболевание, которое прояляется в виде приступов боли за грудиной или ощущения дискомфорта. Причина — недостаточное питание мышцы сердца из-за нарушения проходимости коронарных артерий. Стенокардия является одной из разновидностей ишемической болезни сердца, а точнее, ее самый распространенный тип.
Эндокардит — воспаление внутренней оболочки сердца, которая выстилает полости и клапаны органа. Имеет в основном инфекционный характер. При эндокардите часто развиваются осложнения со стороны внутренних органов — почек, легких, сердца, печени, селезенки, нервной системы, сосудов. Летальный исход может вызвать септический шок, эмболии в мозгу и сердце, острая сердечная и полиорганная недостаточность.
Доброкачественные опухоли, которые могут располагаться в разных отделах сердца, но чаще всего диагностируются в желудочках или области межжелудочковой перегородке. В большинстве случаев представляет собой солитарное образование 3–10 см, серо-белого цвета, плотной консистенции.
Функциональная диагностика сердечно-сосудистой системы в амбулаторной практике
Основными методами функциональной диагностики в амбулаторной практике являются стандартные исследования функций сердечно-сосудистой системы, одинаково необходимые как для первичной диагностики, так и для дальнейшего отслеживания состояния сердца и сосудов. К этим методам относятся:
Электрокардиография (ЭКГ)
Первичным, самым распространенным и часто назначаемым методом исследования функции сердца является электрокардиография (ЭКГ).
ЭКГ – это запись электрической активности сердца в покое, в данный момент времени, на бумагу или электронный носитель.
ЭКГ является основным методом диагностики патологии сердца в амбулаторно-поликлинической практике и позволяет диагностировать:
Следует отметить, что электрокардиография даже в норме отличается вариабельностью, что зависит от возраста, пола, анатомических и конституциональных особенностей человека и других факторов. И именно правильная интерпретация графического отображения деятельности сердца, проводимая врачом функциональной диагностики, анализ зубцов, интервалов ЭКГ, позволяет проводить правильную клиническую оценку и дифференциальную диагностику.
ЭКГ часто используется и при неотложных клинических ситуациях, требующих экстренного лечения:
ЭКГ включена практически во все терапевтические программы диспансерного наблюдения, предварительные, периодические и профилактические медицинские осмотры.
С ЭКГ начинается обследование всех пациентов, предъявляющих жалобы на повышение артериального давления, имеющих указание в истории жизни (анамнезе) на наличие хронического или перенесенного острого заболевания сердца.
ЭХО-кардиографию (ЭХО-КГ)
При выявлении у пациента в ходе осмотра повышенных цифр артериального давления, расширения границ сердца, шумов при выслушивании сердца, выявлении на ЭКГ патологических изменений, а также, если на рентгенограмме органов грудной клетки видны изменения размера и формы сердца, нетипичное его расположение, или же определяются видоизмененные аорта и легочная артерия, врач назначает ультразвуковое исследование сердца: трансторакальную ЭХО-кардиографию.
ЭХО-кардиография (ЭХО-КГ, УЗИ сердца) это ультразвуковой метод исследования строения и функции сердца. Метод основан на улавливании датчиком отраженных от структур сердца ультразвуковых сигналов и преобразовании их в изображение на экране монитора. При выполнении ЭХО-КГ врач оценивает:
ЭХО-КГ является основным методом диагностики острых и хронических заболеваний сердца: пороков, воспалительных заболеваний клапанного аппарата сердца и его оболочек (эндокардит, перикардит). При данном исследовании также проводится оценка и уточняется степень гипертрофии миокарда, наличие дисфункции работы сердечной мышцы при ее поражении (инфаркт, миокардит), наличие тромбов в полостях сердца. Врач-кардиолог или терапевт, соотнося данные, полученные при ЭХО-КГ с клинической картиной, решают вопрос о тактике дальнейшего ведения пациента.
Суточное мониторирование ЭКГ по Холтеру
В зависимости от характера течения патологического процесса, клиническая картина в текущий момент времени может не давать четких критериев для установки клинического диагноза. В этом случае врач назначает диагностические исследования, проводимые в более широком временном диапазоне, в режиме повседневной деятельности пациента, позволяющие не только провести мониторинг деятельности сердечно сосудистой системы, но и выявить те триггерные факторы, которые приводят к патологическим сдвигам. К данной группе исследований, применяемых в амбулаторной практике, относятся суточное мониторирование ЭКГ по Холтеру (СМЭКГ по Холтеру) и суточное мониторирование артериального давления (СМАД).
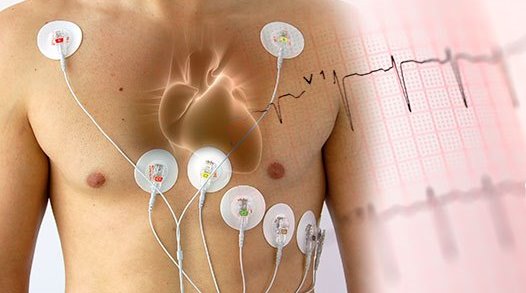
Система суточного мониторирования ЭКГ состоит из регистратора ЭКГ (который пациент обычно носит на поясе в предлагающемся футляре) и системы электродов (проводов), присоединяющихся к телу пациента. По окончании исследования врач переносит ЭКГ данные в компьютерную программу, и после выполнения цифрового анализа, интерпретирует результаты и составляет врачебное заключение.
Показаниями для проведения суточного мониторирования ЭКГ являются:
Для проведения исследования важна правильная подготовка кожи к постановке электродов: волосы в местах присоединения проводов сбриваются, кожа обезжиривается. Пациенту желательно надеть свободную удобную одежду на время обследования. Водные процедуры (принятие ванны, душа) на время СМЭКГ исключаются.
Во время исследования пациент ведет обычный образ жизни (работает, занимается спортом, гуляет), записывая все возникающие в процессе мониторинга жалобы в специальный дневник. Кроме того, в дневнике указывается возможный прием лекарств, смена видов физической активности.
Суточное мониторирование артериального давления (СМАД)
Помимо суточного мониторирования ЭКГ в амбулаторной практике часто используется суточное мониторирование артериального давления (СМАД).
Этот вид исследования первично назначается пациентам, у которых были выявлены повышенные цифры артериального давления (самостоятельно пациентом или на приеме у врача). Исследование позволяет исключить феномен «белого халата», когда повышение давления происходит только во время приема врача. При СМАД уточняется:
Все эти факторы влияют на прогноз риска развития сердечно-сосудистых осложнений у пациента с гипертонией (инфаркт миокарда, инсульт и др.).
Пациентам, с уже установленным диагнозом и принимающим лекарственные препараты, суточное мониторирование АД назначается для оценки эффективности проводимой терапии.
Исследование проводится в течение 24 часов. Пациенту на руку одевают манжету, сравнимую с манжетой стандартного тонометра, к которой присоединяется регистратор (принцип тот же, что и при мониторировании ЭКГ). Один раз в 15 минут в дневное время и один раз в 30 минут в ночные часы аппарат надувает манжету, проводит измерение артериального давления пациенту и записывает данные на электронный носитель внутри прибора. Пациент так же, как и при мониторировании ЭКГ, ведет дневник жалоб, приема медикаментов и физической активности. По истечении 24 часов врач переносит данные исследования в компьютер, интерпретирует результаты и выдает заключение.
Часто суточное мониторирование ЭКГ и АД проводят одновременно. Существуют современные приборы бифункционального мониторирования ЭКГ и АД, позволяющие вести одновременную запись АД и ЭКГ на один аппарат. В практическом смысле это оправдано тем, что чаще всего у пациентов нарушения деятельности сердца совпадают по времени с патологией артериального давления (например, ишемические приступы на фоне повышения АД).
Исследование СМАД не требует специфической подготовки. Для удобства пациенту рекомендуется приходить на исследование в свободной одежде. Во время мониторирования пациент ведет привычный для себя образ жизни.
В заключении следует отметить, что приведенные методы функциональных исследований являются рутинными, используемыми в амбулаторной практике для первичной диагностики патологии сердечно сосудистой системы. Дальнейшее ведение пациента определяется индивидуально, в соответствии с характером выявленных нарушений.
Информацию для Вас подготовила:

Конюхова Мария Юрьевна, терапевт, врач функциональной диагностики. Ведет прием в корпусе клиники на Бауманской.
Анатомия сердца человека
С ердце — один из самых романтичных и чувственных органов человеческого организма. Во многих культурах его считают вместилищем души, местом, где зарождаются привязанность и любовь. Тем не менее, с точки зрения анатомии картина выглядит более прозаично. Здоровое сердце представляет собой сильный мышечный орган размером примерно с кулак его обладателя. Работа сердечной мышцы ни на секунду не прекращается с момента появления человека на свет и вплоть до самой смерти. Перекачивая кровь, сердце снабжает кислородом все органы и ткани, способствует удалению продуктов распада и выполняет часть очистительных функций организма. Поговорим об особенностях анатомического строения этого удивительного органа.
Анатомия сердца человека: историко-медицинский экскурс
Кардиологию — науку, изучающую строение сердца и сосудов, — выделили как отдельную отрасль анатомии ещё в 1628 году, когда Гарвей выявил и представил медицинскому сообществу законы кровообращения человека. Он продемонстрировал, как сердце, словно насос, проталкивает кровь по сосудистому руслу в строго определённом направлении, снабжая органы питательными веществами и кислородом.
Сердце располагается в грудном отделе человека, немного левее центральной оси. Форма органа может варьироваться в зависимости от индивидуальных особенностей строения организма, возраста, конституции, пола и других факторов. Так, у плотных низкорослых людей сердце более округлое, чем у худых и высоких. Считается, что его форма примерно совпадает с окружностью плотно сжатого кулака, а вес колеблется в диапазоне от 210 граммов у женщин до 380 граммов у мужчин.
Объём крови, перекачанной сердечной мышцей за сутки, составляет примерно 7–10 тысяч литров, причём эта работа ведётся непрерывно! Количество крови может изменяться из-за физического и психологического состояния. При стрессе, когда организм нуждается в кислороде, нагрузка на сердце возрастает в разы: в такие моменты оно способно передвигать кровь со скоростью до 30 литров в минуту, восстанавливая резервы организма. Тем не менее, постоянно работать на износ орган не в состоянии: в моменты покоя ток крови замедляется до 5 литров в минуту, а мышечные клетки, образующие сердце, отдыхают и восстанавливаются.
Строение сердца: анатомия тканей и клеток
Сердце относят к мышечным органам, однако, ошибочно считать, что оно состоит из одних лишь мышечных волокон. Стенка сердца включает три слоя, каждый из которых имеет свои особенности:
1. Эндокард — это внутренняя оболочка, выстилающая поверхность камер. Она представлена сбалансированным симбиозом эластичных соединительных и гладкомышечных клеток. Очертить чёткие границы эндокарда практически нереально: истончаясь, он плавно переходит в прилегающие кровеносные сосуды, а в особо тонких местах предсердий срастается прямо с эпикардом, минуя средний, самый обширный слой – миокард.
2. Миокард — это мышечный каркас сердца. Несколько слоёв поперечнополосатой мышечной ткани соединяются таким образом, чтобы быстро и целенаправленно реагировать на возбуждение, возникшее в одной области и проходящее всему органу, выталкивая кровь в сосудистое русло. Помимо мышечных клеток, в миокард входят P-клетки, способные передавать нервный импульс. Степень развития миокарда в отдельных областях зависит от объёма возложенных на него функций. К примеру, миокард в области предсердий куда тоньше желудочкового.
В этом же слое находится фиброзное кольцо, анатомически разделяющее предсердия и желудочки. Такая особенность позволяет камерам сокращаться поочерёдно, выталкивая кровь в строго определённом направлении.
3. Эпикард — поверхностный слой сердечной стенки. Серозная оболочка, образованная эпителиальной и соединительной тканью, является промежуточным звеном между органом и сердечной сумкой — перикардом. Тонкая прозрачная структура защищает сердце от повышенного трения и способствует взаимодействию мышечного слоя с прилегающими тканями.
Снаружи сердце окружено перикардом — слизистой оболочкой, которую иначе называют сердечной сумкой. Она состоит из двух листков — наружного, обращённого к диафрагме, и внутреннего, плотно прилегающего к сердцу. Между ними находится заполненная жидкостью полость, благодаря которой снижается трение во время сердечных сокращений.
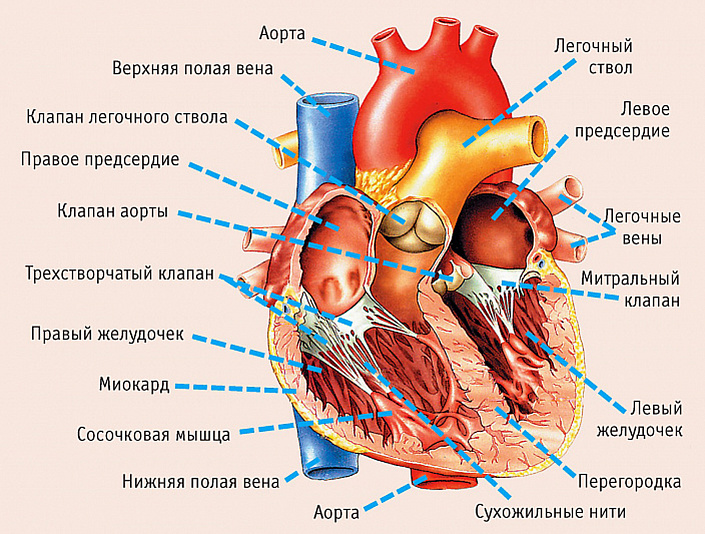
Камеры и клапаны
Полость сердца разделена на 4 отдела:
Правая и левая половины разделены плотной перегородкой, которая препятствует смешиванию двух видов крови и поддерживает односторонний кровоток. Правда, эта особенность имеет одно небольшое исключение: у детей, находящихся в утробе, в перегородке присутствует овальное окно, через которое кровь смешивается в полости сердца. В норме к рождению это отверстие зарастает и сердечно-сосудистая система функционирует, как и у взрослого. Неполное закрытие овального окна считается серьёзной патологией и требует оперативного вмешательства.
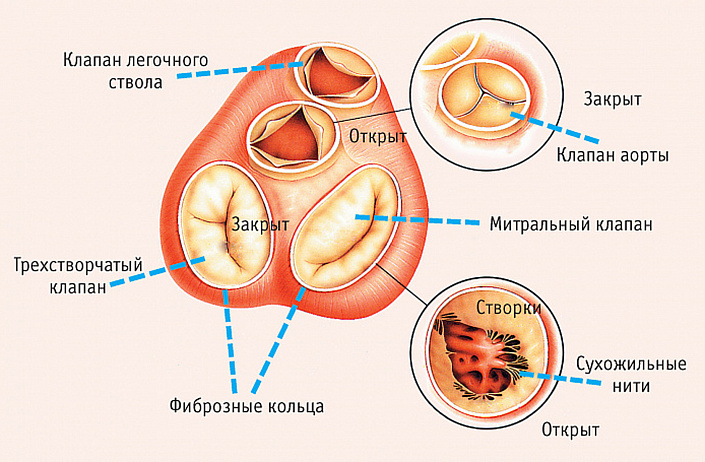
Между предсердиями и желудочками попарно расположены митральный и трёхстворчатый клапаны, которые удерживаются благодаря сухожильным нитям. Синхронное сокращение клапанов обеспечивает односторонний ток крови, препятствуя смешиванию артериального и венозного потока.
Приток крови обеспечивается благодаря венозной сети. Нижние полые вены и одна верхняя полая вена впадают в правое предсердие, а лёгочные, соответственно, в левое.
Анатомические особенности сердца человека
Поскольку от нормальной работы сердца напрямую зависит обеспечение остальных органов кислородом и питательными веществами, оно должно идеально подстраиваться под изменчивые условия окружающей среды, работая в различном диапазоне частот. Такая изменчивость возможна благодаря анатомическим и физиологическим особенностям сердечной мышцы:
Любой сбой в этой системе может привести к резкому и неконтролируемому изменению ЧСС, асинхронности сердечных сокращений вплоть до фибрилляции и летального исхода.
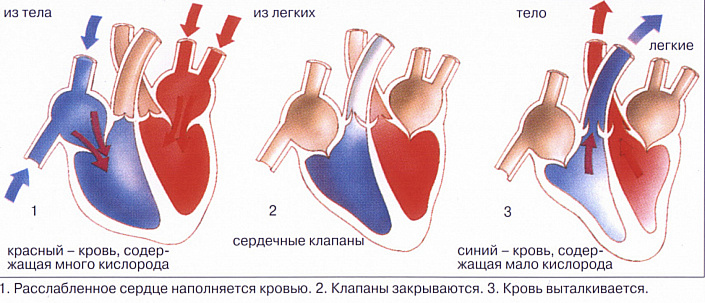
Фазы работы сердца
Чтобы непрерывно продвигать кровь по сосудам, сердце должно сокращаться. Исходя из стадии сокращения, выделяют 3 фазы сердечного цикла:
Каждое сердечное сокращение длится примерно одну секунду, но при активной физической работе или во время стресса скорость импульсов увеличивается за счёт сокращения длительности диастолы. Во время полноценного отдыха, сна или медитации сердечные сокращения, наоборот, замедляются, диастола становится длиннее, поэтому организм активнее очищается от метаболитов.
Анатомия коронарной системы
Чтобы полноценно выполнять возложенные функции, сердце должно не только перекачивать кровь по всему организму, но и само получать питательные вещества из кровеносного русла. Аортальная система, несущая кровь к мышечным волокнам сердца, называется коронарной и включает две артерии — левую и правую. Обе они отходят от аорты и, продвигаясь в противоположном направлении, насыщают клетки сердца полезными веществами и кислородом, содержащимся в крови.
Проводящая система сердечной мышцы
Непрерывное сокращение сердца достигается за счёт его автономной работы. Электрический импульс, запускающий процесс сокращения мышечных волокон, генерируется в синусовом узле правого предсердия с периодичностью 50–80 толчков в минуту. По нервным волокнам атрио-вентрикулярного узла он передаётся к межжелудочковой перегородке, далее — по крупным пучкам (ножкам Гиса) к стенкам желудочков, а затем переходит на более мелкие нервные волокна Пуркинье. Благодаря этому сердечная мышца может поступательно сокращаться, выталкивая кровь из внутренней полости в сосудистое русло.
Образ жизни и здоровье сердца
От полноценной работы сердца напрямую зависит состояние всего организма, поэтому целью любого здравомыслящего человека является поддержание здоровья сердечно-сосудистой системы. Чтобы не столкнуться с сердечными патологиями, следует постараться исключить или хотя бы свести к минимуму провоцирующие факторы:
Зная чуть больше об анатомии сердца человека, постарайтесь сделать над собой усилие, отказавшись от разрушительных привычек. Измените свою жизнь к лучшему, и тогда ваше сердце будет работать, как часы.