Как можно повысить скорость диализа
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
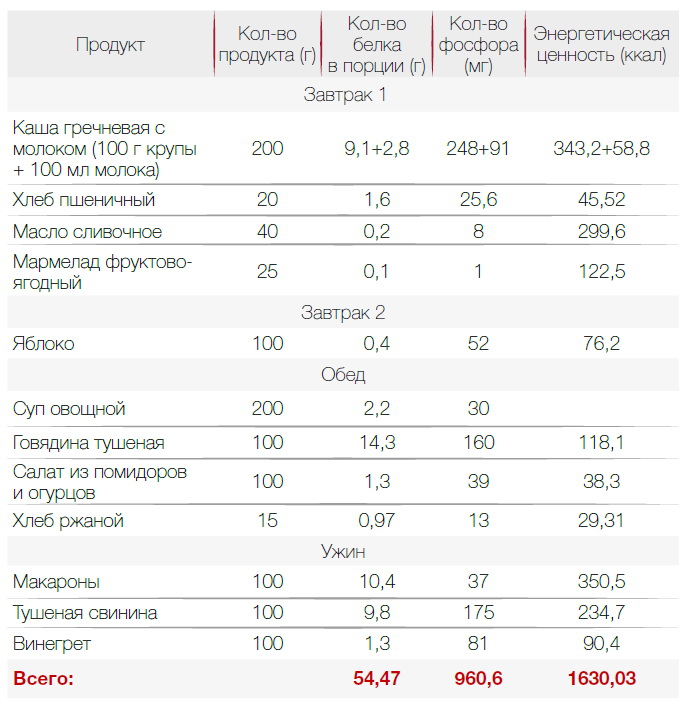
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
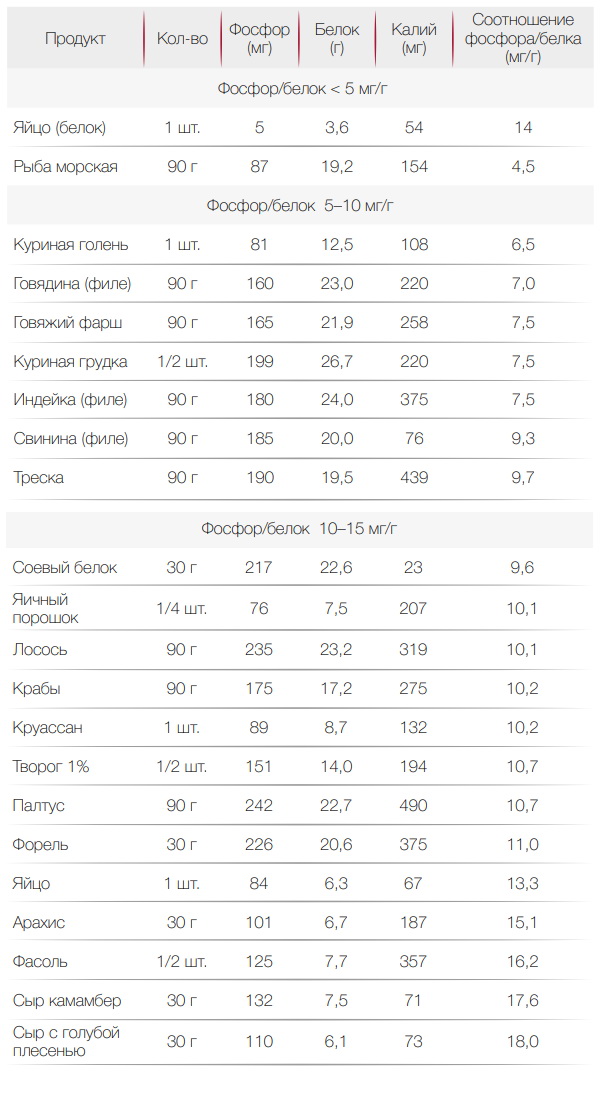
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Влияние длительности программного гемодиализа на параметры центральной и периферической гемодинамики у пациентов с терминальной почечной недостаточностью
Изучить влияние длительности терапии программным гемодиализом (ГД) на параметры периферической и центральной гемодинамики в течение 44-часового междиализного интервала.
Материалы и методы
У 68 пациентов с терминальной почечной недостаточностью (ТПН), получающих заместительную почечную терапию программным ГД, выполнено 44-часовое параллельное амбулаторное мониторирование АД в плечевой артерии и аорте в междиализный период при помощи валидированного осциллометрического прибора BPLab Vasotens. Результаты оценивали в зависимости от длительности программного ГД: 3-48 мес, 49-84 мес и более 84 мес.
При увеличении длительности заместительной почечной терапии выявлено увеличение 44-часового периферического систолического АД (140 [123;142]; 146 [133;160], 150 [138;161] мм рт. ст. в трех группах, соответственно; p 84 мес: периферического систолического АД – со 145 [133;157] до 156 [143;169] мм рт. ст. (p Заключение
У пациентов с ТПН по мере увеличения длительности лечения ГД наблюдается возрастание периферического и центрального систолического АД (за 44 ч, в 1-й и 2-й междиализные дни) и центрального диастолического АД. Наибольшее увеличение среднесуточных значений систолического и диастолического АД с первых до вторых суток междиализного периода наблюдалось у пациентов с длительностью лечения ГД более 84 мес.
Артериальная гипертония (АГ) у пациентов с терминальной почечной недостаточностью (ТПН) встречается часто и плохо контролируется. Диагностика и лечение АГ в этой популяции по-прежнему представляют собой сложную проблему. АД у пациентов с ТПН обычно измеряют в перидиализном периоде, т.е. до или после проведения диализа. Однако точность и воспроизводимость полученных результатов часто подвергается сомнению. Основным методом диагностики АГ у пациентов с ТПН на гемодиализе является 44-часовое суточное мониторирование АД (СМАД) в междиализном периоде 2.
На фоне значительных сдвигов в электролитном статусе и внутрисосудистом объеме (резкое уменьшение объема циркулирующей крови [ОЦК] сразу после процедуры гемодиализа и последующее прогрессивное увеличение ОЦК в междиализном периоде) наблюдается сложное поведение АД в течение суток, в периоды день/ночь или междиализные дни 1 и 2. Перегрузка объемом связана с развитием резистентной АГ. На регуляцию АД у пациентов c ТПН влияют также изменения сердечного выброса, увеличение артериальной жесткости, целевая постдиализная сухая масса тела, нагрузка натрием, состав раствора для проведения диализа, применение стимуляторов эритропоэза, режим антигипертензивной терапии. Исследования у пациентов с ТПН показали, что накопление жидкости в междиализном периоде влияет на вариабельность АД. При этом отмечается переход от ежедневного цикла вариабельности АД к циклам по 2-3 дня в зависимости от сеанса гемодиализа (ГД) [6,7].
В ряде исследований было продемонстрировано повышение артериальной жесткости пропорционально длительности терапии программным ГД, однако влияние длительности лечения программным ГД на параметры АД в междиализном периоде не изучалось. Не изучены также параметры центрального АД при амбулаторном мониторировании.
Целью исследования было изучение параметров периферической и центральной гемодинамики в междиализном периоде у пациентов с ТПН (в течение 44 ч) в зависимости от длительности лечения программным ГД.
Материал и методы
Исследование проводилось в отделении программного ГД городской клинической больницы г. Москвы, а протокол его был одобрен локальным этическим комитетом. Каждый пациент подписал информированное согласие на участие в исследовании. В исследование включали взрослых пациентов с ТПН, получающих терапию программным ГД. Критериями исключения были длительность терапии программным ГД менее 3 мес и постоянная форма фибрилляции предсердий. Индекс eKt/V составлял не менее 1,2 [8].
Клиническое измерение АД проводилось непосредственно перед началом сеанса программного ГД и в течение 10-20 мин после его окончания с использованием валидированного осциллометрического прибора (UA 787, AND, Япония), манжетку которого выбирали индивидуально для каждого пациента с учетом окружности плеча и надевали на свободную от артериовенозной фистулы руку. АД измеряли в положении сидя после не менее 10-минутного отдыха, а частоту сердечных сокращений (ЧСС) – при аускультации сердца в течение 1 мин после измерения АД.
Для суточного мониторирования АД (СМАД) на плечевой артерии и аорте использовали систему BPLab Vasotens (ООО «Петр Телегин», Нижний Новгород), которая соответствует международным стандартам точности и валидирована для СМАД на плечевой артерии. Манжету подбирали для каждого пациента индивидуально с учетом окружности плеча и накладывали на голое плечо таким образом, чтобы нижний край был выше локтевой ямки на 2 см. Манжету устанавливали на свободную от артериовенозной фистулы руку непосредственно после окончания сеанса ГД. Мониторирование продолжали непрерывно в течение всего междиализного периода (44 ч) с удовлетворительной переносимостью в дневные и ночные часы в амбулаторных условиях при обычном режиме труда и отдыха. Анализ результатов проводился при наличии не менее 85% успешных измерений. АД измеряли с интервалами 15 мин в период предполагаемого бодрствования (07:00 – 23:00) и 30 мин в период предполагаемого сна (23:01 – 06:59). При расшифровке параметров время сна и бодрствования корригировали индивидуально в соответствии с дневником пациента. Оценивали следующие показатели: среднее систолическое АД в течение суток (САД), в дневные (САДд) и ночные (САДн) часы; среднее диастолическое АД в течение суток (ДАД), в дневные (ДАДд) и ночные (ДАДн) часы; среднее пульсовое АД (ПАД) в течение суток, в дневное (ПАДд) и ночное (ПАДн) время в плечевой артерии и аорте (центральное АД – цАД). Данные параметры оценивали за весь период наблюдения в течение 44 ч и отдельно для 1-го и 2-го междиализных дней.
Результаты анализировали с использованием пакета программ Statistica 10,0. Результаты считали статистически значимыми при значениях р
Результаты
В исследование были включены 68 взрослых пациентов с ТПН, получающих терапию программным ГД (табл. 1). Курил 1 пациент. АГ была диагностирована у всех включенных в исследование пациентов. ТПН в исходе первичной патологии почки развилась у 68% пациентов, АГ и сахарного диабета – у 32%. Основ ными первичными почечными заболеваниями были гломерулонефрит (n=16; 23,5%), поликистоз почек (n=7; 10%), хронический пиелонефрит (n=6; 8.8%), подагра (n=4; 5,8%), мочекаменная болезнь (n=4; 5,8%); системные васкулиты (n=3; 4,4%); врожденная аномалия мочевыводящей системы (n=2; 2,9%). Регулярную антигипертензивную терапию получали 57 (83,8%) больных. У 14 (24,6%) пациентов проводилась монотерапия, а у 26 (45,6%), 12 (21,1%) и 5 (8,8%) – комбинированная терапия двумя, тремя и четырьмя антигипертензивными препаратами, соответственно (табл. 1). Значения систолического, диастолического и пульсового АД, измеренного до и после сеанса программного ГД, в общей группе пациентов достоверно не отличались (табл. 2).
| Показатель | Значение |
| Примечание: данные представлены как медианы (интерквартильный интервал), если не указано иное | |
| Мужчины, n (%) | 31(45) |
| Возраст, годы | 58,3 [54,6; 61,6] |
| Индекс массы тела, кг/м2 | 26,8 [25,3; 28,3] |
| Сухая масса тела, кг | 75,3 [70,9; 79,7] |
| Сопутств./перенесенные заболевания, n (%) | |
| Сахарный диабет | 14 (21) |
| Инфаркт миокарда | 7 (10) |
| Инсульт | 5 (7) |
| Стенокардия | 18 (27) |
| Терапия, n (%) | |
| Ингибиторы АПФ | 25 (37) |
| Блокаторы рецепторов ангиотензина II | 4 (6) |
| Антагонисты кальция | 36 (53) |
| Бета-адреноблокаторы | 41 (60) |
| Антагонисты I1-имидазолиновых рецепторов | 11 (16) |
| Дезагреганты | 31 (46) |
| Нитраты | 9 (13) |
| Статины | 17 (25) |
| Пероральные сахароснижающие препараты | 6 (9) |
| Инсулин | 6(9) |
| Эритропоэтин | 67 (99) |
| Препараты железа | 56 (82) |
| Антипаратиреоидные препараты | 61 (90) |
| Параметр | До сеанса ГД | После сеанса ГД |
| Примечание: * р | ||
| САД, мм рт. ст. | 149 [141; 156] | 148 [141; 156] |
| ДАД, мм рт. ст. | 87 [82; 91] | 89 [84; 93] |
| ПАД, мм рт. ст. | 53 [45; 60 | 51 [44; 58] |
| ЧСС в минуту | 73 [69; 76] | 77 [74; 81]* |
Первоначально для изучения влияния длительности программного ГД пациенты были разделены на группы по квартилям. Учитывая отсутствие различий характеристик пациентов с длительностью заместительной почечной терапии 3-21 мес и 22-48 мес, эти две группы были объединены в одну. В последующем анализ проводили в трех группах: 1-я – длительность заместительной почечной терапии 3-48 мес (n=37, 54%), 2-я – 49-84 мес (n=16, 24%) и 3-я – более 84 мес (n=15, 21%) (табл. 3). Третья группа была представлена, в основном, женщинами; пациенты этой группы были старше и имели более высокий индекс массы тела.
| 1-я группа (n=37) | 2-я группа (n=16) | 3-я группа (n=15) | |
| Примечания: *р | |||
| Мужчины, n (%) | 22 (59) | 7 (44) | 2 (13) |
| Возраст, годы | 54,3 | 64,6 | 61,2 |
| [48,7; 59,9] | [57,7; 71,5]* | [56,7; 65,7]*# | |
| Сухая масса тела, кг | 74,2 | 79,2 | 73,7 |
| [67,8; 80,7] | [70,4; 88,1]* | [64,2; 83,1]# | |
| Индекс массы тела, | 25,9 | 27,9 | 28,2 |
| кг/м 2 | [24,4; 27,1] | [26,7; 29,4] | [25,3; 30,1]* |
Увеличение длительности заместительной почечной терапии ассоциировалось с повышением периферического 44-часового САД, а также САДд и САДн (при отсутствии достоверных различий между 2-й и 3-й группами) (табл. 4). Подобные закономерности наблюдались и для центрального САД, которое возрастало с увеличением длительности терапии ГД.
| 1-я группа (n=37) | 2-я группа (n=16) | 3-я группа (n=15) | |
| Примечания: *р | |||
| САД | 140 [123; 142] | 146 [133; 160]* | 150 [138; 161]*# |
| САДд | 138 [132; 149] | 146 [131; 162]* | 148 [137; 160]* |
| САДн | 134 [128; 147] | 142 [125; 158]* | 140 [127; 153] |
| ДАД | 80 [70; 79] | 79 [70; 88] | 82 [76; 89] |
| ДАДд | 81 [76; 86] | 82 [70; 94] | 84 [78; 89] |
| ДАДн | 77 [72; 82] | 78 [67; 89] | 78 [71; 84] |
| ПАД | 59 [53; 66] | 68 [59; 76]* | 67 [56; 78]* |
| ПАДд | 56 [50; 64] | 68 [59; 77]* | 67 [57; 78]* |
| ПАДн | 55 [49; 65] | 65 [58; 71]* | 67 [55; 78]* |
| цСАД | 123 [114; 131] | 132 [119; 146]* | 139 [128; 149]* |
| цСАДд | 123 [114; 132] | 133 [119; 147] | 139 [129; 150]*# |
| цСАДн | 122 [112; 132] | 130 [116; 144]* | 133 [120; 145]* |
| цДАД | 77 [72; 81] | 82 [71; 93]* | 87 [81; 92]*# |
| цДАДд | 77 [73; 82] | 83 [72; 95]* | 87 [81; 93]*# |
| цДАДн | 74 [69; 79] | 79 [69; 89]* | 81 [75; 88]* |
| цПАД | 46 [39; 54] | 50 [41; 59]* | 52 [42; 62]* |
| цПАДд | 46 [38; 53] | 50 [41; 59]* | 52 [42; 63]* |
| цПАДн | 48 [40; 56] | 51 [41; 62]* | 52 [42; 61]* |
В 1-й междиализный день значения периферического и центрального САД, САДд, САДн были выше у пациентов с длительностью заместительной почечной терапии более 48 мес. При этом они достоверно не отличались у больных, получавших лечение ГД в течение 49-84 мес и более 84 мес (табл. 5). Во 2-й междиализный день различия между группами по уровням САД, САДд и САДн в зависимости от длительности ГД сохранялись, а различия между 2-й и 3-й группами достигли статистической значимости (табл. 6).
| 1-я группа (n=37) | 2-я группа (n=16) | 3-я группа (n=15) | |
| Примечания: *р | |||
| САД | 138 [129; 147] | 148 [133; 160]* | 145 [133; 157]* |
| САДд | 137 [127; 146] | 148 [131; 162]* | 148 [136; 160]* |
| САДн | 134 [122; 146] | 142 [125;158]* | 141 [126; 157]* |
| ДАД | 80 [75; 85] | 80 [70; 88] | 82 [76; 88] |
| ДАДд | 82 [76; 87] | 81 [70; 94] | 83 [76; 90] |
| ДАДн | 77 [71; 83] | 77 [67; 89] | 77 [70; 84] |
| ПАД | 58 [51; 65] | 68 [59; 76]* | 64 [53; 74]*# |
| ПАДд | 55 [48; 62] | 68 [59; 77]* | 64 [53; 75]* |
| ПАДн | 56 [46; 66] | 65 [58; 71]* | 64 [52; 76]* |
| цСАД | 123 [113; 133] | 134 [117; 151]* | 136 [124; 147]* |
| цСАДд | 123 [113; 132] | 135 [119; 151]* | 136 [125; 148]* |
| цСАДн | 123 [112; 134] | 132 [112; 153]* | 132 [119; 146]* |
| цДАД | 77 [72; 83] | 84 [70; 97]* | 85 [79; 91]* |
| цДАДд | 79 [74; 84] | 86 [73; 100]* | 86 [79; 92] |
| цДАДн | 75 [68; 81] | 81 [66; 97]* | 82 [74; 90]* |
| цПАД | 45 [38; 53] | 50 [40; 61]* | 51 [40; 61]* |
| цПАДд | 44 [37; 52] | 49 [39; 60]* | 51 [40; 61]* |
| цПАДн | 49 [40; 57] | 51 [38; 64] | 51 [41; 60] |
| 1-я группа (n=37) | 2-я группа (n=16) | 3-я группа (n=15) | |
| Примечания: *р | |||
| САД | 142 [133; 151] | 149 [134; 164]* | 156 [143; 169]*# |
| САДд | 139 [130; 147] | 149 [135; 164]* | 157 [145; 170]*# |
| САДн | 134 [123; 144] | 142 [119; 165]* | 149 [116; 182]*# |
| ДАД | 81 [76; 86] | 80 [71; 90] | 85 [79; 92]*# |
| ДАДд | 81 [76; 86] | 81 [71; 90] | 86 [79; 93] |
| ДАДн | 78 [74; 83] | 78 [63; 94] | 82 [64; 100] |
| ПАД | 61 [54; 69] | 69 [59; 79]* | 71 [59; 84]*# |
| ПАДд | 66 [49; 63] | 69 [59; 79] | 71 [59; 823 |
| ПАДн | 55 [47; 64] | 64 [50; 78] | 67 [45; 90] |
| цСАД | 129 [119; 140] | 135 [121; 149]* | 143 [131; 156]*# |
| цСАДд | 129 [119; 139] | 135 [119; 151]* | 143 [130; 156]*# |
| цСАДн | 129 [117; 142] | 132 [117; 147] | 152 [128; 176]*# |
| цДАД | 80 [74; 86] | 83 [72; 95] | 88 [83; 94]*# |
| цДАДд | 80 [74; 87] | 85 [72; 98]* | 88 [83; 94]* |
| цДАДн | 79 [72; 86] | 83 [69; 97] | 94 [73; 115]*# |
| цПАД | 49 [41; 57] | 52 [42; 61] | 55 [43; 67]*# |
| цПАДд | 49 [41; 57] | 51 [40; 61] | 55 [42; 67]* |
| цПАДн | 50 [41; 59] | 49 [40; 59] | 59 [33; 85]*# |
Значения периферического ДАД, ДАДд и ДАДн при мониторировании за 44 ч и в каждый из междиализных дней в зависимости от длительности ГД не отличались, за исключением более высокого ДАД у пациентов с длительностью ГД более 84 мес во 2-й междиализный день. Напротив, при анализе центрального ДАД (за 44 ч, в 1-й и 2-й междиализный дни) выявлено его нарастание по мере увеличения длительности терапии ГД.
Пациенты с длительностью заместительной почечной терапии 3-48 мес характеризовались наименьшими значениями периферического и центрального ПАД, ПАДд и ПАДн за 44 ч и в каждый из междиализных дней.
| День 1 | День 2 | |
| Примечание: *р | ||
| САД | 145[133; 157] | 156 [143; 169]* |
| САДд | 148 [136; 160] | 157 [145; 170]* |
| САДн | 141 [126; 157] | 149 [116; 182]* |
| ДАД | 82 [76; 88] | 85 [79; 92] |
| ДАДд | 83 [76; 90] | 86 [79; 93] |
| ДАДн | 77 [70; 84] | 82 [64; 100] |
| ПАД | 64 [53; 74] | 71 [59; 84]* |
| ПАДд | 64 [53; 75] | 71 [59; 82]* |
| ПАДн | 64 [52; 76] | 67 [45; 90] |
| цСАД | 136 [124; 147] | 143 [131; 156]* |
| цСАДд | 136 [125; 148] | 143 [130; 156]* |
| цСАДн | 132 [119; 146] | 152 [128; 176]* |
| цДАД | 85 [79; 91] | 88 [83; 94] |
| цДАДд | 86 [79; 92] | 88 [83; 94] |
| цДАДн | 82 [74; 90] | 94 [73; 115]* |
| цПАД | 51 [40; 61] | 55 [43; 67]* |
| цПАДд | 51 [40; 61] | 55 [42; 67]* |
| цПАДн | 51 [41; 60] | 59 [33; 85]* |
Мы сопоставили параметры гемодинамики в 1-й и 2-й междиализный день у пациентов каждой группы. У пациентов с длительностью заместительной почечной терапии 3-48 мес значения САД во 2-й междиализный день были выше, чем в 1-й (142 [133; 151] и 138 [129; 147] мм рт. ст., p
Обсуждение
С учетом высокого сердечно-сосудистого риска и сердечно-сосудистой смертности у пациентов, получающих лечение программным ГД, в настоящее время активно обсуждается роль не только доказанных для данной популяции «уремических» факторов риска, но и таких факторов, как возраст, пол, генез ТПН, регулярность проводимых сеансов ГД и соблюдение диеты. В литературе имеются данные о повышении уровня АД пропорционально времени от окончания сеанса ГД (в среднем на 4 мм рт. ст. каждые 10 ч) [13], однако факторы, определяющие подобную динамику АД, не определены. Обсуждается роль перегрузки объемом и электролитных нарушений как одного из важных факторов патогенеза АГ у пациентов ТПН. Тем не менее, отношения между увеличением массы тела между двумя процедурами гемодиализа и АГ противоречивы. В некоторых исследованиях установлено, что увеличение внутрисосудистого объема влияет на АД в междиализные промежутки времени, в то время как другие исследования не выявили этой связи.
Проведение 44-часового СМАД позволяет получить более точную и подробную информацию о контроле АГ и влиянии АД на сердечно-сосудистую смертность по сравнению с клиническим АД [9,10]. Целью настоящего исследования было изучение влияния длительности терапии программным ГД на динамику АД за весь 44часовой междиализный период и раздельно в 1-й и 2-й междиализные дни. Используя СМАД, R. Aragwal [14] отметил, что АД снижалось после процедуры гемодиализа в течение первой ночи, в то время как утром следующего дня оно достигало додиализного уровня и не снижалось в течение второй ночи. М. Altay и соавт. также выявили достоверное снижение АД после сеанса гемодиализа, которое было максимально выраженным через 16 ч после процедуры, с последующим повышением на 2-й день и возвратом к исходным значениям через 44 ч после процедуры [15].
Мы наблюдали достоверно более высокие значения САД во 2-й междиализный день у пациентов с длительностью заместительной почечной терапии 3-18 мес. Наибольшее увеличение среднесуточных значений САД и ДАД с первых до вторых суток междиализного периода наблюдалось у пациентов с длительностью лечения ГД более 84 мес.
В нашем исследовании выявлены взаимосвязи уровней центрального АД с длительностью терапии программным ГД. По мере увеличения длительности заместительной почечной терапии наблюдается возрастание центрального САД (за 44 час, в 1-й и 2-й междиализные дни) и центрального ДАД. Наибольшее увеличение среднесуточных значений САД и ДАД с первых до вторых суток междиализного периода наблюдалось у пациентов с длительностью лечения ГД более 84 мес.
Таким образом, СМАД может служить инструментом оценки суточной вариабельности АД у пациентов с ТПН на ГД, а измерение центрального АД может помочь в определении показателей жесткости стенки аорты [25] и, соответственно, общего сердечно-сосудистого риска, который повышается по мере увеличения длительности заместительной почечной терапии у данной категории пациентов.