инородное тело уха код по мкб 10 у взрослых
Инородное тело в ухе
Содержание
Определение и общие сведения [ править ]
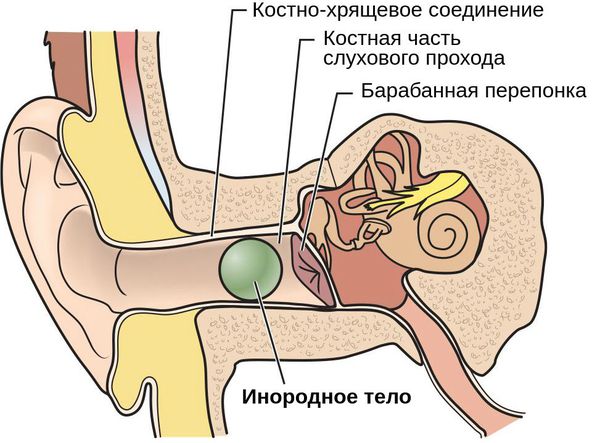
Инородное тело в ухе
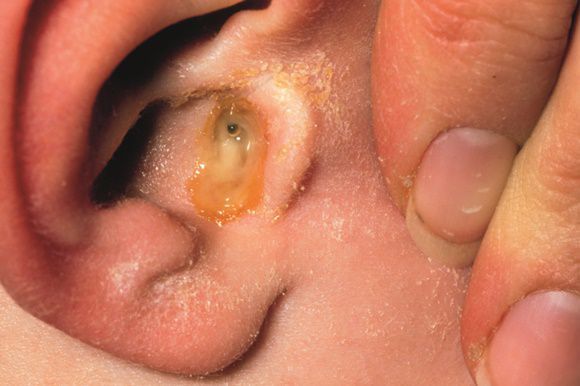
Инородными телами наружного слухового прохода могут быть как различные предметы (косточки, семена, мелкие шарики, бусинки, листочки, батарейки, части гигиенических палочек и т.д.), так и насекомые (мухи, тараканы, жучки).
Инородные тела наружного слухового прохода наблюдают часто, особенно у детей.
Этиология и патогенез [ править ]
Инородные тела могут длительное время никак не проявлять себя, и лишь наслаивающиеся на них сера и эпидермальные массы в конце концов приводят к обтурации слухового прохода и появлению неприятных ощущений (заложенность уха, шум, распирание и т.п.). Исключение составляют попавшие в наружный слуховой проход живые инородные тела (тараканы, клопы, мухи и другие насекомые), вызывающие тягостные ощущения при их движении. Однако вливание в ухо теплых масляных или спиртовых капель быстро приводит к гибели насекомого и прекращению неприятных для больного ощущений.
Клинические проявления [ править ]
Наличие того или иного постороннего предмета в наружном слуховом проходе.
Инородное тело в ухе: Диагностика [ править ]
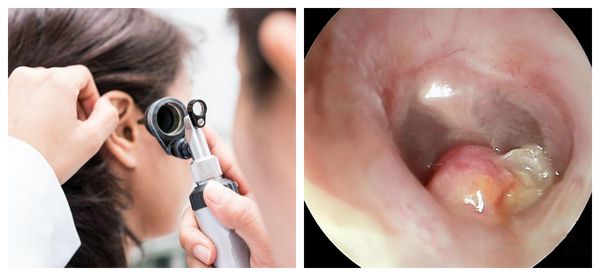
Для определения инородного тела в наружном слуховом проходе проводят отоскопию.
Дифференциальный диагноз [ править ]
Инородное тело в ухе: Лечение [ править ]
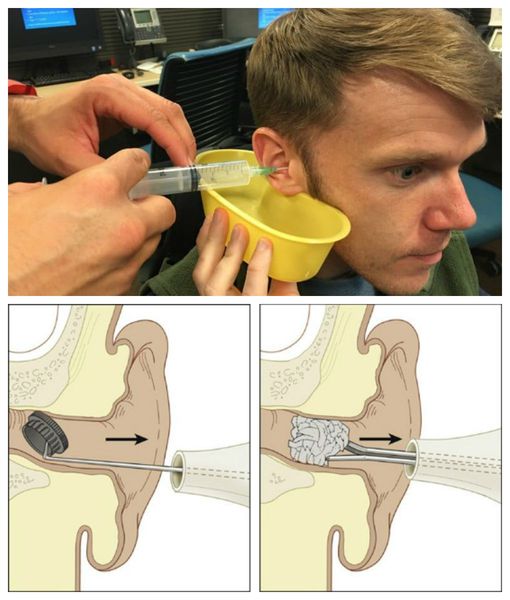
Если инородное тело не склонно разбухать, то его удаляют при промывании уха, направляя струю в щель между инородным телом и стенкой слухового прохода. Если инородное тело способно разбухать и пролежало несколько дней, целесообразно предварительно закапывать спиртовые капли в наружный слуховой проход в течение 2-3 дней. Инородные тела растительного происхождения сморщиваются и при последующем промывании легче выталкиваются. Живые инородные тела предварительно уничтожают закапыванием масляных или спиртовых капель, а затем вымывают.
При отсутствии воспаления и признаков раздражения стенок наружного слухового прохода, при достаточном обзоре можно удалить инородное тело с помощью инструментов (зонд с загнутым концом, аттиковый зонд Воячека, кюретка). Крючок заводят за инородное тело параллельно стенке наружного слухового прохода, затем разворачивают на 90° и вытягивают инородное тело наружу.
После удаления инородного тела слуховой проход тампонируют (повидон-йод, гиоксизон).
При вклинении инородного тела в барабанную полость удаление выполняют под наркозом, частично удаляя переднюю или заднюю стенки наружного слухового прохода.
Профилактика [ править ]
Наблюдение за детьми (не оставлять без присмотра мелкие предметы), разъяснительные беседы с родителями.
Инородные тела наружного слухового прохода. Причины. Симптомы. Диагностика. Лечение
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Инородными телами наружного слухового прохода могут быть как различные предметы (косточки, семена, мелкие шарики, бусинки, листочки, батарейки, части гигиенических палочек и т.д.), так и насекомые (мухи, тараканы, жучки).
Т16 Инородное тело в ухе.
Эпидемиология инородных тел наружного слухового прохода
Инородные тела наружного слухового прохода наблюдают часто, особенно у детей.
Профилактика инородных тел наружного слухового прохода
Наблюдение за детьми (не оставлять без присмотра мелкие предметы), разъяснительные беседы с родителями.
Симптомы инородных тел наружного слухового прохода
Наличие того или иного постороннего предмета в наружном слуховом проходе.
Диагностика инородных тел наружного слухового прохода
Для определения инородного тела в наружном слуховом проходе проводят отоскопию.
Лечение инородных тел наружного слухового прохода
Если инородное тело не склонно разбухать, то его удаляют при промывании уха, направляя струю в щель между инородным телом и стенкой слухового прохода. Если инородное тело способно разбухать и пролежало несколько дней, целесообразно предварительно закапывать спиртовые капли в наружный слуховой проход в течение 2-3 дней. Инородные тела растительного происхождения сморщиваются и при последующем промывании легче выталкиваются. Живые инородные тела предварительно уничтожают закапыванием масляных или спиртовых капель, а затем вымывают.
При отсутствии воспаления и признаков раздражения стенок наружного слухового прохода, при достаточном обзоре можно удалить инородное тело с помощью инструментов (зонд с загнутым концом, аттиковый зонд Воячека, кюретка). Крючок заводят за инородное тело параллельно стенке наружного слухового прохода, затем разворачивают на 90° и вытягивают инородное тело наружу.
После удаления инородного тела слуховой проход тампонируют (повидон-йод, гиоксизон).
Хирургическое лечение. При вклинении инородного тела в барабанную полость удаление выполняют под наркозом, частично удаляя переднюю или заднюю стенки наружного слухового прохода.

Что такое инородное тело уха? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сысоевой Александры Николаевны, ЛОРа со стажем в 7 лет.
Определение болезни. Причины заболевания
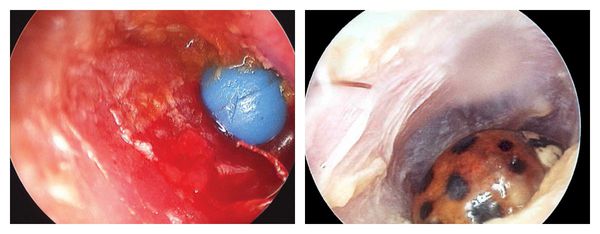
Инородные тела, попавшие в наружный слуховой проход, могут быть живыми и неживыми. К неживым относят строительную стружку, ворсинки одежды, камешки, песок, семена растений и предметы быта: пуговицы, бусины, микронаушники, детали слуховых аппаратов, батарейки, мелкие игрушки, детали конструктора, беруши, кусочки бумаги, пенопласта или ваты. К живым чужеродным предметам относят различных насекомых: мотыльков, мошек, комаров, тараканов, червей, жуков, мух, клещей и др.
Если насекомые попадают в слуховой проход случайно, например во время сна или лежания на траве, то неживые инородные тела могут вводить преднамеренно, например микронаушники, слуховые аппараты или беруши. Некоторые предметы попадают в ухо во время игры, другие — при лечении боли в ухе народными средствами, например листьями герани. Когда эти предметы проникают вглубь слухового прохода, самостоятельно достать их уже невозможно. В таких случаях приходится обращаться за помощью к врачу-оториноларингологу.
Иногда инородные предметы обнаруживаются случайно при профилактическом осмотре или при обращении к оториноларингологу совсем по другой причине. Например, из-за частого использования ватных палочек для чистки слуховых проходов в ухе может остаться кусочек ваты, который не приведёт к появлению каких-либо симптомов.
Симптомы инородного тела уха
Самыми частыми симптомами являются нарушение слуха, чувство заложенности и шум в ухе, который приводит как к небольшому дискомфорту, так и к сильному болевому синдрому. Помимо прочего, в ухе с инородным предметом усиливается восприятие собственного голоса.
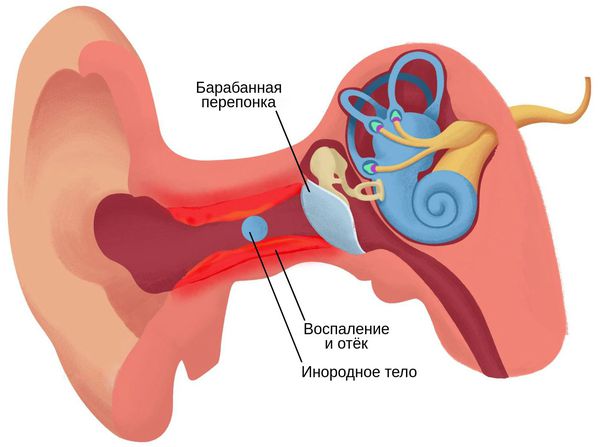
При попадании в наружный слуховой проход неживые инородные тела могут долгое время никак себя не проявлять. Только после наслаивания на них серы и отмерших частичек кожи чужеродные предметы могут закупорить слуховой проход и привести к появлению неприятных симптомов — заложенности уха, шуму, чувству распирания и др. [6]
Патогенез инородного тела уха
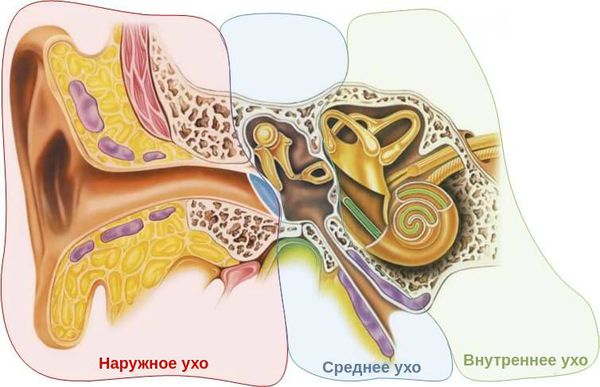
Наружный слуховой проход состоит из двух частей: хрящевой и костной. Самый узкий участок прохода — перешеек — находится на стыке хрящевой и костной части.
Кожа, выстилающая хрящевую часть наружного слухового канала, содержит волосяные луковицы, сальные и серные железы, которые вырабатывают ушную серу. Эти структуры защищают слуховой проход от проникновения бактерий, пыли и грязи.
Классификация и стадии развития инородного тела уха
Инородные тела наружного слухового канала подразделяют не только на живые и неживые, но и на экзо- и эндогенные.
Экзогенные инородные предметы попадают в ухо из внешней среды. К ним относят бусины, семечки, горошины и т. п. Чаще их обнаруживают у детей 1,5-3 лет.
Так, в наружном слуховом проходе могут паразитировать клещи различных видов. Это редкое заболевание называют ушным акариазом, или отоакариазом. Оно было выявлено в странах Южной Африки, Южной Америки, Восточной и Южной Азии, а также Среднего Востока.
Чаще в ушах обнаруживают иксодовых клещей, которых можно встретить в лесу, парке, на даче и в других озеленённых местах. Это временные паразиты, они не могут размножаться и долго оставаться в ушах. Находясь в слуховом проходе, они вызывают боль и зуд.
Осложнения инородного тела уха
Инородное тело с острыми выступами может ранить кожу слухового прохода. Рана и воспаление способствуют не только проникновению инфекции, но и врастанию инородного тела в ткани слухового прохода. Чтобы удалить такой предмет, потребуется операция.
Диагностика инородного тела уха
Постановка диагноза основывается на сборе анамнеза (истории болезни) и жалобах пациента на дискомфорт в ухе и возможное попадание чужеродного предмета.
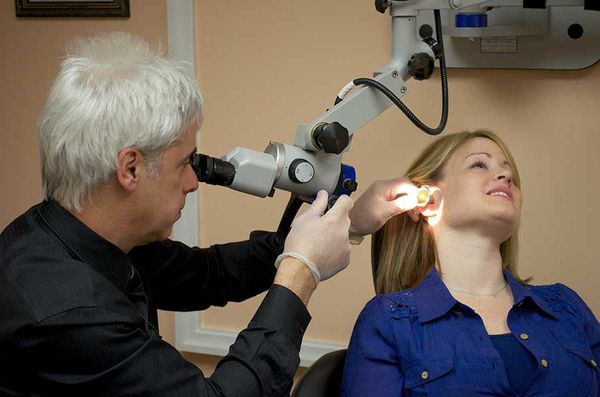
Во время отоскопии используются различные ушные воронки или отоскоп. Для лучшей визуализации перед воронкой врач устанавливает линзу.
Также можно воспользоваться специальным микроскопом. Он обеспечивает хороший обзор и освобождает обе руки врача, что помогает в извлечении инородного тела и предотвращает риск травматизации наружного слухового прохода. Такой прибор в основном используют врачи в городских больницах.
Лучевая диагностика проводится в том случае, если инородный предмет повредил барабанную перепонку и проник в полость среднего уха. Для визуализации инородного тела выполняется компьютерная томография височных костей. На полученных снимках хорошо виден инородный предмет, где он находится и какие структуры повреждены, если речь идёт о крупном инородном теле.
Бактериологическое исследование может потребоваться только в тех случаях, когда идёт длительный воспалительный процесс, не поддающийся лечению стандартными антибактериальными препаратами.
Лечение инородного тела уха
Как именно будет проводится удаление, решает врач исходя из свойств и характера предмета. Поэтому перед извлечением инородного тела важно установить, что это за предмет, какого размера, может ли он набухать.
Существует несколько способов извлечения инородного тела из уха:
Для извлечения предмета из уха маленького ребёнка приходится прибегать к помощи ассистента. Он фиксирует голову пациента, чтобы не травмировать ткани наружного слухового прохода. Если из-за гиперактивности ребёнка не получается зафиксировать голову, удаление инородного тела проводится в ЛОР-стационаре под общей анестезией.
Медикаментозная терапия при раннем обращении за медицинской помощью и отсутствии воспаления не требуется. В случае присоединения воспалительного процесса назначают местные антибактериальные ушные капли, в редких случаях — системные антибиотики, как правило, курсом на семь дней. После антибиотикотерапии проводят контрольный осмотр.
Перфорация барабанной перепонки, возникшая при попадании инородного тела, как правило, зарастает самостоятельно в течение месяца, но только при соблюдении режима: нужно избегать попадания влаги в ухо. В редких случаях, если перфорация не заживает самостоятельно, требуется хирургическое вмешательство в виде мирингопластики — закрытия дефекта барабанной перепонки. Обычно для этого используется собственный материал, взятый из слухового прохода или ушной раковины.
Другой причиной кровотечения может стать полип среднего уха, который ошибочно приняли за инородное тело. Однако такое случается крайне редко.
Прогноз. Профилактика
В большинстве случаев прогноз благоприятный.
Меры профилактики:
Поверхностная травма головы
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Поверхностная травма головы – это повреждение волосистой части головы, без повреждений кожных покровов и отсутствие неврологической симптоматики.
Название протокола: Поверхностная травма головы.
Код протокола:
Код(ы) по МКБ – 10:
S00.0 Поверхностная травма волосистой части головы
S00.2 Поверхностные травмы века и окологлазничной области;
S00.3 Поверхностная травма носа;
S00.4 Поверхностная травма уха;
S00.5 Поверхностная травма губы и полости рта;
S00.7 Множественные поверхностные травмы головы;
S00.8 Поверхностная травма других частей головы;
S00.9 Поверхностная травма головы неуточненной локализации.
Дата разработки/пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: нейрохирурги, травматологи, челюстно-лицевые хирурги, хирурги, офтальмологи, оториноларингологи, врачи общей практики, терапевты.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий.
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
· рентгенография черепа в 2 проекциях [12] (УД – В).
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· общий анализ крови;
· рентгенография костей носа;
· рентгенография скуловых костей.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: нет.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования, непроведенные на амбулаторном уровне), при обращении в травматологический пункт
· рентгенография черепа в 2 проекциях[12] (УД – В).
Дополнительные диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования, непроведенные на амбулаторном уровне), при обращении в травматологический пункт:
· общий анализ крови;
· рентгенография костей носа;
· рентгенография скуловых костей.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи:
жалобы и анамнез[13] (УД – В):
· указание на факт получения травмы;
· наличие закрытых поверхностных повреждений мягких тканей головы [3];
· отсутствие клинических данных за ЧМТ.
физикальное обследование[13] (УД – В):
общий осмотр:
· оценка локализации и площади повреждения;
· оценка цвета гематомы;
пальпация:
· болезненность в области повреждения;
· наличие флюктуации;
· напряженность подкожной гематомы.
Диагностические критерии постановки диагноза:
Жалобы и анамнез[13] (УД – В):
· указание на факт получения травмы;
· наличие закрытых поверхностных повреждений мягких тканей головы [3].
· отсутствие клинических данных за ЧМТ.
Физикальное обследование[13] (УД – В):
общий осмотр:
· оценка локализации и площади повреждения;
· оценка цвета гематомы;
пальпация:
· болезненность в области повреждения;
· наличие флюктуации;
· напряженность подкожной гематомы.
Лабораторные исследования:
· общий анализ крови – без изменений или признаки анемии легкой степени, незначительный лейкоцитоз.
Инструментальные исследования:
· рентгенография черепа в 2 проекциях – отсутствие повреждений костей свода черепа[12] (УД – В).
Показания для консультации узких специалистов: нет.
Дифференциальный диагноз
Дифференциальный диагноз[13] (УД – В):
| ЧМТ | Травма со значимым механизмом, с расстройством сознания, общемозговой и очаговой симптоматикой, травматические изменения при рентгенографии костей черепа. |
Лечение
Цели лечения:
Снижение системных проявлений воспалительной реакции [6].
Тактика лечения:
· при подкожных гематомах – наложение тугой бинтовой повязки, локальная гипотермия в первые сутки;
· при наличии напряженной подкожной гематомы показано вскрытие гематомы под местным обезболиванием;
Немедикаментозное лечение:
Режим III – свободный;
Диета – стол №15.
Медикаментозное лечение:
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Препараты для местной анестезии с целью вскрытия гематомы:
· прокаин 0,5%, инфильтративно, однократно в дозе до 200мг,
или
· лидокаина гидрохлорид 2% раствор для инъекций, инфильтративно, однократно в дозе до 200мг,
Медикаментозное лечение, оказываемое на стационарном уровне при
Препараты для местной анестезии с целью вскрытия гематомы:
· прокаин 0,5% раствор для инъекций, инфильтративно, однократно в дозе до 200мг
или
· лидокаина гидрохлорид 2% раствор для инъекций, инфильтративно, однократно в дозе до 200мг.
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи: нет.
Другие виды лечения: нет.
Хирургическое вмешательство:
Хирургическое вмешательство, оказываемое в амбулаторных условиях:
Вскрытие гематомы с последующим дренированием.
Показания:
· напряженная подкожная гематома.
Хирургическое вмешательство, оказываемое в стационарных условиях:
нет.
Дальнейшее ведение: наблюдение и проведение лечебных мероприятий в амбулаторных условиях.
Индикаторы эффективности лечения: [6]
· стабилизация общего состояния;
· регресс внешних проявлений травмы.
Препараты (действующие вещества), применяющиеся при лечении
Госпитализация
Показания для госпитализации с указанием типа госпитализации:
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: нет.
Показания для обращения в травматологический пункт: наличие видимых повреждений мягких тканей головы.
Профилактика
Информация
Источники и литература
Информация
Список разработчиков протокола с указание квалификационных данных:
1. Ибраев Ермек Омиртаевич – врач – нейрохирург отделения политравмы;
ГКП на ПХВ «Городская больница №1» акимата г. Астана;
2.Эбель Сергей Васильевич – КГП на ПХВ «Усть-Каменогорская городская больница№1» врач – нейрохирург, заведующий отделением нейрохирургии.
3. Табаров Адлет Берикболович – клинический фармаколог, РГП на ПХВ «Больница медицинского центра Управление делами Президента Республики Казахстан», начальник отдела инновационного менеджмента.
Указание на отсутствие конфликта интересов: нет.
Рецензенты: Пазылбеков Талгат Турарович – кандидат медицинских наук АО «Национальный центр нейрохирургии », врач – нейрохирург, медицинский директор.
Указание условий пересмотра протокола: Пересмотр протокола через 3 года и/или при появлении новых методов диагностики и лечения с более высоким уровнем доказательности.
Инородное тело пищевода у детей
14-16 октября, Алматы, «Атакент»
150 участников из 10 стран. Новинки рынка стоматологии. Цены от производителей
Общая информация
Краткое описание
Инородные тела пищевода – это задержавшиеся в нем тела, куски пищи или предметы, не используемые в пищу, попадающие в пищевод при проглатывании ребенком.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10
| МКБ-10 | |
| Код | Название |
| T 18.1 | Инородное тело пищевода у детей |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспаратаминотрансфераза |
| ВПС | – | врожденный порок сердца |
| ГДБ | – | Городская детская больница |
| ХО | – | Хирургическое отделение |
| ИТ | – | Инородное тело |
| ИТП | – | Инородное тело пищевода |
| ИИТ | – | Инертное инородное тело |
| ИТКВ | – | Инородное тело с комбинированным воздействием |
| МАИТ | – | Механически активное инородное тело |
| КТ | – | Компьютерная томография |
| ОАК | – | Общий анализ крови |
| УЗИ | – | Ультразвуковое исследование |
| ФАИТ | – | Физически активное инородное тело |
| ФБС | – | фибробронхоскопия |
| ФЭГДС | – | фиброэзофагогастродуоденоскопия |
| ХАИТ | – | Химически активное инородное тело |
| ЭП | – | Энтеральное питание |
| ЭКГ | – | электрокардиограмма |
Пользователи протокола: детские хирурги, детские гастроэнтерологи, педиатры, врачи общей практики, врачи-реаниматологи, анестезиологи, эндоскописты, рентгенологи, врачи скорой помощи, фельдшеры, детские оториноларингологи.
Категория пациентов: дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
По локализации:
· пищевод;
По R-контрастности:
· рентгеноконтрастные;
· нерентгеноконтрастные.
По количеству:
· единичные;
· множественные.
По динамике продвижения:
· мигрирующие;
· свободнолежащие;
· фиксированные.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1,2]
Диагностические критерии
Жалобы:
· на затрудненное глотание или невозможность глотания, поперхивание;
· «колющая» острая боль, в области шеи и груди при глотании;
· обильное слюнотечение;
· распирание за грудиной;
· кашель
· осиплость;
· жажда
· снижение веса;
· рвота
· тошнота
· срыгивание; срыгивание кровянистой слизью
· отрыжка;
· отказ от еды
· нарушение дыхания
· повышение температуры
Болевой синдром:
· наиболее выраженный болевой синдром возникает при вклинении инородных тел в верхние отделы пищевода;
· боль может носить постоянный или переменный характер.
Постоянная боль – внедрении инородных тел в стенку пищевода с ее повреждением или даже прободением.
Переменная боль – при вклинении инородных тел в просвет пищевода и усиливается лишь при движениях в шейном отделе позвоночника и грудном отделе позвоночника.
Болевые ощущения могут быть:
· локализованными (в области шеи, за грудиной или в межлопаточном пространстве);
· разлитыми;
· иррадиирующими.
Болевые ощущения могут отсутствовать при гладкостенных округлых инородных телах.
Внедрение инородных тел в нижние отделы пищевода вызывает ощущение давления в глубине груди и болевые ощущения в области сердца и в надчревной области. Иногда боли иррадиируют в спину, поясницу и крестцовую область.
Жалобы на боли различной локализации обусловлены лишь следовыми явлениями, оставленными инородными телами на стенке пищевода (чаще всего это ссадины или даже более глубокие повреждения), в то время как само инородное тело проскользнуло в желудок
Анамнез жизни:
· определить время с момента проглатывания;
· в случае, когда попадание инородного тела в пищевод произошло незаметно для взрослых, то следует обратиться к врачу при наличии следующих симптомов: кашель, аспирационная пневмония, температура, симптомы перфорации пищевода;
· типичным указанием на проглатывание инородного тела является заявление больного, что на момент глотка жидкой (чаще) пищи или пищевого комка возникло ощущение «колющей» боли и распирания.
Физикальное обследование:
При пальпации:
· симптом Зарицкого (полуоткрытый рот);
· симптом Декмайера (смещение гортани кпереди при ущемлении ИТ в устье пищевода, когда нижняя часть глотки выглядит более широкой);
· синдром Шлиттера (боль при надавливании на гортань).
При осмотре отмечается:
· цианоз;
· органические подвижности в шее
· средняя или тяжелая степень общего состояния
· вынужденное положение головы, тела (наклон вперед и несколько в сторону; вынужденное положение наклона туловища вперед);
· бледность кожных покровов и слизистых;
· кашель.
При аускультации:
· тахикардия;
· шумное (шипящее, свистящее, стридорозное) дыхание;
· одышка;
· беспокойство;
· нарушение дыхания;
· нарушение ритма сердца.
Лабораторные исследования:
· ОАК с определением ретикулоцитов, общий анализ мочи, биохимический анализ крови (общий белок, мочевина, креатинин, билирубин, АЛТ, АСТ, глюкоза);
Показания для консультации специалистов:
· консультация детского хирурга – для установления диагноза и направления в специализированный центр;
· консультация торакального хирурга – при развитии периэзофагальных осложнений, в случаях затрудненного удаления инородных тел при ригидной эндоскопии или фиброэндоскопии, при необходимости удаления инородного тела методом эзофаготомии;
· консультация детского гастроэнтеролога – для исключения эзофагоспазма, острого эзофагита, пептической язвы пищевода, лечения осложнений: эзофагита;
· консультация детского оториноларинголога – для исключения инородного тела глотки, воспаления глотки;
· консультация детского анестезиолога – определение и исключение возможных противопоказаний к операциям;
· консультация детского диетолога, гастроэнтеролога – для назначения диеты после удаления ИТП, подбора питательных энтеральных смесей после удаления ИТП;
· консультация детского реаниматолога – в случаях тяжёлых осложнений с целью определения характера и объёма детоксикационной терапии;
· консультация детского пульмонолога – для исключения заболеваний легких;
· консультация детского кардиолога – при нестабильной кардиодинамике, ВПС;
· консультация детского инфекциониста – для исключения дифтерии;
· консультация детского гематолога – при развитии гематологических осложнений – анемии;
· консультация детского онколога – для исключения онкологического процесса в пищеводе;
· консультация морфолога – для проведения гистологического исследования слизистой оболочки пищевода.
Диагностический алгоритм:
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Инородное тело пищевода у детей | Кашель, рвота, отказ от еды гиперсаливация, нарушение дыхания | ФЭГДС | При ФЭГДС выявление инородного тела пищевода |
| Инородное тело бронхов у детей | Кашель, нарушение дыхания | Бронхо скопия | · При бронхоскопиии выявление инородного тела бронхов; · При рентгенографии грудной клетки выявление инородного тела бронхов |
| Эзофагит у детей | рвота, отказ от еды гиперсаливация кашель | ФЭГДС | · При эзофагоскопиии выявление воспалительных изменений слизистой оболочки пищевода |
| Эзофаго спазм у детей | · Боли в грудной клетке ив межлопаточноц области, иррадиируют в спину, шею, уши · Боль может проходить самостоятельно · Дисфагия при приеме жидкой и твердой пищи · Ощущение комка за грудиной | Скопичес кое исследо вание пищевода | · При эзофагоскопиии не визуализируется воспалительных изменений слизистой оболочки пищевода · При рентгенологическом исследовании пищевода выявляется деформация пищевода в виде «чёток», «штопора» |
| Пептичес кая язва пищевода | · боль за грудиной или в эпигастрии, во время или сразу после еды, при проглатывании пищи · дисфагия · изжога · отрыжка · срыгивание кислым желудочным содержимым | · ФЭГДС · Рентгеноскопическое исследование пищевода | · При эзофагоскопиии визуализируется язвы на слизистой оболочке пищевода · Рентгенологическом исследовании пептическая язва обнаруживается в виде ниши на контуре или рельефе слизистой оболочки |
| Дифтерия у детей | · поперхивание пищей · кашель · Осиплость голоса · Рвота отсутствие аппетита · боль в горле · фиброзная пленка на миндалинах · повышение температуры до 39-40С | · осмотр зева · ларингоскопия | наличие плотной фиброзной, трудно снимаемой пленки на миндалинах |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Альбумин человека (Albumin human) |
| Алюминия фосфат (Aluminium phosphate) |
| Амикацин (Amikacin) |
| Гентамицин (Gentamicin) |
| Гиосцина бутилбромид (Hyoscine butylbromide) |
| Домперидон (Domperidone) |
| Метоклопрамид (Metoclopramide) |
| Метронидазол (Metronidazole) |
| Пантопразол (Pantoprazole) |
| Рабепразол (Rabeprazole) |
| Флуконазол (Fluconazole) |
| Фуросемид (Furosemide) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Эзомепразол (Esomeprazole) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ [7]: все случаи подтверждённых инородных тел пищевода и подозрения на их заглатывание подлежат немедленной госпитализации.
Индикаторы эффективности лечения:
· отсутствие дисфагии;
· нормализация физикальных показателей организма;
· нормализация показателей крови;
· отсутствие болевого синдрома;
· нормализация пассажа пищи
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ [6,7]
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы)
Немедикаментозное лечение:
· режим палатный; постельный в раннем операционном периоде.
· диета № 1 дети младшего возраста – грудное молоко или смеси;
· энтеральное питание (ЭП) – энтеральные смеси в послеоперационный период. Рекомендованное суточное количество витаминов и микроэлементов для детей 1–3 лет содержится в 1000 мл (1 ккал/мл) готовой смеси Клинутрен Юниор, для детей 4–10 лет – в 1500 мл (1 ккал/мл) готовой смеси.
· на начальных этапах использования ЭП рекомендовано назначение полуэлементных смесей, которые получены методом гидролиза пищевых белков до олигопептидов и небольшого количества свободных аминокислот, что улучшает их пристеночное пищеварение и всасывание в кишке. Смеси содержат среднецепочечные триглицериды, всасывание которых не требует дополнительных ферментативных усилий, что обеспечивает функциональный относительный покой печени и поджелудочной железе.
Медикаментозное лечение
Перечень основных лекарственных средств:
Перечень дополнительный лекарственных средств (менее 100% вероятности применения):
| Лекарственные средства | Способ применения | Уровень доказательности | ||
| Антисекреторные средства | ||||
| Пантопрозол | Внутрь по ½ табл 10 мг – 1табл 20 мг 2 раза вдень за 30 минут до еды | В[18] | ||
| Рабепразол | Внутрь по ½ табл 10 мг – 1табл 20 мг 2 раза вдень за 30 минут до еды | В[18] | ||
| Эзомепразол магния | Внутрь по 1, 2 кап 10 мг, по 1 капс 20 мг с 12 лет 2 раза вдень за 30 минут до еды | В[18] | ||
| Прокинетики | ||||
| Метоклопрамид | внутрь, в/м по 5-10 мг, в/в | В[18] | ||
| Домперидон (Табл по 10 мг для рассасывания и по 20 мг) | Детям от 5 до 12 лет : по 1 табл 10 мг 3 раза вдень аз 30 минут до еды- 7-14 дней ; Старше 12 лет по 2 табл 20 мг внутрь 3 раза вдень за 30 минут до еды – 7-14 дней | В[18] | ||
| Антациды | ||||
| алюминия фосфата гель 20% | Детям старше 6 лет : По 1 пакетику 3 раза вдень за 10 минут до еды – 7-14 дней | В[18] | ||
| Спазмолитики | ||||
| гиосцина бутилбромид 10 мг | Детям старше 6 лет: По 1 табл 3 раза вдень запить 100 мл воды – 3 7 дней | С[18] | ||
Хирургическое вмешательство [6]:
1) Шейная эзофаготомия.
2) Шейную медиастинотомию.
Показания:
Абсолютные показания:
· невозможность удаления эзофагоскопическим методом глубоко внедрившегося инородного тела без нанесения грубого повреждения пищевода;
· перфорация пищевода с очевидными признаками вторичной инфекции; наличие периэзофагеальной эмфиземы, угрожающего кровотечения, пищеводно-трахеального свища.
Относительные показания:
· обширные повреждения слизистой оболочки;
· несвоевременное проведение эзофагоскопии (более 24 часов).
При повреждении пищевода в результате длительного нахождения в нем инородного тела проводят пластику пищевода путем перемещения желудка в грудную клетку.
Дальнейшее ведение:
· Диета №1 (ЭП);
· На начальных этапах использования ЭП рекомендовано назначение полуэлементных смесей, которые получены методом гидролиза пищевых белков до олигопептидов и небольшого количества свободных аминокислот, что улучшает их пристеночное пищеварение и всасывание в кишке. Смеси содержат среднецепочечные триглицериды, всасывание которых не требует дополнительных ферментативных усилий, что обеспечивает функциональный относительный покой печени и поджелудочной железе.
· Рентгенологический контроль пассажа бария.
Индикаторы эффективности лечения:
· отсутствие дисфагии;
· нормализация физикальных показателей организма;
· нормализация показателей крови;
· отсутствие болевого синдрома;
· нормализация пассажа пищи.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации: все случаи подтверждённых инородных тел пищевода и подозрения на их заглатывание подлежат немедленной госпитализации. Экстренная госпитализация по месту жительства в профильный стационар для проведения экстренной помощи проведения диагностической фиброэндоскопии. Эндоскопии с дальнейшим переводом в специализированное учреждение при необходимости
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЕЫ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Хаиров Константин Эдуардович – кандидат медицинских наук, и.о. директора РГП на ПХВ «Научный центр педиатрии и детской хирургии» г. Алматы.
2) Турлибекова Закия Ермековна – кандидат медицинских наук, детский гастроэнтеролог филиала КФ «UMC» Республиканский диагностический центр г.Астана.
3) Рустемов Дастан Зейноллаевич – детский хирург, филиала КФ «UMC» «Научный Национальный Центр Материнства и Детства».
4) Мажитов Талгат Мансурович – доктор медицинских наук, профессор кафедры клинической фармакоогии и интернатуры, клинический фармаколог.
Указание на отсутствие конфликтов интересов: нет.
Список рецензентов:
1) Калиаскарова Кульпаш Сагандыковна – доктор медицинских наук, профессор, гепатолог, руководитель Республиканского координационного центра гепатологии и гастроэнтерологии КФ «« Universial medical center», г. Астана.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие и/или при наличии новых методов с высоким уровнем доказательности.