гиперхолестеринемия код по мкб 10 у взрослых
Гиперхолестеринемия
Гиперхолестеринемия – это увеличение концентрации общего холестерина в плазме крови выше 5 ммоль/л. Причины данного лабораторного отклонения могут быть разнообразными – от погрешности в питании и ожирения до эндокринных расстройств и генетических заболеваний. Чаще всего клинически протекает бессимптомно. В некоторых случаях наблюдаются ксантомы (узловые образования на коже в области суставов), ксантелазмы (бляшки желтоватого цвета в области век), липоидная дуга на роговице. Уровень холестерина исследуется в венозной крови до приема пищи. Коррекция осуществляется с помощью диеты и назначения статинов.
Классификация
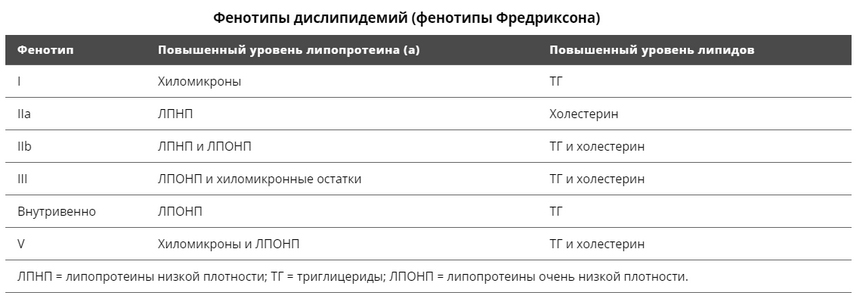
Наиболее часто в клинической практике используется классификация гиперхолестеринемии по Фридериксону, в основе которой лежит разделение по преобладанию той или иной фракции холестерина:
По происхождению гиперхолестеринемию подразделяют на:
1. Первичную. Данная форма в свою очередь делится на:
2. Вторичную. Высокое содержание в крови холестерина, развивающееся на фоне некоторых заболеваний, эндокринных расстройств или приема лекарственных препаратов.
По степени увеличения в крови уровня холестерина выделяют:
Причины гиперхолестеринемии
Физиологические
Значения холестерина могут превышать норму и у здоровых людей. Например, изменения в балансе женских половых гормонов во время беременности вызывает увеличение уровня холестерина. После родов показатели возвращаются к норме. В случае неправильной подготовки перед сдачей биохимического анализа крови (прием жирной пищи накануне сдачи крови) холестерин оказывается выше нормы.
Наследственные нарушения обмена липидов
Данная группа заболеваний носит название «наследственные (семейные) гиперхолестеринемии». Они обусловлены мутациями генов, кодирующих экспрессию рецепторов липопротеидов (LDLR, АпоВ-100, PCSK9) или фермента липопротеинлипазы. Это приводит к нарушению катаболизма и поглощения липопротеидов клетками, в результате чего концентрация холестерина в крови начинает значительно возрастать.
Отличительной особенностью семейных форм гиперхолестеринемии является обнаружение очень высоких показателей холестерина (у гомозиготных больных он может достигать 20 ммоль/л) уже с раннего детства (5-7 лет). Все это ассоциировано с быстрым прогрессированием атеросклероза и развитием серьезных сердечно-сосудистых осложнений уже в 20-25-летнем возрасте. Для нормализации уровня холестерина требуется агрессивная липидснижающая терапия.
Ожирение
Избыточный вес занимает первое место среди этиологических факторов гиперхолестеринемии и составляет более 90% всех ее случаев. Патогенез влияния избыточного веса на уровень холестерина выглядит следующим образом. Адипоциты выделяют большое количество биологически активных веществ, снижающих чувствительность клеток к инсулину, формируется инсулинорезистентность.
В результате активируется липолиз и высвобождение свободных жирных кислот (СЖК). Из поступающего в печень избытка СЖК синтезируется большое количество ЛПОНП – одной из фракций холестерина. Гиперхолестеринемия нарастает медленно и прямо пропорциональна степени ожирения, может постепенно вернуться к норме при снижении веса, однако при длительном течении становится необратимой.
Болезни почек
Причиной гиперхолестеринемии могут быть заболевания почек, сопровождающиеся нефротическим синдромом: начальная стадия гломерулонефритов, диабетическая или гипертоническая нефропатия, нефропатия при множественной миеломе. Возрастание показателей ХС связано с потерей с мочой белков-переносчиков и ферментов, участвующих в катаболизме липидов (лецитин-холестерин-ацетилтрансферазы, липопротеинлипазы).
Тяжесть гиперхолестеринемии коррелирует со степенью протеинурии. После специфической терапии основного заболевания и купирования нефротического синдрома уровень ХС обычно нормализуется, однако в части случаев остается повышенным длительное время, что может потребовать дополнительных лечебных мер для предупреждения прогрессирования атеросклероза.
Эндокринные расстройства
Особое место в структуре причин гиперхолестеринемии занимают болезни эндокринной системы. Недостаточность или избыточная продукция того или иного гормона вызывает значительные сдвиги на разных этапах липидного метаболизма.
Холестаз
Повышение уровня холестерина в сыворотке может наблюдаться при болезнях печени и желчевыводящих путей, сопровождающихся внутри- или внепеченочным холестазом (застоем желчи). Гиперхолестеринемия вызвана нарушением утилизации ХС для выработки желчных кислот. Ее степень коррелирует с тяжестью холестаза.
Наиболее высокие показатели наблюдаются при первичном склерозирующем холангите, первичном и вторичном билиарном циррозе, менее выраженные – при паренхиматозных болезнях печени (алкогольном, вирусных гепатитах, жировой дистрофии печени). Устранение холестаза приводит к достаточно быстрой нормализации ХС.
Другие причины
Диагностика
Лабораторно гиперхолестеринемия выявляется при исследовании венозной крови. Помимо концентрации общего ХС большую информативность несет определение его фракций и триглицеридов. Для дифференциальной диагностики важное значение имеет возраст пациента и другие анамнестические данные – прием медикаментов, наличие близких родственников с подтвержденной семейной формой гиперхолестеринемии. Для уточнения этиологического фактора проводится следующее обследование:
Коррекция
Консервативная терапия
При обнаружении гиперхолестеринемии необходимо обязательно обратиться к врачу для выяснения причины этого лабораторного феномена и подбора грамотного лечения. Большое внимание уделяется борьбе с основным заболеванием (иммуносупрессивной терапии при нефротическом синдроме, гормонозаместительной при гипотиреозе, желчегонной при холестазе), так как его устранение может привезти к нормализации уровня ХС без дополнительного вмешательства.
Немедикаментозные методы коррекции гиперхолестеринемии включают полный отказ от курения, ограничение употребления алкоголя. Также пациентам, страдающим ожирением, для снижения массы тела необходимо соблюдать диету с уменьшением в рационе доли животных жиров (сливочное масло, жареное мясо, колбасы) и увеличением растительных жиров (овощи, морепродукты), фруктов и цельнозерновых продуктов, регулярно выполнять различные физические упражнения.
Для медикаментозной коррекции гиперхолестеринемии применяются следующие лекарственные препараты:
Хирургическое лечение
Одно из обязательных условий в эффективном лечении гиперхолестеринемии – нормализация массы тела. Пациентам с морбидным ожирением (индекс массы тела выше 40), особенно в сочетании с сахарным диабетом 2 типа, при безуспешности консервативных методов показаны бариатрические операции – бандажирование желудка, желудочное шунтирование или резекция.
Если гиперхолестеринемия вызвана холестазом вследствие желчнокаменной болезни, выполняется хирургическое удаление желчного пузыря (холецистэктомия). Пациентам с болезнью Иценко-Кушинга проводится эндоскопическая трансназальная аденомэктомия (удаление аденомы гипофиза). При синдроме Иценко-Кушинга прибегают к двусторонней адреналэктомии.
Прогноз
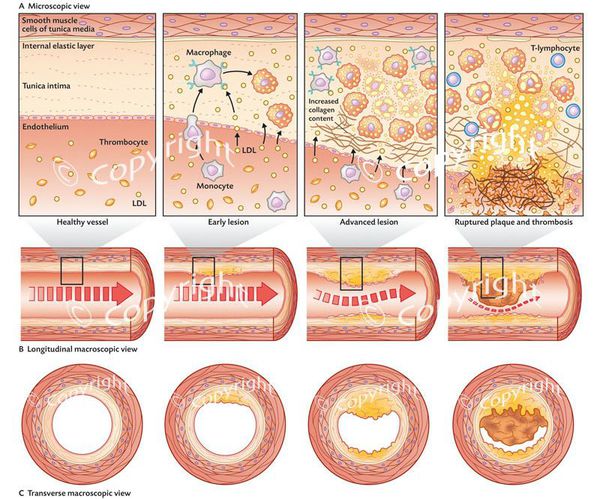
Гиперхолестеринемия приводит к отложению ХС на стенках артериальных сосудов, формированию атеросклеротических бляшек, сужению просвета и ухудшению кровоснабжения органов и тканей. Основное клиническое значение это имеет для коронарных и мозговых артерий. Поэтому длительное повышение концентрации холестерина является неблагоприятным прогностическим фактором в отношении сердечно-сосудистых заболеваний и ассоциировано с такими грозными осложнениями как острый инфаркт миокарда и острое нарушение мозгового кровообращения.
Гиперхолестеринемия
Общие сведения
Под термином «Гиперхолестеринемия» принято подразумевать повышенное в крови содержания холестерина (более 5,18 ммоль/л). Гиперхолестеринемия является частным случаем такого понятия, как дислипидемия. При этом повышение концентрации холестерина в крови не является заболеванием как таковым, а только симптомом (лабораторным показателем). Код гиперхолестеринемии по МКБ-10: E78.0 (чистая гиперхолестеринемия).
Немного о холестерине и липидном обмене
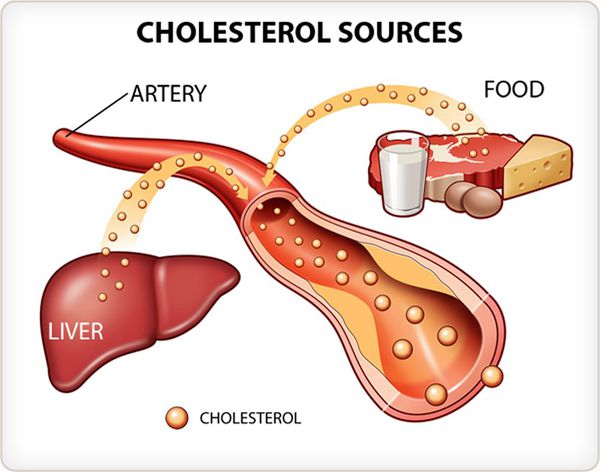
Холестерин относится к природным липофильным спиртам, который присутствует в клеточных мембранах человека. Большая его часть продуцируется организмом (около 80%) печенью, надпочечниками, почками, кишечником, а оставшаяся часть поступает в организм с пищей. Холестерин в воде нерастворим, но хорошо растворяется в органических растворителях/жирах. Циркулирует в крови в виде соединения (комплекса) липида (жира) и белка, получивших название липопротеиды.
Выделяют несколько типов липопротеидов в зависимости от их плотности:
Существуют нормативные показатели содержания жировых фракций в крови (липопротеидов), которые составляют:
Гиперхолестеринемия уже традиционно рассматривается как ведущий фактор развития сердечно-сосудистых заболеваний, обусловленных атеротромбозом и прежде всего ишемической болезни сердца, заболеваний периферических артерий/цереброваскулярных заболеваний. Достоверно установлена прямая взаимосвязь между уровнем холестерина в крови и показателями смертности от ИБС. Показатель распространенности гиперхолестеринемии в России достигает 58,4%; повышенный уровень холестерина ЛПНП — в 59,7% случаев, а снижение концентрации ЛПВП – почти в 20% случаев. При этом установлено, что снижение ХС ЛНП достоверно коррелирует с улучшением клинического течения ИБС и показателями смертности от нее.
Патогенез
Патогенез дислипидемии зависит от ее вида — первичной или вторичной. Установлено, что в основе семейной дислипидемии (первичной) лежат генетически обусловленные факторы (мутации в генах, кодирующих белки рецепторов ЛПНП), наследуемые аутосомно-доминантно и вызывающие гомозиготную/гетерозиготную гиперхолестеринемию. Накопление ЛПНП обусловлено падением активности рецептора, который ответственный за выведение липопротеинов. Именно их накопление в субэндотелиальном пространстве лежит в основе формирования атеросклеротических бляшек. При этом, чем выше уровень ЛПНП, тем более высокая интенсивность процесса. При наследственном варианте генные мутации могут вызывать перепроизводство (высокий уровень ЛПНП) или их недопроизводство/чрезмерное выведение ЛПВП. Особенно плохо ЛПНП выводятся у лиц с гомозиготной гиперхолестеринемией, поскольку мутация имеется в двух парных генах, что существенно снижает функциональность рецептора и слабо корректируется медикаментозным лечением и диетическим питанием. В случаях гиперхолестеринемии гетерозиготного типа дефектным является лишь один ген, то есть половина рецепторов сохраняют свои функции, поэтому несмотря на повышение ЛПНП клинические проявления долгое время отсутствуют.
В основе патогенеза вторичной гиперхолестеринемии лежит чрезмерное поступление в организм холестерина с высококалорийной пищей или рост концентрации ЛПНП, обусловленный его повышенным синтезом при различных заболеваниях (ожирение, эндокринные патологии, заболевания почек и др.) или приеме различных медикаментов.
Классификация
В основу классификации гиперхолестеринемии положен ряд факторов.
По происхождению выделяют:
По степени увеличения концентрации холестерина в крови различают:
Также в практике используется классификация по Фридериксону, базирующаяся на преобладании различных фракций холестерина (таблица ниже).
Причины
Этиологические факторы гиперхолестеринемии существенно различаются в зависимости от ее вида.
Наследственные гиперхолестеринемии. Обусловлены мутациями в различных генах, которые ответственные за процесс кодирования экспрессии рецепторов липопротеидов (PCSK9, LDLR, АпоВ-100), или специфического фермента — липопротеинлипазы. Как следствие, нарушение катаболизма, способствующие значительному повышению уровня холестерина в крови. Для семейных форм гиперхолестеринемии характерны высокая концентрация холестерина уже с раннего детства (у гомозиготных больных до 20 ммоль/л), что ассоциируется с быстрым развитием атеросклероза уже к 25-летнему возрасту и высоким риском сердечно-сосудистых осложнений. Необходимо проведение агрессивного липидоснижающего лечения.
Физиологические причины. Встречаются преимущественно на фоне физиологического изменения гормонального баланса, например, в период беременности или обильного употребления жирной пищи перед сдачей крови на анализ.
Причинами вторичной гиперхолестеринемии наиболее часто являются:
Эндокринные расстройства. Гиперхолестеринемия развиваются на фоне избыточной/недостаточной выработки того или иного гормона, что и вызывает нарушения липидного метаболизма. К таким расстройствам относятся:
Холестаз. Встречается при заболевании печени/желчевыводящих путей, сопровождающихся застоем желчи — гепатитах (алкогольном, вирусные), жировой дистрофии печени. Гиперхолестеринемия обусловлена нарушением процесса утилизации холестерина, а ее степень прямо коррелирует с тяжестью холестаза.
Аутоиммунные заболевания (гипергаммаглобулинемия/системная красная волчанка).
Расстройства метаболизма (болезни накопления, подагра).
Прием оральных контрацептивов/лекарственных препаратов (бета-блокаторов иммунодепрессантов, тиазидных диуретиков и др.).
К основным факторам риска развития гиперхолестеринемии относятся:
Симптомы
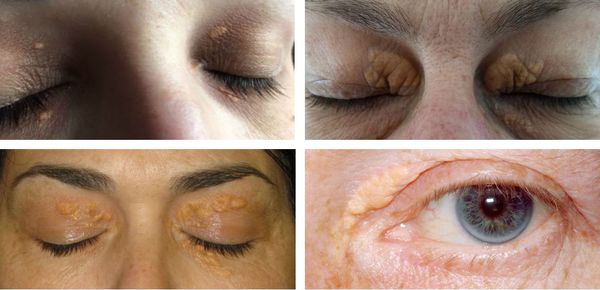
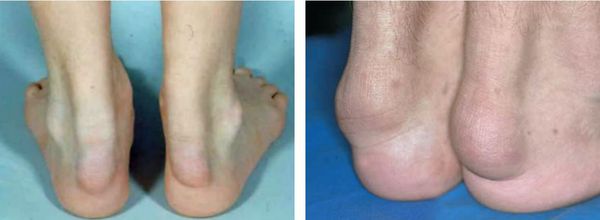
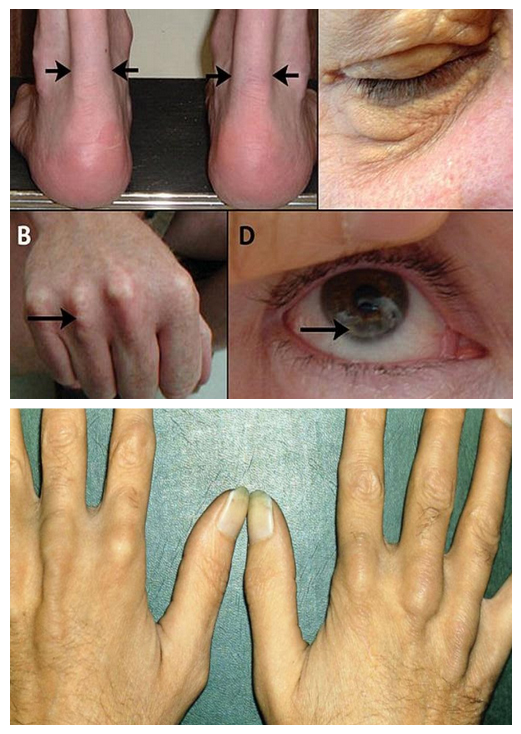
Гиперхолестеринемия, сама по себе, протекает преимущественно бессимптомно, однако, как уже указывалось, она может вызывать поражение сосудов, что проявляется клинической симптоматикой ишемической болезни сердца, заболеваний периферических артерий, инсультом. Симптомы гиперхолестеринемии присутствуют у меньшей части пациентов. Чаще всего это сухожильные ксантомы, представляющие собой уплотнения из холестерина в виде узелков, прощупываемых над сухожилиями.
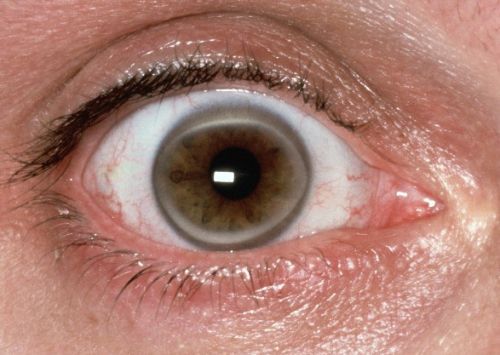
При высоких показателях ЛПНП на фоне семейной гиперхолестеринемии при гомозиготной форме могут появляться роговичная дуга (дугообразное помутнение роговицы), а также характерные ксантомы коленного, локтевого, ахиллова сухожилия и сухожилий в области запястно-фаланговых суставов. Еще одним проявлением могут быть ксантелазмы, представляющие собой отложения холестерина под кожей век в виде желтых бляшек, расположенных в медиальной части век.
Анализы и диагностика
В основе постановки диагноза лежит сбор личного/семейного анамнеза (возраст пациента, наличие гиперхолестеринемии у родственников, прием медикаментов), физикальных осмотр (наличие ксантом и/или липоидной дуги роговицы). Основным информативным методом диагностики является липидограмма (исследование липидного профиля), что позволяет определить уровень общего холестерина и уровень ЛПНП.
Значительно реже с целью выявление мутаций и их характера проводится генетический скрининг.
При необходимости проводятся гормональные исследования (концентрация тиреоидных гормонов, ТТГ, уровень кортизола в крови) и иммунологические тесты (маркеры вирусных гепатитов, антимитохондриальные/антинейтрофильные антитела).
Для выявления сосудистых изменений могут назначаться инструментальные методы диагностики – допплерография, ангиография, магниторезонансная ангиография. Может назначаться УЗИ органов брюшной для определения состояния печени/желчного пузыря (жировой инфильтрации печени, камней/утолщения стенок желчного пузыря).
Лечение
Лечение гиперхолестеринемии включает немедикаментозные и медикаментозные методы. Коррекция гиперхолестеринемии немедикаментозными методами включает:
Медикаментозная терапия
Медикаментозная коррекция гиперхолестеринемии включает назначение с таких лекарственных препаратов как:
Доктора
Рамеев Вилен Вилевич
Степанова Венера Сейчановна
Шушарина Анна Викторовна
Лекарства
Процедуры и операции
Экстракорпоральное удаление ЛПНП (Аферез ЛПНП) при гомозиготной/тяжёлой гетерозиготной СГ у пациентов с ИБС. Процедура проводится каждые 2 недели. Пациентам при гиперхолестеринемии на почве желчнокаменной болезни с холестазом показана холецистэктомия (удаление желчного пузыря). При болезни Иценко-Кушинга показана трансназальная эндоскопическая аденомэктомия (удаление аденомы гипофиза). При морбидном ожирении на фоне отсутствия эффекта от консервативных методов лечения показаны бариатрические операции – желудочная резекция/шунтирование, бандажирование желудка.
Диета
Диета при повышенном холестерине
Если холестерин ЛПНП повышен — это значит, что наряду с медикаментозной терапией необходимо организовать правильное питание, поскольку именно диетотерапии является одним из важнейших условий качественной/количественной коррекции нарушения липидного обмена. Установлено, что увеличение потребления холестерина в соотношении 100 мг на 1000 ккал/сутки повышает концентрацию холестерина в крови на 12%. Ограничения поступления экзогенного холестерина с пищей должны варьировать в пределах 250 до 500 мг/день в зависимости от типа гиперлипидемии. По рекомендациям НОПХ при выраженной гиперхолестеринемии количество холестерина в рационе питания не должно превышать 200 мг/сутки, а при умеренной — 300 мг/сутки. С этой целью из рациона питания исключают продукты, содержащие много холестерина — икру рыб, мозги, жирные сыры, внутренние органы животных, яичный желток, сливочное масло и др.).
Содержание жира в дневном рационе не должно превышать 30% его от калорийности (70–80 г/сутки). При этом, на долю насыщенных жирных кислот должно приходиться 8–10% (колбасные изделия, жирная рыба/мясо, молочные продукты и др.); полиненасыщенных кислот — 7–9% (сливочное масло) и мононенасыщенных — 10–15% (растительные масла — оливковое, подсолнечное, хлопковое, кукурузное, и др.).
Чрезвычайно важно использовать в питании ПНЖК семейства омега-3 — различную жирную морскую рыбу (сельдь иваси, скумбрию, палтус, сардину и др.), содержащую эйкозапентаеновую/докозагексаеновую длинноцепочечные жирные кислоты, принимающих участие в выработке лейкотриенов, простагландинов, оказывающих противовоспалительное, антиагрегантное, гипотензивное действие.
Крайне необходимыми в рационе питания являются и фосфолипиды, которые оказывают, гиполипидемические действие, уменьшают всасывание в кишечнике холестерина. Основным их источником являются нерафинированные растительные масла. Их также можно вводить в рацион питания в виде БАДов (например, Витол).
Кроме жирового компонента в питании существенное воздействие на обмен липидов оказывают белок/изофлавоны сои, а также пищевые волокна. Источниками растительного белка могут быть бобовые (особенно соя и продукты на ее основе), хлебобулочные изделия, крупы. Изофлавоны сои оказывают положительное действие: употребление ежедневно 25 г соевого белка достоверно снижает уровень холестерина крови. Обязательным компонентом диеты являются пищевые волокна (пектин, целлюлоза, гемицеллюлоза), что достигается включением в диету зерновых, пшеничных отрубей, овощей, фруктов, что позволяет полностью обеспечить суточную потребность в них (30–50 г).
Не менее важно контролировать поступление в организм углеводов. Установлено, что употребление рафинированных углеводов способствует нарастанию концентрации липопротеидов низкой плотности/триглицеридов в крови, в то время употребление сложных углеводов способствуют снижению концентрации в сыворотке крови атерогенных фракций липопротеидов, избыточной массы тела, уровня артериального давления. Да и в целом употребление рафинированных углеводов способствует повышению калорийности, увеличению массы тела и эндогенного синтеза холестерина (увеличивается на 20 мг/килограмм избыточной массы тела).
Важная роль в регуляции липидного обмена принадлежит ряду микронутриентов:
Биологической активностью в отношении жирового обмена обладают флавоноиды, содержащиеся в овощах/фруктах, растениях семейства бобовых, розоцветных, гречишных и сложноцветных, что обусловлено их антиоксидантным эффектом. Известно и антиоксидантное/гиполипидемическое действие сквалена, который содержится в масле семян амаранта и жире печени акулы.
Значительный интерес представляют и фитостерины/фитостанолы, которые содержаться рапсовом кокосовом, соевом масле, семечках, орехах, масле семян хвойных деревьев, оказывающие мягкое действие на липидный обмен.
Для уменьшения содержания жира/калорийности рациона питания следует использовать правильную технологию приготовления (отваривание, запекание, тушение).
Возможность использовать алкоголь для влияния на липидный профиль следует с осторожностью (при уверенности, что пациент будет соблюдать рекомендуемую дозу) — водка/коньяк/виски в дозе 45–50 мл/день, столовое вино (красное/белое) — в дозе 150 мл в день.
Могут ли БАДы повысить уровень холестерина? При следовании инструкции — нет могут, в тоже время при злоупотреблении ними могут развиваться побочные действия. Например, длительное употребление БАДов, содержащих клетчатку в дозах более 60 г/день может вызвать нарушение процессов всасывания микроэлементов/витаминов.
Профилактика
К основным мероприятиям первичной профилактики гиперхолестеринемии относятся:
Последствия и осложнения
У пациентов с гетерозиготной формой гиперхолестеринемии при отсутствии лечения присутствует высокий риск развития атеросклероза в относительно молодом возрасте и ИБС/инфаркта миокарда в более позднем возрасте.
Прогноз
Прогноз при гиперхолестеринемии определяется целым рядом факторов: ее видом, показателями содержания общего холестерина и его фракций в крови, скоростью прогрессирования, эффективностью лечения. В целом, длительное повышение показателей холестерина — это неблагоприятный прогностический фактор, прежде всего, в отношении заболеваний сердечно-сосудистой системы и ассоциируется с такими осложнениями как острый инфаркт миокарда/нарушение мозгового кровообращения.
Список источников
Образование: Окончил Свердловское медицинское училище (1968 ‑ 1971 гг.) по специальности «Фельдшер». Окончил Донецкий медицинский институт (1975 ‑ 1981 гг.) по специальности «Врач эпидемиолог, гигиенист». Проходил аспирантуру в Центральном НИИ эпидемиологии г. Москва (1986 ‑ 1989 гг.). Ученая степень ‑ кандидат медицинских наук (степень присуждена в 1989 году, защита ‑ Центральный НИИ эпидемиологии г. Москва). Пройдены многочисленные курсы повышения квалификации по эпидемиологии и инфекционным заболеваниям.
Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Что такое гиперхолестеринемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 20 лет.
Определение болезни. Причины заболевания
Гиперхолестеринемия — это те нарушения липидного состава крови, которые сопровождаются повышением в ней концентрации холестерина. Она является частным случаем дислипидемий, причём повышение уровня холестерина в крови является лишь симптомом, а вовсе не отдельным заболеванием. Поэтому врачу предстоит разобраться, с чем же связана гиперхолестеринемия в каждом конкретном случае, хотя не всегда это оказывается возможным, и в большинстве случаев умеренное повышение холестерина в крови обусловлено особенностями современного «западного» образа жизни.
Липиды — это вещества биологического происхождения, которые, в силу особенностей своего строения, нерастворимы в воде и растворимы в органических растворителях. [1] Наиболее известными (но отнюдь не единственными) представителями липидов являются жиры. К липидам также относится холестерин, его эфиры, фосфолипиды, воски и некоторые другие вещества.
Что такое обмен липидов? Это процессы поступления липидов с пищей и их всасывания в желудочно-кишечном тракте, транспорт по крови, поступление их в клетки, все сопутствующие химические превращения этих веществ, а также выведение их и продуктов их химических превращений из организма. Все эти процессы и объединяются суммарно понятием «обмен«, а любые нарушения на любом из этих многочисленных этапов − это, соответственно, нарушения липидного обмена, и нарушения обмена холестерина — один из вариантов таких нарушений, но, пожалуй, самый частый.
Две основные причины гиперхолестеринемии — неправильное питание и генетические особенности/аномалии. [2] Кроме того, некоторые заболевания (например, сахарный диабет, гипотиреоз, гломерулонефрит) сопровождаются повышением концентрации холестерина в крови. Приём ряда лекарств (глюкокортикоиды, гормональные контрацептивы, бета-адреноблокаторы) также может приводить к гиперхолестеринемии.
Установлено, что именно такие особенности питания, какие стали свойственны основной массе людей в рамках так называемого «западного образа жизни» примерно в последние сто лет, приводят к нарушениям холестеринового обмена, особенно в сочетании с малоподвижностью и курением. В частности, это избыточная калорийность рациона, высокое содержание в нём жирных сортов мяса, жирных молочных продуктов, полуфабрикатов, выпечки, маргарина, пальмового масла, сладостей, кондитерских изделий и наоборот, снижение потребления овощей, фруктов, бобовых, цельнозерновых продуктов. [3]
Симптомы гиперхолестеринемии
Коварство гиперхолестеринемии заключается в том, что она долгие годы ничем себя не проявляет, и человек может чувствовать себя вполне здоровым. Нарушения могут быть обнаружены лишь по изменениям в биохимических показателях крови — чаще всего определяют такие показатели, как общий холестерин, холестерин липопротеинов низкой плотности, холестерин липопротеинов высокой плотности и триглицериды.
Из возможных проявлений резко выраженной гиперхолестеринемии можно назвать:
ВАЖНО: отсутствие ксантом и ксантелазм никак не означает, что болезни нет, или что уровень холестерина нормальный.
Патогенез гиперхолестеринемии
За процессы, связанные с всасыванием, перемещением, химическими превращениями и выведением холестерина, ответственно большое количество разных генов. В случае «поломки» (мутации) того или иного гена происходит нарушение в соответствующем звене этого «химического конвейера».
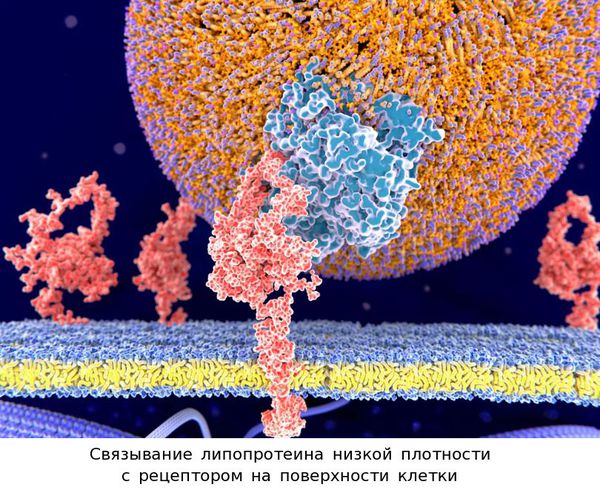
Например, липопротеины низкой плотности переносят по крови холестерин и его соединения (эфиры) с полиненасыщенными жирными кислотами (в том числе широко известными «омега-3») к тем клеткам, которые нуждаются в этих веществах. [5] Чтобы поглотить из крови липопротеины низкой плотности вместе с содержащимися там веществами, клетки выставляют на своей поверхности своеобразные «ловушки» — рецепторы. Если рецептор связывается с определённым участком на поверхности липопротеиновой частицы по принципу «ключ − замок», то эта частица захватывается клеткой и поступает внутрь неё, а содержащиеся в липопротеиновой частице липиды используются клеткой для собственных нужд.
В случае же когда такое взаимодействие по аналогии «ключ − замок» нарушается, скорость и эффективность поглощения липопротеиновых частиц снижаются, а содержание в крови холестерина соответственно возрастает. Такое нарушение взаимодействия может происходить, например, при структурном дефекте рецептора к липопротеинам низкой плотности. [6] Этот дефект возникает при наличии мутантного гена, который, в свою очередь, сам несёт дефект.
Патологический ген может передаваться от родителей детям в течение многих поколений. Поэтому такое заболевание называют семейной гиперхолестеринемией. При этом большое количество липопротеиновых частиц, содержащих холестерин, циркулирует в крови, и с течением времени они накапливаются в сосудистой стенке артерий, вызывая развитие атеросклеротических бляшек.
Семейная гиперхолестеринемия — не единственный и далеко не самый частый вариант нарушения холестеринового обмена. Гораздо чаще нарушения обмена холестерина возникают вследствие воздействия факторов образа жизни: неправильного питания, курения, малоподвижности. [7] Например, избыточное потребление пищевых продуктов, содержащих так называемые насыщенные жирные кислоты и транс-жиры (находятся в жирном мясе, молочных продуктах, маргарине, пальмовом масле и других продуктах), приводит к формированию таких липопротеиновых частиц, которые организму сложно «утилизировать» в процессе биохимических преобразований. В результате этого они долго циркулируют в крови и в конце концов оказываются в сосудистой стенке, давая начало развитию атеросклеротических бляшек (это упрощенное изложение процесса).
Курение, высокое содержание глюкозы в крови, хронические воспалительные заболевания — всё это вызывает химические изменения липопротеиновых частиц, в результате которых они уже не столь успешно поглощаются нуждающимися в них клетками и могут восприниматься организмом как чужеродный материал.
Классификация и стадии развития гиперхолестеринемии
Существующие классификации нарушений липидного обмена вряд ли окажутся полезными пациенту, поскольку они в основном построены с учётом особенностей соотношения биохимических показателей крови.
В первом приближении удобно разделить все дислипидемии на:
Гиперхолестеринемия увеличивает риск развития заболеваний, связанных с атеросклерозом. Если концентрация холестерина липопротеинов высокой плотности («хорошего холестерина») снижена — менее 1,0 ммоль/л у мужчин и менее 1,2 ммоль/л у женщин — это тоже плохо, поскольку ускоряет развитие атеросклероза.
Выраженная гипертриглицеридемия чревата развитием острого панкреатита (воспалительно-деструктивное поражение поджелудочной железы), а умеренная гипертриглицеридемия ускоряет развитие атеросклероза.
Осложнения гиперхолестеринемии
Если повышение уровня холестерина в крови сохраняется в течение долгого времени (речь идёт о таких масштабах времени, как годы), в особенности если параллельно действуют другие неблагоприятные факторы, такие как повышенное артериальное давление, курение, сахарный диабет, то в таком случае могут появляться атеросклеротические бляшки в сосудах, которые суживают их просвет, а иногда даже полностью закупоривают сосуды.
Бляшка может быть и небольшой, но если её целостность нарушается, то контакт внутреннего содержимого бляшки с кровью приводит к очень быстрому образованию в этом месте тромба, и просвет сосуда может в считанные минуты оказаться полностью перекрытым. В этом случае дело может закончиться инфарктом миокарда (если перекрывается один из сосудов, кровоснабжающих сердце) или инсультом (если поражается какой-либо из сосудов, кровоснабжающих мозг). [4]
Обычно верна такая закономерность: чем выше уровень холестерина в крови (особенно если повышена именно фракция холестерина липопротеинов низкой плотности), тем тяжелее поражается атеросклеротическими бляшками внутренняя поверхность сосудов, тем выше риск инфаркта миокарда и инсульта, а также увеличен риск развития заболеваний, связанных с ограничением кровотока в том или ином органе, например:
Диагностика гиперхолестеринемии
Комплексная оценка тех изменений в биохимических показателях крови, которые характеризуют обмен липидов, является ключом к диагностике нарушений липидного обмена и обмена холестерина как частного случая дислипидемий. Чаще всего оценивают четыре показателя:
Под «общий холестерин» здесь имеется в виду суммарная его концентрация, в то время как весь этот холестерин, содержащийся в крови, распределён по разным фракциям — липопротеинам низкой плотности, высокой плотности и некоторым другим.
Несколько упрощая, врачи называют холестерин, содержащийся в липопротеинах низкой плотности, «плохим», а тот, который содержится в липопротеинах высокой плотности — «хорошим». Такая в чём-то детская описательная характеристика обусловлена тем, что повышенная концентрация липопротеинов низкой плотности в крови связана с ускоренным развитием атеросклероза (появлением и ростом в сосудах атеросклеротических бляшек), а липопротеины высокой плотности, наоборот, препятствуют этому процессу.
Определить в биохимической лаборатории напрямую концентрации тех или иных липопротеинов невозможно, поэтому об их концентрации судят косвенно, по концентрации холестерина, содержащегося в той или иной фракции липопротеинов.
В рамках диспансеризации у всего взрослого населения определяют концентрацию общего холестерина в крови. Если она оказывается повышенной (более 5 ммоль/л для людей, у которых ещё нет сердечно-сосудистых заболеваний), имеет смысл измерить концентрации «плохого» и «хорошего» холестерина, а также триглицеридов. Получив такую полную картину липидного спектра крови, обычно можно с высокой вероятностью установить, какое именно нарушение липидного обмена имеется у человека. От этого во многом будет зависеть, какое лечение назначит врач.
Врач осматривает пациента, обращая внимание, в числе прочего, на кожу и сухожилия (там могут быть отложения липидов при их высоких концентрациях в крови), состояние роговицы глаза (из-за отложения липидов там может появляться характерная дуга по краю роговицы).
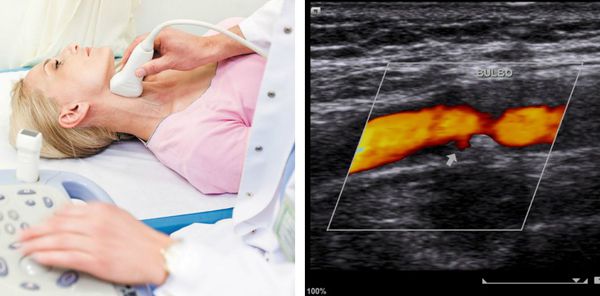
Иногда проводится поиск атеросклеротических бляшек в сосудах, наиболее доступных для неинвазивного (не связанного с нарушением целостности кожных покровов и слизистых оболочек) исследования — в сонных артериях, которые исследуют с помощью ультразвука.
Если на основании анализа всей клинической картины есть основания подозревать атеросклеротическое поражение других сосудов (сердца, мозга, нижних конечностей, почек), то выполняются соответствующие исследования, чтобы подтвердить наличие такого поражения.
Лечение гиперхолестеринемии
Основная задача в лечении гиперхолестеринемии — предотвратить серьёзные осложнения или, по крайней мере, снизить их риск. [8] Достигается это через промежуточную цель — коррекцию уровня холестерина в крови, а также путём воздействия на другие известные факторы риска атеросклероза.
При нормализации содержания холестерина в крови и при длительном поддержании его концентрации в оптимальном диапазоне происходит постепенное снижение риска инфаркта миокарда, инсульта, смерти от сердечно-сосудистых причин. Поэтому так важно поддерживать оптимальную концентрацию холестерина в крови (прежде всего, «плохого») в течение как можно более длительного времени, в идеале — пожизненно.
Конечно, во многих случаях изменения одного только образа жизни для этого не хватает, тем более, что мало у кого получается поддерживать здоровый образ жизни в течение длительного времени — слишком много соблазнов подстерегает на этом пути.
При высоком риске сердечно-сосудистых осложнений лекарства, снижающие уровень «плохого» холестерина, должны быть назначены обязательно, независимо от настроя пациента по оздоровлению своего образа жизни.
В настоящее время в кардиологии отказались от понятия «нормальный уровень холестерина«. Вместо этого используют термин «оптимальный уровень холестерина«, а каким он будет, зависит от суммарного сердечно-сосудистого риска. На основании данных, полученных о пациенте, врач рассчитывает этот риск:
Если же за гиперхолестеринемией стоит генетическая «поломка», то изменения образа жизни (характер питания, двигательная активность, отказ от курения) лишь в ограниченной степени смогут улучшить биохимический состав крови, поэтому к дополнительному назначению медикаментозной терапии приходится прибегать практически всегда.
Какие изменения образа жизни могут снизить уровень холестерина и уменьшить риск сердечно-сосудистых заболеваний
Все названные мероприятия не только изменяют в лучшую сторону липидный состав крови, но и способны в разы снизить риск сердечно-сосудистых заболеваний, связанных с атеросклерозом (инфаркта миокарда, инсульта, стенокардия и других).
Медикаментозная терапия
Основными лекарственными препаратами для снижения уровня холестерина и сопутствующих ему сердечно-сосудистых рисков являются статины. Первые статины были получены, как и первые антибиотики, из культуры плесневых грибов. Следующие поколения статинов появились благодаря химическому синтезу.
Статины — пожалуй, самые хорошо изученные в истории медицины лекарственные препараты и при этом одни из самых безопасных. [9] Эта группа лекарств тормозит синтез холестерина в печени (да-да, большая часть холестерина образуется у нас внутри, а не поступает извне). Печень, нуждаясь в холестерине, прежде всего, для синтеза желчных кислот, она начинает более активно извлекать холестерин из крови в составе липопротеинов низкой плотности, в результате чего постепенно, в течение месяца/двух, концентрация холестерина в крови снижается и может снизиться на 50% от прежнего уровня при достаточной дозе статина. Результаты многочисленных клинических исследований, выполненных при участии многих тысяч пациентов, убедительно свидетельствуют о способности этой группы лекарств не только уменьшать уровень холестерина в крови, но и, что гораздо важнее, серьёзно снижать риск инфаркта миокарда и инсульта, и самое главное — увеличивать продолжительность жизни пациентов с сердечно-сосудистыми заболеваниями (прежде всего, перенёсших инфаркт миокарда, а также людей с другими формами ишемической болезни сердца).
С помощью внутрисосудистого ультразвука была доказана способность статинов при регулярном приёме в течение по крайней мере двух лет останавливать развитие атеросклероза и даже уменьшать размер атеросклеротических бляшек.
Важно, чтобы при наличии показаний к их приёму лечение статинами проводилось в достаточных дозах и длительно — в течение ряда лет. Обычными дозами в современной кардиологии являются 40-80 мг аторвастатина и 20-40 мг розувастатина. Это два наиболее эффективных современных препарата данного класса.
«Золотым стандартом» являются оригинальные препараты компаний-разработчиков — «Крестор» (розувастатин компании AstraZeneca) и «Липримар» (аторвастатин компании Pfizer). Остальные препараты статинов, содержащие розувастатин или аторвастатин, являются воспроизведёнными копиями (дженериками) и должны продемонстрировать свою эквивалентность оригинальным препаратам в ходе клинических испытаний. Многие дженерики не имеют такого подтверждения своей эффективности и безопасности, а их применение иногда может принести разочарование. Достоинством дженериков является их более низкая стоимость.
Другой лекарственный препарат, снижающий уровень «плохого» холестерина в крови — эзетимиб. Он блокирует всасывание холестерина в просвете кишечника и назначается обычно в дополнение к статинам, если они не позволяют в монотерапии достигнуть оптимального уровня холестерина. Сам по себе эзетимиб позволяет снизить уровень «плохого» холестерина на 15−20% от исходного, т.е. уступает в этом отношении статинам.
Новый класс препаратов, который превзошёл статины в их способности понижать уровень «плохого» холестерина — так называемые кумабы, которые представляют собой антитела к регуляторному белку, ответственному за регуляцию скорости поглощения холестерина из крови. [11] Правда, эти препараты очень дороги (лечение обходится в 30−40 тысяч рублей в месяц). Но бывают ситуации, когда это необходимо буквально для спасения жизни, когда в противном случае пациент может не пережить ближайшие пять лет из-за инфаркта миокарда или инсульта. Кроме того, этот новый класс лекарств применяется для лечения больных с семейной гиперхолестеринемией в тех случаях, когда на терапии максимальными дозами статинов в сочетании с эзетимибом до оптимального уровня холестерина всё ещё очень далеко.
Прогноз. Профилактика
В целом можно сказать, что чем ниже уровень холестерина в крови, тем лучше. У новорождённых и у многих млекопитающих уровень «плохого» холестерина в крови составляет 0,5−1,0 ммоль/л. Поэтому не надо бояться «слишком низкого холестерина».
Если сердечно-сосудистых заболеваний, связанных с атеросклерозом, пока нет, то оценить прогноз и рассчитать риск можно с помощью специального калькулятора SCORE, который учитывает такие факторы риска, как уровень холестерина в крови, пол, возраст, курение и уровень артериального давления, характерный для пациента. Калькулятор выдаёт вероятность смерти от сердечно-сосудистых заболеваний в течение ближайших 10 лет.
Надо отметить, что риск нефатальных осложнений (развитие инфаркта миокарда или инсульта, если они не привели к смерти, а также стенокардии напряжения и других заболеваний) примерно в 3−4 раза выше, чем то значение вероятности смерти, которое покажет калькулятор SCORE (его легко найти в сети Интернет).
Если с помощью калькулятора Вы получили ≥ 5%, то риск высокий или очень высокий, и необходимы интенсивные меры по его снижению путём оздоровления образа жизни и, возможно, приёма определённых лекарств (скорее всего, статинов и/или препаратов для лечения артериальной гипертензии).
Итак, гиперхолестеринемия опасна прежде всего вполне реальным риском развития сердечно-сосудистых заболеваний и осложнений, в особенности если она сочетается с повышенным артериальным давлением, курением, малоподвижностью и сахарным диабетом. Поэтому лечение такого пациента подразумевает не только коррекцию уровня холестерина, но и максимальное снижение сердечно-сосудистого риска за счёт воздействия на все остальные факторы неблагоприятного прогноза, упомянутые выше.