что такое тампонирование в медицине
Введение лекарственного тампона
Показания для введения лекарственного тампона
Эффективность проведения тампонады влагалища?

Успешность любой медицинской манипуляции зависит правильных действий квалифицированного специалиста, тампонирование влагалища не является исключением – грамотная техника ее выполнения позволяет достичь отсутствия дискомфортных ощущений со стороны пациентки, максимального лечебного эффекта от применяемых фармакологических средств и быстрого наступления выздоровления. Процедура начинается с приготовления тампона – стерильного ватного шарика, обернутого марлей (чтобы пациентка смогла самостоятельного его извлечь, концы марли делают длинными). Длительность пребывания тампона с лекарственным средством варьирует от 60-ти минут до 12-ти часов – время устанавливает лечащий врач в зависимости от диагноза, тяжести течения заболевания и длительности выбранного терапевтического курса (в некоторых случаях достаточно будет 2-3 процедур, а в некоторых – 10-12). Эффективность лечения контролируют после каждой процедуры, отсутствие ожидаемого положительного результата в течение нескольких дней требует коррекции тактики терапии.
Подготовка к лекарственному тампонированию влагалища
Процедуру проводят по специальному алгоритму. Предварительного спринцевания и инъекционного введения медикаментов не требуется. В качестве подготовительных мероприятий пациентке показано опорожнение мочевого пузыря и тщательный туалет наружных гениталий. Перед манипуляцией врач осуществляет осмотр и оценивает наличие противопоказаний.
Тампонирование влагалища в Медицинском Клиническом Центре «Проксима»
Если лекарственная тампонада влагалища была назначена врачом-гинекологом другого лечебного учреждения, пациентка может обратиться в клинику «Проксима» (г. Сочи). Здесь процедуру выполняют высокопрофессиональные специалисты, которые имеют большой опыт работы в сфере акушерства и гинекологии в любое удобное для женщины время (можно воспользоваться услугой предварительной записи по телефону или в системе онлайн). Для проведения лечебного тампонирования применяются прошедшие сертификацию лекарственные средства последнего поколения, которые одобрены Министерством Здравоохранения Российской Федерации. При работе медицинский персонал нашей клиники соблюдает все требования санитарной гигиены и использует только стерильный одноразовый инструментарий. Высокоточная техника выполнения лечебной манипуляции исключает наличие у пациентки ощущения дискомфорта от нахождения в генитальном тракте постороннего предмета.

Грамотный и ответственный подход медицинского персонала к проведению манипуляции позволяет свести к минимуму и даже полностью исключить вероятность возникновения нежелательных побочных эффектов и различных осложнений.
ТАМПОНАДА
ТАМПОНАДА (франц. tamponnade, от tampon затычка, пробка) — заполнение с лечебной целью раны или пораженной полости организма марлевыми тампонами, биологическими или синтетическими материалами.
Для Т, чаще всего используют марлевые тампоны (см. Перевязочный материал), края к-рых заворачивают внутрь для предотвращения попадания в рану марлевых нитей. Наиболее применимы тампоны шириной 4—5 см, длиной 20—40 см. В качестве биол. тампона могут служить участки большого сальника, мышцы, жировых отложений (в виде свободных лоскутов или на ножке) либо специальные биол. антисептические тампоны (БАТ), изготовленные из плазмы человеческой или бычьей крови с добавлением нек-рых лекарственных средств (напр., пенициллина, фурациллина, хлорида кальция, желатина и др.). Из синтетических материалов для Т. используют рассасывающуюся гемо-статическую вискозу (оксицелл), гемостатическую пасту (оксигемодекс) и др.
Т. применяют при ранениях и операциях для остановки кровотечения из глубоких ран, когда источник кровотечения трудно доступен, при лечении гнойных ран и вскрытых осумкованных абсцессов.
Т. для остановки кровотечения (см.) используют при повреждении синусов твердой мозговой оболочки, обширных повреждениях печени, во время операции по поводу острого панкреатита, после холецистэктомии и аппендэктомии, осложнившихся кровотечением, при профузных маточных кровотечениях (Т. матки и влагалища), неукротимом носовом кровотечении (см.) и т. п.
При тампонировании раны для остановки кровотечения полость ее туго заполняют марлевыми тампонами (рис. 1), добиваясь механического сдавления кровоточащих сосудов, что дает положительный эффект при капиллярном и венозном кровотечениях. При обширных повреждениях паренхиматозных органов и больших глубоких ранах применяют тампонаду по Микуличу, при к-рой в полость раны вводят квадратную, сложенную в несколько слоев марлевую салфетку с шелковой лигатурой (или пришитой полоской марли) в центре. Этой салфеткой выстилают стенки и дно раны и полость образовавшегося марлевого мешка заполняют тампонами (рис. 2). По мере пропитывания тампонов экссудатом их периодически заменяют новыми.
Когда отпадет необходимость в тампонаде, сначала удаляют тампоны, а затем, осторожно потягивая за шелковую лигатуру, и марлевый мешок.
Для повышения гемостатического действия марлевые тампоны пропитывают различными кровоостанавливающими средствами (см.) или применяют совместно с фибринной губкой (см. Фибринная губка, пленка), гемостатической вискозой, гемоста-тнческой пастой, БАТ и др.
Кровоостанавливающие марлевые тампоны удаляют в различные сроки, но не ранее чем на вторые сутки после операции, осторожно подтягивая и разрыхляя их. При наличии показаний после удаления тампонов производят окончательную остановку кровотечения.
Т. с использованием биол. тканей, богатых тромбокиназой, применяют чаще для остановки кровотечения при операциях на внутренних органах. Напр., эффективна фиксация участка большого сальника к месту швов на печени (рис. 3). Т. мышцей широко используют для пластического закрытия костных полостей (см. Остеомиелит, Пластические операции).
Применение Т. в лечении гнойных ран основано на отсасывающем действии марли, благодаря к-рому раневой экссудат поступает из раны в повязку. В этих случаях тампоны вводят прямолинейно корнцангом в глубину раны, для заполнения к-рой используют нужное число марлевых полос. Концы тампонов должны выступать из раны на 3—4 см; во избежание перегиба их окружают марлевыми салфетками. Однако отсасывающее действие тампона продолжается не долее 2—3 сут., в дальнейшем тампон ослизняется, теряет капиллярность, мешает заживлению раны и его приходится заменять, что связано с повреждением грануляций и травмой для больного. Для облегчения замены используют тампоны, окруженные полоской, вырезанной из резиновой перчатки, с отверстиями. При лечении гнойных ран Т. обычно сочетают с местным применением антибиотиков, использованием БАТ, протеолитических ферментов и др.
В практике современной хирургии к Т. гнойных ран прибегают в основном в тех случаях, когда необходимо отграничить гнойный очаг, напр, в брюшной полости, от неинфицированной ее части. В этих случаях абсцесс окружают отграничивающими тампонами, полость его рыхло тампонируют отдельно и дренируют (см. Дренирование); отграничивающие тампоны удаляют на 8— 10-е сутки после операции, когда вокруг них образуются надежные сращения, препятствующие инфицированию брюшной полости. В остальных случаях Т. предпочитают дренирование ран с активной аспирацией раневого отделяемого (см. Аспирационное дренирование).
Библиография: Александрова H. М. Клиническое применение биологического антисептического тампона, JI., 1957, библиогр.; Руководство по применению крови и кровезаменителей, под ред. А. Н. Филатова, Л., 1973; Скрипи и ченко Д.Ф. Неотложная хирургия брюшной полости, Киев, 1974; Стручков В. И. Гнойная хирургия, М., 1967.
Тампонада раны: основы для работников скорой медицинской помощи
Перевод статьи с сайта Journal of Emergency Medical Services выполнила Виктория Оваденко, фельдшер скорой медицинской помощи из города Рига, Латвия.
Оригинал статьи Wound Packing Essentials for EMTs and Paramedics (Issue 4 and Volume 42) by Scotty Bolleter, BS, EMT-P, A.J. Heightman, MPA, EMT-P and Peter P. Taillac, MD, FACEP доступен по ссылке
Лечебные методики, описанные в данной статье, могут применяться только медицинскими специалистами, имеющими соответствующую подготовку. Всегда оказывайте помощь в соответствии с локальными алгоритмами, протоколами, утвержденными стандартами и клиническими рекомендациями.
Главная причина предотвратимой смерти при травме – это неконтролируемое кровотечение. Многие (если уже не все) службы СМП на сегодняшний день признают целесообразность использования жгутов (турникетов) в случаях неконтролируемого кровотечения из сосудов конечностей. Здесь и далее, говоря «жгут», мы подразумеваем «жгут или турникет» — прим. ред.
Граждане без медицинского образования знакомятся с техникой остановки кровотечения благодаря образовательной кампании Stop the Bleed (подготовка очевидцев к реагированию на инциденты с массовой стрельбой).
Применение прямого давления на рану и наложение жгута можно признать относительно простыми манипуляциями для работников СМП. Однако наиболее сложно поддающимися контролю можно считать раны в области крупных суставов (паховая, подмышечная области), где наложение жгута невозможно. Чаще всего кровотечение в этих областях намного глубже и поддержание адекватного прямого давления сложно или даже невозможно.
Уже годами медиков армии США обучают навыкам наложению повязок как стандартным перевязочным материалом, так и пропитанным гемостатиками. Подобно переходу жгутов из военной медицины в гражданскую, эти навыки также начинают перенимать службы СМП. Наложение повязки может быть использовано как в комбинации со жгутом, так и в качестве самостоятельной техники остановки кровотечения.
Уведомления о публикациях на нашем сайте
и другие новости
экстренной медицины
на телеграм-канале «Девятый вызов»
Национальные руководства
После трагических событий, произошедших в Начальной школе Сэнди Хук (Sandy Hook Elementary ) в декабре 2012 года, Американской коллегией хирургов (American College of Surgeons) и представителями других организаций был созван объединённый комитет. Целью созыва стала разработка национального руководства для повышения выживаемости в случаях происшествий с массовыми жертвами. Комитет опубликовал четыре документа, включающие рекомендации по оказанию СМП и организации общественной безопасности. Один из этих документов – “Консенсус Хартфорда III: осуществление контроля над кровотечением” (The Hartford Consensus III: Implementation of bleeding control), рекомендует в первую очередь применять прямое давление на рану для остановки кровотечения. В случае неэффективности или невозможности применения прямого давления на ранах в областях соединений (паховая, подмышечная), рекомендуется использование материалов, пропитанных гемостатиком. Руководство, основанное на доказательствах, несёт конкретные рекомендации – гемостатик в виде материала, допускающего возможность тампонады, должен быть доставлен к источнику кровотечения.
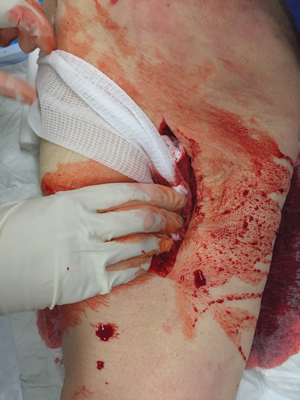
Несмотря на то, что врачи и военные медики уже давно проходят подготовку по тампонаде ран, этот навык не включен в традиционные образовательные программы для работников СМП, так как не входит в официально опубликованный стандарт подготовки National Highway Traffic Safety Administration/Office of EMS (NHTSA/OEMS). Многие медицинские учебные курсы США уже сейчас начинают включать эту процедуру в свои учебные планы, она находится на рассмотрении совета экспертов NHTSA/OEMS и возможно со временем будет включена в стандартную программу обучения персонала СМП.
Доказательства
Когда Американской коллегией хирургов (American College of Surgeons) впервые было опубликовано руководство по контролю кровотечений, было недостаточно исследований, проведенных на человеке, чтобы поддержать рекомендацию использования бинтов с гемостатиком. Поначалу рекомендация основывалась на экспериментах, проведенных на животных в лабораторных условиях. Однако врачи столетиями использовали технику тампонирования раны с применением гемостатика. На сегодняшний день доказательства полученные за всё это время эмпирическим путём достаточно сильны и убедительны.
Медицинским Корпусом Армии Израиля в 2015 году была опубликована крупнейшая кейс-серия об использовании гемостатической повязки на догоспитальном этапе, включившая в себя описание 122 случаев. Авторы исследования заключили, что гемостатические повязки являются крайне эффективным средством контроля кровотечений в любых анатомических областях – конечности, спина, голова, области крупных суставов (успешно около 90%).
Когда тампонировать?
В случае, если кровотечение отсутствует или минимально, нет необходимости в тампонаде. Раны на конечностях и в области крупных суставов поддаются тампонированию. Первоначально установленный жгут позже может быть заменён на давящую повязку или тампонаду, в целях улучшения дистального кровообращения и повышения комфорта пациента.
В случае кровотечения из шеи обычно достаточно применения прямого давления на рану. Из-за риска сдавления дыхательных путей раны на шее обычно не тампонируют.
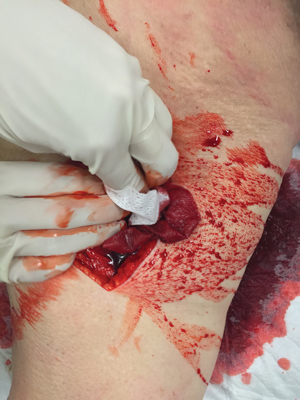
Несмотря на то, что для ран в области спины обычно нехарактерно профузное кровотечение, и достаточно обычной давящей повязки, израильский опыт показал, что раны данной локализации были успешно затампонированы.
Раны груди, живота или таза не следует тампонировать, потому что при данных травмах источник кровотечения находится глубоко, и его невозможно прижать извне. Этих пациентов следует немедленно доставить в стационар для устранения кровотечения хирургическим путём. Тампонада ран груди, живота, таза в некоторых случаях допускается локальными протоколами.
Перевязочные материалы
Имеется большой выбор перевязочных материалов для остановки кровотечений. Коммерческие гемостатические бинты обычно пропитывают различными веществами, способствующими формированию тромбов (каолин, хитозан и пр.).
В январе 2017 года военный Комитет по Оказанию Помощи Пострадавшим в Бою (the military’s Committee on Tactical Combat Casualty Care, CoTCCC) рекомендовал QuikClot Combat Gauze как гемостатическую повязку выбора. Одобренные CoTCCC альтернативы включают в себя: Celox Gauze, ChitoGauze и XStat. По перевязочному материалу QuikClot Combat Gauze накоплен обширный опыт по применению в боевых условиях.
Все гемостатические материалы достаточно эффективны при надлежащем применении. Но также интересен тот факт, что тампонирование обычным бинтом тоже эффективно.
Техника тампонирования раны
Не столь важен материал, который будет использован, важнее как он будет использован.
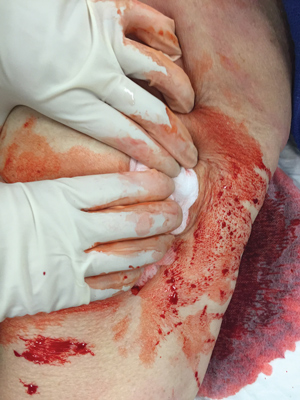
Шаг 1: Останови кровотечение. Сейчас же! Немедленно надави на рану, используй бинт, чистую ткань, локоть, колено – да что угодно, лишь бы замедлить или остановить кровотечение до момента, пока будут подготовлены материалы для тампонирования.
Надень перчатки, помести пальцы вместе с перевязочным материалом или без него прямо в рану, затем надави на предположительный источник кровотечения (вена, артерия или оба сосуда). Помни, анатомически крупные сосуды располагаются вблизи костей. Используй кость для прижатия сосуда, а также определения направления раневого канала и введения перевязочного материала.
Шаг 2: Тампонируй рану бинтом. Плотно! Твоя цель в том, чтобы полностью и максимально плотно заполнить полость раны, тем самым останавливая кровотечение. Начни заталкивать бинт в рану своим пальцем, одновременно поддерживая постоянное прямое давление на рану.
Критически важно ввести бинт как можно глубже в рану, чтобы достичь прямого контакта бинта с кровоточащим сосудом. Так ты приложишь прямое давление на источник кровотечения и запустишь гемостатическую магию.
Шаг 3. Продолжай тампонировать! Ключ к успешной тампонаде раны заключается в том, что бинт должен быть очень плотно упакован, обеспечивая максимально возможное давление на кровоточащий сосуд. Давление на сосуд является важнейшим компонентом остановки кровотечения. Это объясняет, почему простая марля (без пропитки гемостатическим агентом), будучи плотно упакованной, также является достаточно эффективной.
Шаг 4: Твердо надавливай на затампонированную рану в течение 3 минут. Это способствует формированию тромба.
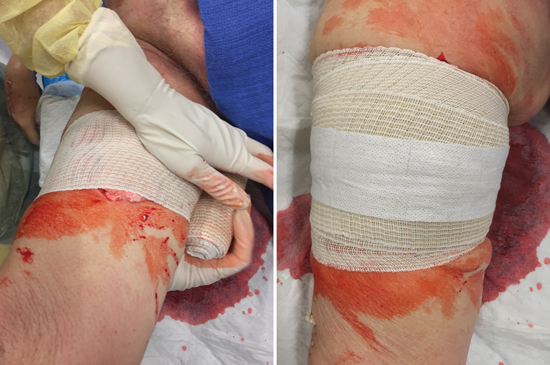
Шаг 5: Зафиксируй плотной давящей повязкой и госпитализируй.
После трёхминутного надавливания, зафиксируй рану плотной давящей повязкой. Рассмотри вариант иммобилизации раненой конечности, потому что движение во время транспортировки может сместить повязку, тем самым возобновляя кровотечение.
Продолжающееся кровотечение
Если кровотечение продолжается, производители гемостатических повязок рекомендуют заменить использованные материалы новыми, предполагая, что первая тампонада не достигла кровоточащего сосуда.
Второй вариант решения проблемы – затампонировать больше бинта в рану, если это возможно. Если нет — нужно сделать выбор между удалением бинта с последующим ретампонированием и применением максимально возможного прямого давления на рану и скорейшей медицинской эвакуацией. Решение должно быть принято в ходе транспортировки в стационар. Чрезмерная концентрация на наложении повязки не должна задерживать медицинскую эвакуацию.
Не надо стесняться!
Персонал СМП обычно не тренируют вводить пальцы в глубокие раны, что влечет естественные колебания. Главное осознать и запомнить, что эти манипуляции не вредят, а наоборот помогают пациенту.
Главная ошибка в тампонировании глубоких ран это нерешительность. Не стесняйся! Будь смелым! Тампонируй как можно плотнее! И пожалуйся, не забудь полностью осмотреть своего пациента, чтобы не упустить другие жизнеугрожающие повреждения.
Источники
Тампонада влагалища
Для чего проводится тампонада влагалища
Тампонаду влагалища, как метод лечения, применяют при заболеваниях шейки матки и заднего свода влагалища. Преимущество процедуры заключается в том, что она абсолютно безопасна и безболезненна, а также для ее проведения не требуется госпитализация и все манипуляции выполняются амбулаторно, чтобы получить наибольший лечебный эффект, тампонаду влагалища лучше проводить в середине менструального цикла.
Успех от проведения любой медицинской процедуры зависит от того, насколько правильно и грамотно они были сделаны. При лечебном тампонировании влагалища техника выполнения тоже играет главную роль. От нее зависит, какой терапевтический эффект окажет применяемое лекарство, как быстро наступит выздоровление и насколько комфортно будет себя чувствовать пациентка во время проведения медицинских манипуляций.
Алгоритм и суть процедуры включает в себя несколько этапов, и начинается она с приготовления тампона с лекарственным средством. Что представляет из себя тампон? Это обыкновенный ватный шарик, который завернут в марлю. Для того, чтобы женщина могла сама извлечь тампон, концы марли делаются длинными.
Потом пациентка располагается на гинекологическом кресле, и врач осматривает половые проходы на наличие влагалищных выделений, слизи или продуктов распада, образующихся при воспалительных процессах. Чтобы очистить влагалище от всего этого, женщине могут сделать спринцевание или просто удалить слизь стерильным ватным шариком. После процедуры очистки гинеколог вставляет зеркало и с помощью пинцета вводит во влагалище тампон с лекарственным средством. Затем зеркало извлекают, и врач проводит с пациенткой подробную консультацию о том, когда ей необходимо извлечь тампон, и когда прийти на повторную тампонаду влагалища.
Тампонада влагалища в клинике “МОСМЕД”
Если Вам назначили тампонаду влагалища лекарственными препаратами, вы можете обратиться в гинекологическое отделение клиники “МОСМЕД”. У нас лечебное тампонирование выполняется высокопрофессиональным медицинским персоналом, имеющим большой опыт работы в области гинекологии и акушерства. Для лечения используются только проверенные лекарственные препараты последнего поколения, прошедшие сертификацию и одобренные Министерством здравоохранения. Врачи и медсестры клиники “МОСМЕД” при работе соблюдают все санитарные и гигиенические нормы, используются только стерильные и одноразовые инструменты. А высокая техника проведения лечебного тампонирования исключает у женщины ощущение дискомфорта от нахождения во влагалище инородного тела. Перед проведением процедуры пациентке в обязательном порядке сделают пробу на аллергическую реакцию на применяемый лекарственный препарат, а также дадут подробную консультацию по поводу ее поведения во время нахождения тампона во влагалище и самостоятельному извлечению по прошествии необходимого времени. Такой ответственный и грамотный подход к делу исключает или сводит к минимуму риск развития в дальнейшем негативных побочных эффектов и разного рода осложнений.
Показания и противопоказания к тампонаде влагалища
Лечебное тампонирование влагалища назначается при различных заболеваниях половых путей и шейки матки. В основном это:
Тампонада влагалища может быть назначена и как вспомогательную меру перед хирургическим лечением. Тогда лечебный тампон играет роль поддерживающего средства, которое удерживает стенки влагалища и предотвращает их опущение.
Противопоказаний к проведению лечебного тампонирования влагалища почти нет. Процедуру не проводят только в тех случаях, когда у женщины имеется аллергия на данный лекарственный препарат и во время менструации.
Тампонада сердца
Общие сведения
Тампонада сердца – критическое состояние, обусловленное нарастающим накоплением жидкости в полости перикарда, значительным повышением внутриперикардиального давления, нарушением диастолического наполнения желудочков, ведущим к резкому уменьшению сердечного выброса. По клиническим проявлениям тампонада сердца может быть острой и хронической. Для острой тампонады сердца характерно бурное и стремительное развитие симптомов и непредсказуемость течения. В кардиологии тампонада сердца является опасным осложнением, приводящим к тяжелым нарушениям центральной гемодинамики, метаболическим и микроциркуляторным расстройствам, способствующим развитию острой сердечной недостаточности, шока и остановки сердца.
Причины тампонады сердца
Тампонада сердца может осложнять течение перикардитов (туберкулезного, гнойного, острого идиопатического), злокачественных опухолей сердца и легких, хронической почечной недостаточности, системной красной волчанки, микседемы и др.
Гемодинамика при тампонаде сердца
Нарушения гемодинамики при тампонаде сердца зависят не столько от объема, сколько от скорости поступления жидкости и степени растяжимости перикарда. В норме в полости перикарда содержится примерно 20-40 мл жидкости, внутриперикардиальное давление составляет около 0 мм.рт.ст. Благодаря адаптационной способности перикарда медленное накопление до 1000-2000 мл выпота приводит обычно к незначительному изменению внутриперикардиального давления.
При внезапном поступлении в полость перикарда даже небольшого количества (более 100-200 мл) экссудата может произойти резкий подъем внутриперикардиального давления, приводящий к сдавлению сердца и интраперикардиально расположенных участков верхней и нижней полых вен. Создается препятствие притоку крови в желудочки, что ведет к снижению их наполнения во время диастолы, уменьшению ударного объема и сердечного выброса.
Характерное для тампонады сердца повышение центрального венозного давления (ЦВД), повышение ЧСС и увеличение периферического сопротивления является компенсаторным механизмом, направленным на сохранение адекватного наполнения сердца и его выброса. Тампонада сердца с низким внутриперикардиальным давлением может возникать при снижении внутрисосудистого объема (гиповолемии) у обезвоженных пациентов в критическом состоянии.
Симптомы тампонады сердца
Клинические проявления тампонады сердца обусловлены резким снижением насосной функции сердца и сердечного выброса. Жалобы, предъявляемые больными при тампонаде сердца, обычно не специфичны: тяжесть в грудной клетке, нарастание одышки, чувство «страха смерти», резкая слабость, обильный холодный пот. При осмотре больного отмечается цианоз кожных покровов, психомоторное возбуждение, тахикардия, учащенное поверхностное дыхание, выраженный парадоксальный пульс, артериальная гипотония, глухие тоны сердца. При острой тампонаде сердца за счет мощной активации симпатоадреналовой системы в течение нескольких часов может поддерживаться АД и наблюдаться улучшение венозного возврата.
Клиническая картина тяжелой острой тампонады сердца, вызванной, например, разрывом миокарда или аорты, может проявиться развитием внезапного обморока и геморрагического коллапса, требующим неотложного хирургического вмешательства, без которого больной погибает.
При постепенном развитии (хроническом течении) клинические симптомы тампонады сердца схожи с проявлениями сердечной недостаточности: больных беспокоят одышка при нагрузке и в положении лежа (ортопноэ), слабость, потеря аппетита, набухание яремных вен, болезненность в правом подреберье, гепатомегалия, асцит. Декомпенсация застоя в большом круге кровообращения при хронической тампонаде сердца приводит к развитию шокового состояния.
Диагностика тампонады сердца
Предположить наличие тампонады сердца можно при одновременном развитии у больного одышки, тахикардии или тахипноэ, повышенного ЦВД, низкого АД, парадоксального пульса при отсутствии признаков недостаточности левого желудочка. Парадоксальный пульс не является характерным симптомом тампонады сердца и может также сопровождать ХОБЛ, острый приступ бронхиальной астмы, ТЭЛА, инфаркт миокарда правого желудочка, констриктивный перикардит. Парадоксальный пульс может отсутствовать у пациентов с тампонадой сердца при острой или хронической аортальной недостаточности, ДМПП, тяжелой гипотензии, локальной компрессии миокарда (например, массивными сгустками крови).
Эхокардиография при тампонаде сердца имеет наиболее высокую диагностическую ценность, так как позволяет обнаружить даже небольшой объем выпота в полости перикарда, а также наличие диастолического коллапса правых камер сердца и изменение скорости кровотока через трикуспидальный и митральный клапаны на вдохе. Чреспищеводная ЭхоКГ проводится при появлении признаков тампонады после хирургического вмешательства на сердце, при трудностях выявления перикардиального выпота.
Катетеризация правых отделов сердца позволяет подтвердить диагноз тампонады сердца и оценить выраженность гемодинамических нарушений. Импульсная допплерография при тампонаде сердца показывает зависимость кровотока через клапаны сердца от дыхательных экскурсий (уменьшение трансмитрального кровотока на вдохе >25%, уменьшение транстрикуспидального кровотока на выдохе >40%). Тампонаду сердца необходимо дифференцировать от констриктивного перикардита и тяжелой миокардиальной недостаточности.
Лечение тампонады сердца
В связи угрожающим жизни состоянием при всех случаях тампонады сердца показана срочная эвакуация перикардиальной жидкости путем проведения пункции перикарда (перикардиоцентеза) или хирургического вмешательства (при травматическом и послеоперационном генезе тампонады). Для обеспечения гемодинамической поддержки при тампонаде сердца проводят инфузионную терапию (внутривенное введение плазмы крови, ноотропных средств).
Пункция перикарда выполняется под обязательным контролем ЭхоКГ или рентгеноскопии, с постоянным мониторингом АД, ЧСС, ЦВД. Выраженный клинический эффект перикардиоцентеза при тампонаде сердца заметен уже при аспирации из полости перикарда 25-50 мл жидкости. После удаления выпота в перикардиальную полость по показаниям могут быть введены антибиотики, гормональные препараты, склерозирующие средства. Для предупреждения повторного накопления выпота в полости перикарда устанавливается дренаж для постоянного оттока жидкости. В дальнейшем проводится лечение основного заболевания для профилактики развития рецидивов тампонады сердца.
При высоком риске повторной тампонады сердца предпочтение отдают хирургическому лечению (фенестрации, субтотальной перикардэктомии), обеспечивающему более полное дренирование полости перикарда. Неотложная хирургическая операция по жизненным показаниям проводится при тампонаде вследствие разрыва сердца или аорты.
При фенестрации в стенке перикарда делают отверстие для дренирования его полости и проводят ревизию внутренней поверхности для выявления травматического гемоперикарда или опухолевых очагов. Субтотальная перикардэктомия является радикальным методом лечения тампонады сердца при хроническом экссудативном перикардите, рубцовых изменениях и обызвествлении перикарда.
Прогноз и профилактика тампонады сердца
Профилактика тампонады сердца включает своевременное лечение перикардитов, соблюдение техники проведения инвазивных процедур, мониторинг состояния свертывающей системы крови при терапии антикоагулянтами, терапию сопутствующих заболеваний.